Какие лекарства (препараты) используются для лечения золотистого стафилококка и стафилококковой инфекции?
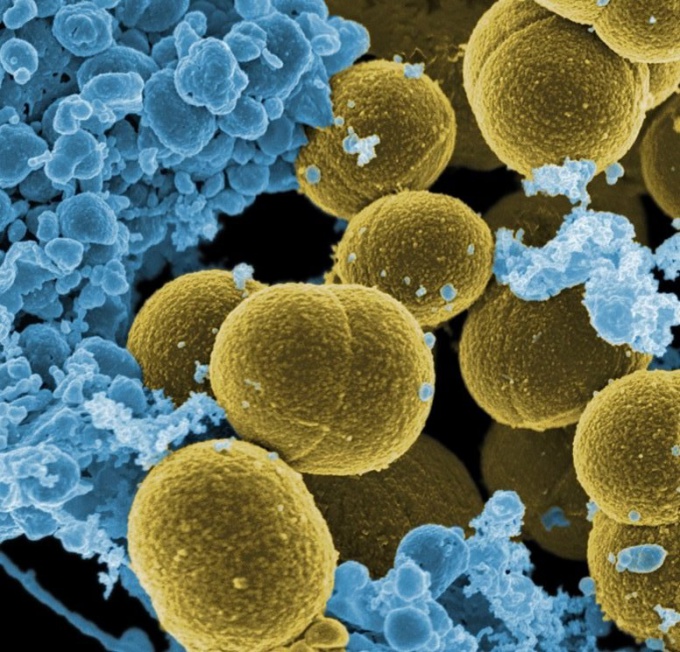
Лекарство от стафилококка назначается в соответствии с текущей клинической картиной. При анализе возбудителя производят окрашивание по Грамму. По результатам делают вывод о том является ли стафилококк грамположительным. Его можно рассмотреть только под специальным микроскопом, он напоминает гроздь винограда.
Какие лекарства могут быть эффективными против стафилококка. Какие можно выделить рекомендации. Ответы на эти и не только вопросы можно будет найти ниже.
Весь микроскопический мир подразделяется на отдельные группы согласного тому, в какой цвет они окрашиваются. По результатам исследования можно определить золотистый стафилококк и его возможные последствия. В случае когда окрашивание не может показать видимых изменений, можно утверждать, что обмен веществ у них идентичный.
Независимо вида стафилококка или стрептококка антибиотическая терапия будет похожа, и она будет целесообразна для всей группы грамположительных инфекций.
Большое разнообразие различных микроорганизмов может вызывать 2 особенно важных последствия.
Лечение может быть оказано при помощи идентичных антибиотических препаратов, что по своей сути является задачей не совсем выполнимой. Надо постоянно использовать новые таблетки, поскольку к старым у возбудителя может выработаться невосприимчивость. Непосредственный контакт может быть с несколькими группами золотистого стафилококка и пагубное воздействие на организм будет только усиливаться.
Плазмиды могут негативно сказываться на всем процессе лечения, поскольку они могут разносить информацию. В этом случае осведомленные бактерии смогут выработать невосприимчивость к отдельным группам лекарств.
К основным группам противостафилококковых антибиотиков можно отнести:
- рифампицин;
- тетрациклин;
- левомицетин;
- рифампицин;
- эритромицин;
- олеандомицин;
- ристомицин.
Лечение лучше всего проводить в условиях стационара, поскольку риск вторичного заражения будет снижен. В больнице золотистый стафилококк устраняют в ходе проведения частых дезинфекций и влажных уборок, которые практически невозможно провести в домашних условиях.
Лечение золотистого стафилококка не может быть ограничено отдельными антибиотическими препаратами. Надо соблюдать стерильность той обстановки, в которой находится пациент. Непосредственное лечение занимает лишь треть от комплекса всех обязательных мероприятий.
Основными методами в ходе лечения золотистого стафилококка выступают:
- Соблюдение правильного режима.
- Соблюдение правильной диеты.
Независимо от степени проявления надо соблюдать постельный и палатный режим. Надо ограничить двигательную активность, поскольку количества имеющейся энергии будет недостаточно для борьбы с инфекцией. На фоне ослабевшей иммунной защиты могут активизироваться другие деструктивные процессы.
Имеющаяся патология может вызывать изменение обмена веществ, степень влияния золотистой формы может проявляться по-разному. Для того чтобы процесс выздоровления ускорился, надо изменить питание.
Характер и течение заболевания у каждого пациента разные. Лечащий врач может корректировать питание на основании полученных результатов анализов. Для некоторых пациентов разработаны специальные диеты (на данный момент их 10), они могут быть использованы для лечения.
Для проведения правильной терапии стафилококка золотистого типа надо следовать следующим рекомендациям:
- Перед началом лечения использовать только те препараты, которые могут минимизировать риск проявления аллергических реакций.
- Необходимо осуществлять целевое лечение.
- Перед началом терапии золотистого стафилококка надо определиться со списком сопутствующих заболеваний.
- Проанализировать список принимаемых ранее препаратов. Например, эритромицин, фурацилин и др. Повторное использование отдельных групп может развить резистентность.
Остальные рекомендации базируются на результатах анализов. Основными лекарствами станут фурацилин и левомеколь. Нет смысла принимать препараты, соблюдая минимальные дозировки. Прием препаратов должен осуществляться на протяжении 3 суток. Даже если в посеве возбудитель не был обнаружен, надо продолжать терапию.
При неправильном использовании фурацилина или левомеколя можно только усугубить текущее состояние. Пациент становится носителем вируса и начинает непосредственный перенос.Оптимальный срок лечения 2-4 недели, за этот период можно будет распознать саму инфекцию и оказать целевое лечение.
В любом случае нельзя заниматься самолечением и самодиагностикой. При определении первичной симптоматики надо сразу же обратиться к врачу, который назначит эффективную схему лечения. Народные средства лучше не использовать, поскольку они не могут дать устойчивого эффекта.
1. Сидоренко С.В. Метициллинрезистентные стафилококки. Антибиотики и химиотерапия, 1995; 11: 12: 57-69.
2. Performance standarts for antimicrobial susceptibility testing, NCCLS; Ninth information supplement, 1999; M100-S9: 19: 18.
источник
Кожный стафилококк может начать стремительно размножаться из-за пониженного иммунитета, нарушений метаболизма, вирусной инфекции, гормональных нарушений, хронических заболеваний ЖКТ или дерматологических заболеваний.
Самые распространенные симптомы заболевания:
— перхоть и жирная себорея, с трудом поддающаяся лечению;
— гнойники и беспорядочные высыпания на поверхности кожи;
— фурункулез, акне, угревая болезнь;
— склонность к появлению глубоких угрей и прыщей;
— сниженный иммунитет, склонность к частым простудным заболеваниям;
— частая субфебрильная температура (37-37,5 С).
Под воздействием стафилококковых токсинов нередко возникает так называемый «синдром ошпаренных младенцев», симптомы которого напоминают последствия сильных термических ожогов.
Синдром ошпаренных младенцев наблюдается у инфицированных новорожденных детей. Также существует так называемый синдром ошпаренной кожи, который может наблюдаться у старших детей и взрослых.
При лечении золотистого стафилококка на коже следует помнить о том, что у бактерии вырабатывается устойчивость к большинству антибиотиков широкого спектра действия. Наибольшая резистентность наблюдается на препараты группы пенициллина.
Существует несколько видов препаратов, предназначенных для терапии кожного стафилококка:
1. Иммуномодулирующие средства;
2. Антисептики;
3. Антибиотики;
4. Противостафилококковые средства, направленные на уничтожение возбудителя.
Местные наружные средства чаще всего обладают и антибактериальным, и антисептическим действием. Чаще всего врачи назначают пациентам с кожным стафилококком мази на основе антибиотиков местного действия: «Левомеколь», «Банеоцин». «Метилурациловая мазь» также пользуется большой популярностью, благодаря своей эффективности. Средство необходимо наносить на пораженные участки кожи дважды в сутки.
Для ускорения процессов регенерации поврежденных и раздраженных кожных покровов успешно применяются заживляющие и успокаивающие мази. Эффективны препараты на основе алоэ. Такие мази не только облегчают заживление, но и обладают мощным антисептическим действием.
- — трава таволга вязолистная;
- — лист малины;
- — лист рябина;
- — календула;
- — лист земляники;
- — зверобой;
- — мать-и-мачеха;
- — подорожник большой;
- — огуречная трава;
- — спорыш;
- — молодые березовые листья;
- — листья лимонника китайского.
- — настой шиповника;
- — абрикосы;
- — черная смородина;
- — череда, багульник, ромашка, тысячелистник или медуница;
- — отвар эхинацеи;
- — березовые почки;
- — тимьян;
- — череда.
- — настойки таких ягод как малина, шиповник, клюква и смородина;
- — отвар календулы;
- — отвар из ромашки;
- — отвар зверобоя.
- — яблочный уксус;
- — антибиотики;
- — лекарственный окопник;
- — листья лопуха;
- — мазь «Неоспорин» или «Бацитрацин»;
- — эхинацея, листья лопуха.
- — антибиотики;
- — натуральные растительные средства;
- — кора осины;
- — софора японская, спирт медицинский 60%-ный;
- — «Хлорофилипт»;
- — лук, чеснок.
Достаточно часто встречается стафилококк в носу и в горле. Лечение при этом должно быть комплексным. Но важно обращать внимание не на сам факт присутствия этих микроорганизмов, а на их концентрацию. Также необходимо смотреть, какой именно вид стафилококков наиболее активен. Помимо этого, указанный микроорганизм всегда находится в кишечнике. При диагностике необходимо смотреть на выявленное количество бактерий. Если поражается рот (ротовая полость) возможно появление таких заболеваний, как ангина, гингивит, стоматит и прочие. Чрезмерное количество бактерий в носу приводит к его заложенности, постоянному насморку. Также такое поражение может характеризоваться общим недомоганием.
Понять, что у вас начала развиваться стафилококковая инфекция, можно по ряду признаков. Но в большинстве случаев люди и не подозревают, что у них не просто затяжной насморк, а поражение бактерией стафилококк. К признакам появления стафилококка в носу относят:
- непроходящий насморк;
- повышение температуры;
- проявления общей интоксикации.
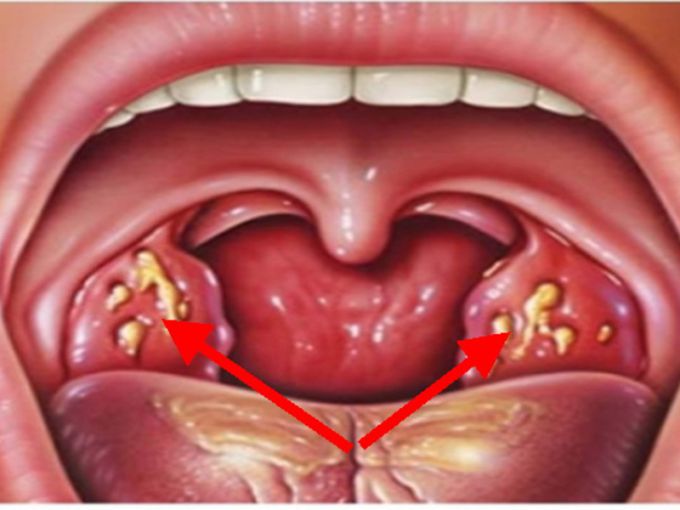
Если анализ на стафилококк показал, что микроорганизм поразил горло, то при этом могут присутствовать такие симптомы:
- дискомфорт и боли в области горла;
- отечность миндалин, их покраснение, появление гнойничков или гнойного налета;
- повышение температуры;
- увеличение лимфатических узлов;
- интоксикация.
Одним из самых опасных считается золотистый стафилококк. Он становится причиной появления гнойничков на коже. У детей часто появляется сыпь. Если не лечить такую стафилококковую инфекцию, то начнется поражение и других органов и систем. Появляются сбои в работе ЖКТ, они проявляются в виде болей в животе и метеоризма. При этом детские организмы являются наименее защищенными. Бактерия стафилококк быстрее распространяется по их организму, вызывая развитие различных воспалительных процессов в органах и тканях. Принято выделять четыре степени стафилококка. При этом каждая из них характеризуется определенной степенью активности и требует различного лечения. Следует различать стафилококки безусловно патогенные, которые являются губительными для клеток крови, условно-патогенные, которые способствуют развитию незначительной воспалительной реакции. Кроме того, есть еще сапрофиты, которые не вызывают практически никаких поражений.
В комбинации с назначенным врачом лечением можно использовать и терапию народными средствами. Конечно, утверждать, что палочка стафилококка к ним чувствительна, нельзя. Но они помогают усилить действие традиционных медикаментов и укрепить иммунитет. Выбирать необходимо наиболее подходящие местные средства. Так, для лечения стафилококка, поселившегося в носоглотке, можно использовать такой сбор трав: корень лопуха, почки осокоря, листья грецкого ореха, корни трехцветной фиалки, пырея, белой яснотки. Указанные растения измельчают и заливают кипятком. Пьют настой в перерывах между едой по половине стакана. Важно также насыщать организм витамином С. Для этих целей можно в неограниченных количествах есть смородину, пить отвар шиповника. Среди народных методов популярно полоскание экстрактом пихты водной. Также многие рекомендуют ежедневно употреблять по полкилограмма мякоти абрикос. Указанный объем фруктов можно разделить на несколько раз. Хорошо зарекомендовал себя раствор прополиса. Одну чайную ложку аптечного настоя разводят в стакане теплой кипяченой воды. Приготовленный раствор используют для полоскания горла.
Также в этих целях можно использовать и различные фитосборы. Так, например, можно готовить настой из календулы, зверобоя и ромашки, если был обнаружен стафилококк в носу и горле. Лечение заключается в сочетании традиционной терапии и полосканий. Внутрь можно принимать такой сбор: тимьян, багульник, череда, березовые почки, тысячелистник. Пол-литра приготовленного настоя пьются в четыре этапа на протяжении дня. Врачи в качестве дополнения к комплексной терапии нередко назначают ингаляции и кварцевание полости носа и рта. Эти методы позволяют ослабить бактерии и избавиться от инфекции в сокращенные сроки.
Достаточно часто встречается стафилококк в носу и в горле. Лечение при этом должно быть комплексным. Но важно обращать внимание не на сам факт присутствия этих микроорганизмов, а на их концентрацию. Также необходимо смотреть, какой именно вид стафилококков наиболее активен. Помимо этого, указанный микроорганизм всегда находится в кишечнике. При диагностике необходимо смотреть на выявленное количество бактерий. Если поражается рот (ротовая полость) возможно появление таких заболеваний, как ангина, гингивит, стоматит и прочие. Чрезмерное количество бактерий в носу приводит к его заложенности, постоянному насморку. Также такое поражение может характеризоваться общим недомоганием.
Понять, что у вас начала развиваться стафилококковая инфекция, можно по ряду признаков. Но в большинстве случаев люди и не подозревают, что у них не просто затяжной насморк, а поражение бактерией стафилококк. К признакам появления стафилококка в носу относят:
- непроходящий насморк;
- повышение температуры;
- проявления общей интоксикации.
Если анализ на стафилококк показал, что микроорганизм поразил горло, то при этом могут присутствовать такие симптомы:
- дискомфорт и боли в области горла;
- отечность миндалин, их покраснение, появление гнойничков или гнойного налета;
- повышение температуры;
- увеличение лимфатических узлов;
- интоксикация.
Одним из самых опасных считается золотистый стафилококк. Он становится причиной появления гнойничков на коже. У детей часто появляется сыпь. Если не лечить такую стафилококковую инфекцию, то начнется поражение и других органов и систем. Появляются сбои в работе ЖКТ, они проявляются в виде болей в животе и метеоризма. При этом детские организмы являются наименее защищенными. Бактерия стафилококк быстрее распространяется по их организму, вызывая развитие различных воспалительных процессов в органах и тканях. Принято выделять четыре степени стафилококка. При этом каждая из них характеризуется определенной степенью активности и требует различного лечения. Следует различать стафилококки безусловно патогенные, которые являются губительными для клеток крови, условно-патогенные, которые способствуют развитию незначительной воспалительной реакции. Кроме того, есть еще сапрофиты, которые не вызывают практически никаких поражений.
В комбинации с назначенным врачом лечением можно использовать и терапию народными средствами. Конечно, утверждать, что палочка стафилококка к ним чувствительна, нельзя. Но они помогают усилить действие традиционных медикаментов и укрепить иммунитет. Выбирать необходимо наиболее подходящие местные средства. Так, для лечения стафилококка, поселившегося в носоглотке, можно использовать такой сбор трав: корень лопуха, почки осокоря, листья грецкого ореха, корни трехцветной фиалки, пырея, белой яснотки. Указанные растения измельчают и заливают кипятком. Пьют настой в перерывах между едой по половине стакана. Важно также насыщать организм витамином С. Для этих целей можно в неограниченных количествах есть смородину, пить отвар шиповника. Среди народных методов популярно полоскание экстрактом пихты водной. Также многие рекомендуют ежедневно употреблять по полкилограмма мякоти абрикос. Указанный объем фруктов можно разделить на несколько раз. Хорошо зарекомендовал себя раствор прополиса. Одну чайную ложку аптечного настоя разводят в стакане теплой кипяченой воды. Приготовленный раствор используют для полоскания горла.
Также в этих целях можно использовать и различные фитосборы. Так, например, можно готовить настой из календулы, зверобоя и ромашки, если был обнаружен стафилококк в носу и горле. Лечение заключается в сочетании традиционной терапии и полосканий. Внутрь можно принимать такой сбор: тимьян, багульник, череда, березовые почки, тысячелистник. Пол-литра приготовленного настоя пьются в четыре этапа на протяжении дня. Врачи в качестве дополнения к комплексной терапии нередко назначают ингаляции и кварцевание полости носа и рта. Эти методы позволяют ослабить бактерии и избавиться от инфекции в сокращенные сроки.
источник
Стафилококк является самым часто встречаемым микробом на нашей планете. Каждый человек хоть раз слышал о его патогенном влиянии на организм. Но стафилококк на коже – только собирательное понятие распространителей серьезных болезней.
Опасность появления кожного и более опасного золотистого стафилококка на кожном покрове заключается в великолепной живучести этих патогенных микроорганизмов. Они не боятся заморозки, прямого попадания лучей солнца. После высыхания могут сохранять свою жизнеспособность до полугода.
Для стафилококков характерно производство сразу нескольких вредных токсинов. Они отравляют организм человека, повреждая клетки кожи и разрушая лейкоциты. Одновременно такие токсины вызывают сильные пищевые отравления.
Распространителем заболеваний становится больной человек. По данным медицинской науки носителями микробов являются 40% людей, при этом сами они не ощущают симптоматики поражения.
Стафилококк проникает в организм через повреждения кожи и слизистых. Риски развития инфекции повышает плохо работающий иммунитет, хронические патологии и недостаточно хорошая экология в месте проживания. Заразиться можно также при проведении лечения в стационаре больницы. Как ни странно, в последнее время число случаев заражения увеличивается.
И обычный, и золотистый стафилококк может поселиться на кожном покрове любого человека. Организм не в состоянии обезопасить себя от этого, так как микробы производят особый фермент коагулазу – для защиты от механизмов иммунитета человека. Этот фермент также воссоздает благоприятные условия для существования и распространения стафилококка по всему организму. Вот факторы, которые способствую увеличению риска инфицирования:
- Нарушения обменных процессов в организме, особенно у пациентов с сахарным диабетом или у людей преклонного возраста.
- Искусственная вентиляция легких. Так инфекция попадает в организм вследствие нарушения правил гигиены в медицинском учреждении.
- Пирсинг, татуировки.
- Инъекционная наркомания.
Инфицирование может произойти даже в условиях обычного салона красоты, поэтому нужно следить за стерильностью инструментов мастера. Стафилококк кожного покрова вызывает много неудобств в жизни человека – начинается стеснение своего внешнего вида. Болезнь намного проще предотвратить, чем лечить.
Патологии кожи, которые вызывает поражение стафилококком, отличаются характерными признаками в соответствии со степенью тяжести и локализацией процесса воспаления.
Распространенная патология кожи, при которой стафилококк попадает в любой участок фолликула волоса, образует там болезненный прыщ с гнойным очагом в центральной части. При вскрытии происходит отделение гноя. Опаснее всего формирование таких фурункул на лице, голове, так как воспаление может постепенно распространиться на оболочку мозга.
Воспаление околоногтевого валика. При этом происходит покраснение ногтевой пластины, она становится горячей и любое прикосновение к ней оказывается болезненным. Через несколько дней при таком нажатии начинается выделение гноя.
Это инфекционная патология бактериальной природы, которая влияет на выходные устья потовых желез. Общие проявления характерны для пациентов с ослабленным иммунитетом: повышение температуры, беспокойство, отсутствие аппетита, сухость губ и полости рта.
К кожным признакам поражения относится формирование небольших по размеру пузырьков в местах скопления потовых желез. Данное заболевание часто диагностируется у маленьких детей.
На коже формируется воспаленный участок, сопровождающийся сильным отеком и покраснением тканей, общим ухудшением самочувствия, повышением температуры. При флегмоне воспаление может затрагивать клетчатку и становится причиной отмирания тканей.
Заболевание проявляется образованием сгруппированных множественных высыпаний, которые периодически переходят в стадию воспаления.
Это бактериальная инфекция кожного покрова, которая способна провоцировать симптоматику выраженной интоксикации в организме. Патология протекает в несколько стадий. Легкая форма не влияет на качество жизни пациента, но есть риск преобразования ее в тяжелую. Затяжное воспаление при отсутствии необходимого лечения в итоге вызывает отмирание поврежденной кожи.
Это самая опасная болезнь, которую может провоцировать стафилококк кожи. Температура увеличивается до 40 градусов, присутствует постоянная тошнота с периодической рвотой.
В основном воспаление локализуется в ногах, пораженные участки сильно краснеют, становятся горячими, иногда на них появляется сыпь. При ощупывании места поражения пациент ощущает сильную боль, оно отекает. Близлежащие лимфатические узлы воспаляются. При буллезной форме рожи дополнительно формируются прозрачные пузыри с кровью или плазмой.
При распространении стафилококковой инфекции в организме помимо кожи поражаются и другие органы, происходит:
- воспаление легких;
- воспаление почки;
- воспаление уха;
- скопление гнойного содержимого в подкожно-жировой клетчатке – флегмона;
- скопление гноя в ограниченном пространстве – абсцесс;
- активизация размножения бактерий в крови – сепсис.
Последствием неправильной терапии инфекций и осложнений становится летальный исход. При правильном подходе к лечению стафилококковых инфекций болезнь протекает с благоприятным прогнозом.
Лечение стафилококка на коже должно быть продолжительным. Это не просто самый распространенный, но и самый устойчивый микроорганизм. Его не получится победить простым курсом антибактериальных препаратов. Важен именно комплексный подход:
- Антибиотики. Их применение должно быть обоснованны. Не каждый препарат подойдет для устранения кожного стафилококка. Чаще всего лекарства вводятся внутривенно или внутримышечно. Самыми эффективным в такой ситуации являются:
- Гентамицин.
- Оксациллин.
- Ампициллин.
- Амоксиклав.
Перечисленные антибиотики останавливают распространение микроорганизмов.
2. Местные средства на основе антибиотиков – мази. К ним относится Левомеколь, Гентамициновая мазь. Их используют с утра и вечером, обильно нанося на пораженную область.
3. Курс витаминов. Это способствует улучшению работы иммунитета, чтобы не дать инфекции преобразоваться в подкожную.
4. Прием адаптогенов – Женьшеня или Элеутерококка.
5. Аутогемотерапия – введение своей же крови из вены в мышцу. Этот метод помогает добиться хороших результатов.
Согревающие процедуры категорически запрещены, потому что способствуют усилению воспаления и увеличению объема гноя.
В качестве эффективных местных средств используют антибактериальные мази с широким спектром действия. Они помогут предупредить возникновение смешанной инфекции. На коже лица лечить стафилококк следует антибактериальными кремами, так как они быстрее впитываются и не провоцируют закупорки пор. Самые эффективные местные препараты следующие:
Все заболевания стафилококковой природы требуют разработки индивидуального подхода в терапии. Не каждый антибиотик уничтожает определенный вид стафилококка. Эффективнее всего действуют внутривенные или внутримышечные инъекции Оксациллина, Амоксиклава и Гентамицина.
У новорожденных стафилококк на коже проявляется в виде пузырчатки.
Лечение стафилококка на кожном покрове новорожденных требует соблюдения особых правил:
- Проводится только в условиях стационара при развитии симптоматики осложнения, при легком поражении ребенка лечат дома по назначению врача.
- Новорожденного требуется изолировать.
- Купать с добавлением в воду отвара чистотела, ромашки, череды – они обладают сильным противовоспалительным действием.
- Пузырьки с кожи можно убирать стерильными тампонами, смоченными в 70% спирте.
- Несколько раз в день проводить обработку пораженных зон 2% раствором зеленки или 5% раствором марганцовки.
- Проводить лечение антибиотиками: мазями при благоприятном течении и инъекциями при возникновении осложнений.
- Объем лечения и выбор методов устанавливает только врач в соответствии с особенностями болезни и организма ребенка.
- Новорожденному дают жаропонижающие средства для уменьшения интенсивности интоксикации.
- Хирургическое вмешательство – проводится при развитии серьезных осложнений: абсцессов или флегмон.
Для профилактики заражения кожи стафилококком необходимо соблюдать следующие правила:
- Тщательно мыть руки.
- Не трогать и не чесать ранки и другие высыпания.
- Не использовать чужие предметы гигиены – бритвы, расчески, полотенца и т.д.
- Соблюдать правила термической обработки и хранения продуктов.
Запущенные формы инфекций стафилококка на коже обычно развиваются редко и только у людей с плохим здоровьем и работой иммунитета, врожденными патологиями или пороками в развитии.
источник
Золотистый стафилококк является одной из самых распространенных инфекций, которая легко поражает как детский, так и взрослый организм при ослабленном иммунитете. Кроме того, эта бактерия особо устойчива ко многим видам антибиотика, поэтому при комплексном лечении специалист назначает также мазь от золотистого стафилококка.
Очень часто патогенный микроорганизм поражает покровы кожи и слизистые оболочки носа и горла человека, при этом возраст совсем неважен, это может быть как новорожденный, так и пожилой человек.
Эта бактерия легко размножается не только при ослабленном иммунитете, но и проблемах с ЖКТ, дерматологических болезнях, вирусных инфекциях.
Золотистый стафилококк, поселившийся на слизистых оболочках носоглотки, провоцирует боли в горле, ангину, затянувшийся ринит, тонзиллит, фарингит, гайморит и другие заболевания, связанные с лор-органами. Помимо антибиотиков при данных болезнях специалист также может прописать использование мази от стафилококка в носу.
Кожные заболевания при наличии инфекции сопровождаются такими симптомами, как:
- перхоть;
- угревая сыпь;
- гнойники;
- фурункулы;
- повышенная температура тела.
При назначении терапии, врач обычно помимо противомикробных средств прописывает мази, спреи, антисептики.
Прежде чем диагностировать заболевание, лечащий врач должен назначить пациенту анализы, для того, чтобы выявить какой именно вид бактерии угрожает здоровью, и определить противомикробный препарат, к которому он чувствителен.
При лечении болезней, вызванных данным микроорганизмом, врачи придерживаются общей схемы. Пациенту назначается прием антибиотиков, антисептики, иммуномодулирующие препараты, противостафилококковые средства.
Все вышеперечисленные медикаменты направлены на то, чтобы уничтожить возбудителя. Помимо этого, специалистом назначаются лекарства для наружного использования, например, мазь для лечения стафилококка на коже или мазь от золотистого стафилококка в носу.
Обычно эти медикаменты обладают антисептическими и антибактериальными свойствами. При кожных болезнях назначаются наружные препараты на основе антибиотиков. Это могут быть «Метилурациловая мазь», «Левомеколь», «Банеоцин».
Данные средства очень эффективны, наносят их на пораженные участки не менее двух раз в сутки, длительность лечения ими определяется лечащим врачом.
Для того, чтобы способствовать регенерации кожи на фоне лечения можно использовать средства с заживляющим и успокаивающим эффектом. Как правило, эти препараты содержат в своем составе сок алоэ.
Многие пациенты страшатся принимать антибиотики из-за того, что они наряду с патогенными бактериями уничтожают и полезные. Поэтому стремятся вылечиться препаратами наружного применения. Большинство медицинских работников склонны считать, что при стафилококковой инфекции необходима все-таки комплексная терапия.
Такие недуги, как пиодермия, флегмона, панцирий, фурункулез необходимо лечить строго под наблюдением специалиста.
Ни в коем случае не стоит пытаться вскрыть гнойник самостоятельно, так как это может привести к сепсису.
При кожном заболевании, врач помимо общей терапии назначает также применение наружных препаратов. Чтобы вылечить пациента выписывается мазь от стафилококка на коже. Наиболее часто назначается «Гентамициновая мазь». Если больше других участков пострадала нежная кожа лица, то специалист выпишет «Альтарго» мазь от стафилококка на лице, имеющую более мягкий состав.
Против стафилококковой инфекции, поразившей лор-органы, широкое распространение получило назначение назальных мазей. Кроме общей схемы лор-врач назначает применение назальной мази от стафилококка в нос, с ее помощью борьба с патогенным микроорганизмом более эффективна.
Особой популярностью пользуются такие средства, как «Бактробан», «Бондерм», «Супироцин».
Столкнувшись со стафилококковой инфекцией, поразившей слизистые оболочки носоглотки или кожные покровы, не стоит пускать течение болезни на самотек. Запущенные заболевания лор-органов могут привести к менингиту и другим серьезным болезням, которые трудно поддаются терапии.
Если же не лечить кожный стафилококк, то микробы могут захватить все большие и большие участки организма, гной, путешествующий по телу, может спровоцировать заражение крови, лимфы и костей.
Очень важно приступить к лечению болезни на ранних стадиях.
Для того, чтобы патогенный микроорганизм не вызывал страха, необходимо придерживаться нескольких несложных правил, а именно укреплять иммунитет, питаться здоровой пищей, много гулять, найти время для занятий спортом, вовремя ложиться спать, поддерживать чистоту в доме и соблюдать личную гигиену.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Хорошая качественная мазь Левомеколь имеет однородную структуру, среднюю густоту. Состав окрашен в чисто белый цвет, или в белый с небольшим желтым оттенком.
Мазь Левомеколь является комбинированным препаратом, активные компоненты которой обладают противовоспалительным, антибактериальным и регенерирующим эффектами. Противомикробный эффект обусловлен хлорамфениколом, который губительно действует на широкий спектр патогенных микроорганизмов. Левомеколь эффективен и в отношении устойчивых грамотрицательных микроорганизмов, например, стафилококков (Staphylococcus spp.), синегнойной палочки (Pseudomonas aeruginosa) и кишечной палочки (Escherichia coli).
Регенерирующее действие Левомеколя обусловлено метилурацилом, который легко проникает вглубь тканей, активирует процесс синтеза новых клеток и восстановление нормальной структуры органов. Регенерирующий эффект тесно сопряжен с обезвоживающим действием, которое заключается в устранении избытка жидкости в тканях и снятии отечности.
Метилурацил оказывает стимулирующее влияние на обмен веществ на клеточном уровне, что ускоряет заживление ран и восстановление тканей. Также он является иммуностимулятором, который стимулирует выработку интерферона – вещества, оказывающего противовирусное действие и ряд других эффектов.
Уничтожение патогенных микроорганизмов в совокупности с противоотечным действием создает противовоспалительный эффект мази Левомеколь. Мазь способна проникать в клетки, в глубокие слои тканей, оказывая свое терапевтическое действие. Проникновение в глубокие слои тканей не сопровождается повреждением мембран клеток, которые остаются целыми и функционально активными. Наличие гноя и большого объема отмерших тканей не снижает эффективность мази. Согласно степени влияния на организм человека, средство относится к группе малоопасных веществ.
Благодаря этому Левомеколь можно применять для обеззараживания и ускорения заживления различных ран, швов, травматических повреждений, гнойных воспалений и т.д. Мазь можно использовать только наружно — поэтому сфера применения ограничивается только теми частями тела и местами, на которые её можно нанести.
Мазь можно использовать с целью профилактики или лечения. Основным показанием для применения Левомеколя является лечение гнойных ран, инфицирование которых произошло смешанной микрофлорой. Средство используется с целью прекращения активного воспалительного процесса, устранения патогенных микробов и очищения раны от гнойного содержимого и некротических масс, а также снятия отека. Также Левомеколь используется для лечения следующих патологий:
1. Ожоги 2 и 3 степеней.
2. Трофические язвы.
3. Фурункулы и любые другие гнойные заболевания кожи.
Профилактически мазь Левомеколь наносится на швы, раны, порезы, мозоли, экзему, пролежни и любые другие повреждения с целью предотвращения инфицирования и ускорения заживления.
Противопоказанием к применению мази Левомеколь является только наличие повышенной чувствительности или аллергии на компоненты лекарственного средства. При наличии любых других заболеваний, в том числе хронических, средство применять можно.

Если гнойная рана — глубокая, большая, или расположена в полости тела, то мазь наносится на марлевые салфетки, которые в свою очередь вводятся в раневую поверхность. Для этого Левомеколь подогревают до температуры тела – 35 градусов, после чего пропитывают составом марлевые салфетки. Затем последовательно вводят салфетки с препаратом в рану, до ее полного заполнения. Салфетки должны заполнять объем раны рыхло, а не плотно.
Если рана глубокая и узкая, имеет форму, конфигурацию и расположение, которые не позволяют ввести в нее марлевые салфетки, пропитанные мазью — то препарат вводится через катетер шприцом. Для этого в рану вставляется дренажная резиновая трубка, в которую вставляется обычный одноразовый шприц, заполненный Левомеколем, и мазь выдавливают внутрь. После чего она спускается по дренажу, и попадает на самое дно раны.
После заполнения обширной раны салфетками с Левомеколем, на пораженный участок тела накладывается фиксирующая повязка. Салфетки с мазью меняют на новые, по мере пропитывания их гноем и скопления на них некротических масс. Иногда достаточно делать перевязку один раз в сутки, а в других случаях придется менять салфетки каждые несколько часов.
Обработки ран мазью Левомеколь проводят каждый день, вплоть до полного удаления гнойного отделяемого и некротических масс. Если обработка раны была пропущена по каким-либо причинам, то дальнейшие перевязки продолжают по имеющемуся графику.
Левомеколь прекрасно подходит для лечения и профилактики пролежней у лежачих больных. Мазью можно обрабатывать гнойные прыщи, любые порезы, колотые или рваные раны, а также мокнущие экземы или разорванные мозоли.
При наличии воспалительного гнойного процесса на наружной части слухового прохода из стерильной марли или бинтов сворачивают тонкие жгуты. Затем марлевые жгуты пропитывают Левомеколем, и вводят неглубоко в слуховой проход на 12 часов, лучше всего на ночь. Точно также мазь на марлевых жгутиках можно вводить через носовые ходы в пазухи, с целью лечения гайморита.
При наличии гнойных прыщей их смазывают на ночь тонким слоем Левомеколя. После вскрытия и удаления любого прыща данный участок кожи рекомендуется смазывать мазью, и закладывать её в образовавшееся отверстие, если образовался глубокий дефект кожи.
При нанесении Левомеколя не следует применять другие лекарственные средства, использующиеся также наружно. Даже при обработке больших раневых поверхностей, в том числе ожоговых, не было зарегистрировано случаев передозировки препарата.
При нанесении мази следует избегать попадания состава в глаза, на слизистые оболочки и внутрь. При попадании в глаза и на слизистые оболочки следует немедленно промыть их большим количеством проточной чистой воды. При случайном проглатывании мази Левомеколь необходимо промыть желудок водой с активированным углем.
Препарат разрешен к применению у беременных и кормящих женщин, поскольку он используется местно, не всасывается в системный кровоток при небольших площадях поражения, и не оказывает системного действия. В период беременности и кормления грудью Левомеколь можно использовать в следующих случаях:
1. Для лечения гайморита и отита.
2. Для обработки порезов, ссадин, укусов комаров и мошек, небольших ожогов, вросших ногтей, воспалений после обрезного маникюра и т.д.
Можно обрабатывать прыщи на лице или других частях тела. Однако не стоит заниматься самолечением — лучше обратиться к врачу за квалифицированной помощью.
У детей мазь Левомеколь также можно использовать. Поскольку она практически абсолютно безопасна, ее разрешено применять, при необходимости, даже у новорожденных младенцев. Левомеколем можно обрабатывать пупочную ранку, порезы и укусы насекомых, ранки и гнойнички, выскакивающие на коже. Можно смазывать гноящиеся места прививок или уколов. Обычно у детей средство используют для профилактики нагноения при различных повреждениях кожного покрова – царапинах, ссадинах, синяках и т.д. Если же небольшие ранки нагноились, то мазь подойдет для их лечения.
При сломанных или содранных ногтях у детей также можно использовать мазь Левомеколь с целью предотвращения воспаления и нагноения, а также ускорения заживления и восстановления тканей.

В течение двух дней прыщ значительно уменьшается в размерах, а краснота спадает на следующее утро. Через 2 – 3 дня прыщ либо полностью рассасывается и исчезает, либо приобретает организованный вид, когда его можно выдавить, а место, на котором было образование — обработать антисептиком и смазать Левомеколем. Мазью можно обрабатывать прыщики не только на лице, но и на других частях тела – спина, шея, руки, плечи и т.д.
Угри также поддаются терапии Левомеколем. Для лечения воспаленных угрей мазь наносят на все лицо на ночь перед сном, а утром смывают. Обычно в течение двух недель воспаление спадает, угри прорываются или рассасываются, кожа разглаживается и шрамы уменьшаются в размерах. Новые угри на фоне лечения, как правило, не появляются. Мазь необходимо использовать до излечения имеющихся угрей, после чего прекратить ежедневное применение. Затем, при необходимости, когда появляются одиночные угри или прыщи, необходимо наносить средство точечно, и оставлять на ночь.
Левомеколь хорошо помогает от прыщей и угрей, поскольку подавляет воспалительный процесс и убивает бактерии, которые вызывают данные кожные заболевания.
1. Обработать кожу гнойника от краев к центру 3%-м раствором перекиси водорода, хлоргексидина или 70%-м спиртом. Затем нанести на фурункул мазь, закрыть место кусочком ваты и наложить повязку (если есть возможность). Такую обработку проводить по 2 – 3 раза в день. На ночь накладывать свежую повязку с Левомеколем.
2. После вскрытия гнойника и выхода стержня обработайте рану перекисью водорода или спиртом. После этого прямо в рану внесите Левомеколь, закройте ее марлевой салфеткой, также пропитанной мазью, и наложите повязку. Обработку проводить 2 раза в день, до полного затягивания раны и восстановления кожного покрова.
Левомеколь помогает быстро сформироваться стержню фурункула и ускорить вскрытие гнойника. Обычно это происходит в течение 2 – 3 дней применения. После вскрытия фурункула и выхода гноя мазь предотвращает инфицирование раны и ускоряет заживление.
Подробнее о фурункулах
Левомеколь часто используют для обработки послеоперационных швов, в том числе и после разрывов промежности в родах у женщин. Также Левомеколь используется при расхождении швов на промежности. Правильно швы на промежности обрабатываются следующим образом:
1. Подмыть промежность хозяйственным мылом.
2. Обработать слабым раствором марганцовки или фурацилина.
3. Промокнуть мягким полотенцем или натуральной чистой тряпочкой.
4. Полежать с раздвинутыми ногами 10 – 15 минут, чтобы кожа промежности хорошо высохла.
5. Затем на марлевую салфетку обильно нанести мазь Левомеколь, и прикладывать ее к швам.
6. Можно прикладывать несколько салфеток, при необходимости.
7. Затем надеваются чистые плавки из натуральной ткани с прокладкой.
8. Салфетку с Левомеколем оставить на 2 – 6 часов, после чего убрать.
Левомеколем можно обрабатывать любой послеоперационный шов для ускорения заживления и предотвращения инфицирования. Обработку швов проводят по той же схеме, что и на промежности. То есть сначала обрабатывают антисептиком (перекись водорода 3%, хлоргексидин, спирт 70 %) шов и кожу вокруг него. Затем на шов обильно наносится Левомеколь, сверху прикрывается стерильной марлевой салфеткой и оставляется на 2 – 4 часа. По прошествии этого времени салфетку снимают. При необходимости мазь именно таким образом наносят на шов, два раза в день. Если шов воспалился и нагнаивается, Левомеколь помогает устранить эти процессы в течение 2 – 5 дней.
Левомеколь в гинекологии в форме тампонов используется для лечения следующих состояний:
1. Воспалительная эрозия шейки матки.
2. Воспаление придатков матки (яичников, фаллопиевых труб).
3. Расхождение влагалищных швов после разрывов в родах или операций.
При наличии бактериального вагиноза или вульвовагинита часто формируется эрозия шейки матки, которую можно вылечить, устранив воспалительный процесс. Для этого применяют местное лечение – тампоны с Левомеколем. Необходимо сделать небольшой тампон из ваты, сверху наложить на него мазь размером 15 мм Х 15 мм, и высотой 5 мм. Затем тампон ввести во влагалище на ночь, а утром извлечь. Обычно курс лечения состоит из 10 – 15 тампонов, вводимых ежедневно. После прижигания эрозии шейки матки также используют тампоны с Левомеколем для ускорения заживления слизистой. Тампон вводится вечером, и оставляется на ночь. Всего курс лечения состоит из 7 – 10 тампонов, которые вводятся ежедневно. Точно так же вводятся тампоны с мазью во влагалище при расхождении швов после родов или операций. Длительность курса лечения в этом случае устанавливается врачом–гинекологом.
В лечении воспалений придатков матки тампоны с Левомеколем являются способом доставки активного вещества к пораженной области. Это означает, что лечение происходит не во влагалище, а через его слизистую в окружающие ткани всасываются активные компоненты препарата, в том числе в яичники и маточные трубы. Таким образом, лекарственный препарат доставляется практически непосредственно к месту течения патологического процесса. Однако только тампоны с Левомеколем для лечения воспаления придатков — не достаточно эффективны, необходимы еще и системные антибиотики для полной ликвидации патологического процесса. Тампоны вводятся во влагалище точно так же, как и при лечении эрозии шейки матки. Длительность курса лечения зависит от тяжести течения воспаления придатков, и определяется врачом–гинекологом в каждом случае индивидуально.

Если рана не гнойная, то пораженный участок обрабатывается антисептиком (перекись водорода 3%, спирт 70% и т.д.), и Левомеколь просто накладывается непосредственно на раневую поверхность, при необходимости сверху покрывается марлевой салфеткой. Обработку можно проводить один раз в день, до заживления дефекта.
Если же рана гноится, то сначала следует убрать все отделяемое из неё при помощи ватно-марлевых тампонов, смоченных антисептиком. После такой обработки раны в нее закладывается Левомеколь; сверху прикрывается марлевой салфеткой, также пропитанной мазью. Обработку проводят по мере необходимости: если гноя выделяется много, то повязку с мазью меняют несколько раз в день — в противном случае достаточно двукратной перевязки. Рану обрабатывают средством до прекращения отделения гноя.
Левомеколем можно смазывать носовые ходы детям и взрослым для лечения хронического насморка. Эффект наступает в течение нескольких дней. Смазывание производится ватной палочкой 1 – 2 раза в день. Кроме того, мазь успешно применяют в лечении гайморита. Для этого делают марлевые турунды, которые обильно пропитывают мазью и вставляют в носовые ходы. Затем человек должен лечь и запрокинуть голову, в таком положении оставаться 30 минут. После этого турунды вынимают из носовых ходов. В течение дня турунды с Левомеколем вставляют в нос по 3–4 раза. Курс лечения – 5–7 дней. Перед введением турунд необходимо промыть нос соленой водой или обычным физиологическим раствором.
При фурункулах или гнойном воспалении наружного слухового прохода прекрасно помогает закладывание Левомеколя в ухо. Для этого скручивают из марли турунды, обильно пропитывают их мазью и неглубоко вводят в наружный слуховой проход. Турунды оставляют на всю ночь — то есть на 10-12 часов, а утром вынимают. Курс лечения длится 5–10 дней, в зависимости от выраженности патологического процесса.
Если ожог 1 или 2 степени имеет небольшую площадь, можно накладывать мазь на раневую поверхность самостоятельно. Правильно мазь наносится на стерильную марлевую салфетку, которая накладывается на раневую поверхность. Перед обработкой Левомеколем ожог следует промыть холодной водой. Повязка накладывается на сутки, перевязки делают каждый день. При необходимости повязку можно менять чаще, но не более 5 раз в сутки. Ожог обрабатывают мазью до полного заживления раневой поверхности. При небольших бытовых ожогах курс лечения обычно составляет 5 – 14 дней.
За период длительного применения мази Левомеколь препарат заслужил хорошую репутацию. Подавляющее большинство отзывов являются положительными, поскольку препарат оказывается эффективным в лечении различных ран, травм, повреждений, некоторых гнойных инфекций, прыщей и т.д. Применение Левомеколя позволяет значительно ускорить заживление любых повреждений кожного покрова, что делает данный препарат «палочкой–выручалочкой» для детей, которые постоянно царапаются, разбивают коленки, ранятся различными предметами и т.д. Довольные родители практически всегда оставляют положительный отзыв о препарате.
Кроме прекрасного заживляющего эффекта, который оказывает Левомеколь на раны кожного покрова, он обладает свойством излечивать некоторые воспалительный процессы – гайморит, отит, хронический ринит, воспаление придатков матки или эрозию шейки матки. Эффективность мази при гайморите и отите — высока, люди остаются довольны и также оставляют положительные отзывы.
Отрицательные отзывы о Левомеколе встречаются только применительно к конкретной ситуации, в которой препарат оказался совершенно неэффективным. Но отрицательных отзывов в целом о мази Левомеколь нет, поскольку она может казаться неэффективной в одной ситуации, но в другой устранит проблему очень хорошо и быстро.
Для обработки воспаленных или гноящихся ран предпочтительнее использовать мазь Левомеколь, поскольку ее антибактериальная активность значительно выше и репарационные свойства лучше. Кроме того, Левомеколь имеет еще одно преимущество над мазью Вишневского – отсутствие запаха. Мазь Вишневского очень неприятно пахнет, а также часто вызывает раздражение на месте ее нанесения, чего не наблюдается при использовании первого.
При лечении фурункулов Левомеколь гораздо быстрее приводит к организации нарыва и вскрытию гнойника с последующим заживлением раны, по сравнению с мазью Вишневского. В принципе на сегодняшний день Левомеколь по своим характеристикам превосходит мазь Вишневского. Но если человек использует мазь Вишневского, и состав эффективно действует, то смысла переходить на Левомеколь и пробовать другой препарат — просто нет.
Подробнее о мази Вишневского
По отзывам людей, использовавших оба препарата, они практически не отличаются, поэтому выбирать можно любой, который по каким-то субъективным причинам больше нравится. Согласно данным объективных исследований, проводившихся на фоне применения мазей для лечения одинаковых состояний, не было выявлено каких-либо преимуществ или более выраженного терапевтического эффекта ни у Левосина, ни у Левомеколя, друг перед другом. Поэтому можно сказать, что мази Левомеколь и Левосин — практически одно и тоже. Стоимость препаратов — также примерно одинаковая, поэтому вопрос выбора – Левомеколь или Левосин, лежит исключительно в плоскости личных субъективных предпочтений. Однако если присутствует значительный болевой симптом, то лучше воспользоваться Левосином, который поможет снять тягостное ощущение без применения болеутоляющих таблеток.
Воскопран представляет собой специальную ранозаживляющую повязку, пропитанную мазью Левомеколь. Воскопран состоит из натурального воска, который ускоряет заживление ран. Вместе с Левомеколем они потенцируют действие друг друга, значительно усиливая эффективность каждого препарата. Повязка Воскопран с Левомеколем не прилипает к ране на начальных этапах, что позволяет менять ее безболезненно и спокойно. А на этапе заживления она, напротив, плотно приклеивается к коже, которую уже можно не менять, а оставить до полного восстановления нормальной структуры тканей. После полного заживления повязка сама отходит от кожи, под которой оказывается зажившая поверхность без рубцов и деформаций.
Повязка Воскопран с Левомеколем используется для лечения следующих состояний:
- гнойные и инфицированные раневые поверхности;
- трофические язвы;
- пролежни;
- опрелости;
- температурный, химический или радиационный ожог 1, 2, 3 степеней;
- обморожения;
- гнойные и воспалительные поражения кожного покрова.
Автор: Пашков М.К. Координатор проекта по контенту.
источник
Человеческий организм может служить домом для тысяч микробов и бактерий, причем, такое соседство вовсе не обязательно заканчивается болезнью. Иммунитет надежно защищает нас, сдерживая активность непрошеных гостей и заставляя их следовать правилам хорошего тона. Стафилококк – не исключение; он в норме обнаруживается примерно у трети населения Земли, но ничем себя не проявляет до поры до времени.
Ослабление иммунитета, банальное переохлаждение или наличие в организме другой инфекции, против которой применялись антибиотики, — вот причины, по которым стафилококк может перейти в наступление. Поэтому важно понимать две вещи: нельзя лечиться антибиотиками в случае малейшего недомогания или простуды, и просто бессмысленно использовать их против стафилококка для упреждения. От носительства вы все равно не избавитесь, зато познакомите свой стафилококк с антибактериальными препаратами и сведете на нет их эффективность в будущем, когда они действительно могут понадобиться.
Единственная разумная мера по упреждению стафилококковых инфекций – это местная санация кожи, слизистых оболочек и верхних дыхательных путей в холодный период года, а также приём препаратов, укрепляющих иммунитет. Назначение антибиотиков оправдано лишь в случае тяжелых, опасных для жизни заболеваний: пневмонии, эндокардита, остеомиелита, множественных гнойных абсцессов на коже и в мягких тканях, чирьев на лице и голове (в непосредственной близости к головному мозгу). Но прежде чем выбрать антибиотик против стафилококка, квалифицированный врач всегда производит бактериальный посев.
В санэпидстанции, кожно-венерологическом диспансере или медицинском кабинете профильного специалиста (ЛОРа, дерматовенеролога, гинеколога, уролога, пульмонолога, гастроэнтеролога, инфекциониста) производится забор бактериальной культуры из места локализации стафилококковой инфекции. Это может быть мазок из зева, гнойного абсцесса на коже, влагалища или уретры, а также образец крови, мокроты, мочи, слюны, желудочного сока, спермы и прочих физиологических жидкостей.
Полученный материал помещается в питательную среду, через некоторое время колония стафилококков размножается, и лаборант может определить, к какому типу относится возбудитель, и к каким антибиотикам он чувствителен.
Результат посева выглядит как список, в котором напротив названий всех актуальных противомикробных препаратов стоит одно из буквенных обозначений:
S (susceptible) — чувствителен;
I (intermediate) — умеренно чувствителен;
Среди антибиотиков из группы «S» или, в крайнем случае,«I» лечащий врач выбирает препарат, которым больной в течение предшествующих нескольких лет не лечил ни одно заболевание. Так больше шансов добиться успеха и избежать быстрой адаптации стафилококка к антибиотику. Это особенно важно в тех случаях, когда речь идёт о лечении затяжных и часто рецидивирующих стафилококковых инфекций.
По сути, есть только одна объективная причина для применения антибиотиков против такого устойчивого и гибкого возбудителя, как стафилококк – ожидаемая польза превысит неизбежный вред. Лишь в случае, когда инфекция охватила весь организм, попала в кровь, вызвала лихорадку, а естественных защитных сил не хватает для победы над болезнью, приходится прибегать к антибактериальной терапии.
Зато есть целых три веских причины, чтобы отказаться от антибиотиков при лечении стафилококка:
Справиться с некоторыми типами возбудителя, например, с золотистым стафилококком, могут лишь цефалоспорины второго-третьего поколения, полусинтетические пенициллины (оксациллин, метициллин), да мощнейшие современные антибиотики (ванкомицин, тейкопланин, фузидин, линезолид). Прибегать к крайним средствам приходится все чаще, потому что за последние 5-10 лет стафилококки мутировали и обзавелись ферментом бета-лактамаза, с помощью которого они успешно разрушают цефалоспорины и метициллин. Для таких возбудителей существует термин MRSA (methicillin-resistant Staphylococcus aureus), и уничтожать их приходится комбинациями препаратов, например, фузидина с бисептолом. А если пациент до возникновения обширной стафилококковой инфекции бесконтрольно употреблял антибиотики, возбудитель может оказаться нечувствительным;
Каким бы эффективным ни был антибиотик, на практике эффект от его применения против стафилококка почти всегда оказывается временным. Например, при фурункулезе после успешного купирования инфекции у 60% пациентов болезнь рецидивирует, причем, справиться с ней с помощью того же самого препарата уже не удается, поскольку возбудитель приспособился. Очевидно, что такую цену стоит платить только за «выход из пике», когда без антибиотика стабилизировать состояние больного стафилококковой инфекцией просто невозможно;
Антибиотики не выбирают жертв – помимо тех бактерий, против которых вы их применяете, они уничтожают и другие микроорганизмы, в том числе, полезные. Длительное лечение антибактериальными препаратами почти всегда провоцирует дисбактериоз в органах ЖКТ и мочеполовой сфере, а также усугубляет опасность активизации других инфекций, присутствующих в организме в форме носительства.
Скажем сразу – нет, нельзя. Лишь в очень редких случаях, когда стафилококк попал на небольшой участок кожного покрова, а иммунитет человека был по какой-то причине активизирован, макрофаги ухитряются справиться с непрошеным гостем, и тогда говорят о «транзиторном носительстве стафилококка». Такую ситуацию если и обнаруживают, то по чистой случайности. Чаще возбудителю удается закрепиться на новом месте, особенно если контакт был обширным (купание в зараженном водоеме, пользование инфицированной одеждой, постельным бельем, полотенцами). Приобретенный в больнице, детском садике, школе или летнем лагере стафилококк обычно поселяется в организме на всю жизнь.
Почему иммунитет здорового ребенка или взрослого человека не избавляется от этой опасной бактерии? Потому что на то нет объективных причин, пока носительство не переходит в заболевание. Скромно сидящий в уголочке стафилококк не вызывает никакого интереса у иммунной системы, лейкоциты и макрофаги не объявляют на него охоту, и в крови не вырабатываются нужные антитела. Но что же делать, если, например, ребенок каждую осень-зиму болеет стафилококковой ангиной, или девушка, знающая о присутствии зловредной бактерии в своем организме, планирует беременность?
В этих случаях необходимо прибегнуть к иммуностимулирующей терапии и санации доступных проблемных зон: зева, носоглотки, кожи, влагалища. Такие меры не позволят вам избавиться от стафилококка навсегда, но существенно сократят численность его колоний и снизят риск перехода носительства в опасную болезнь.
Профилактическая санация – очень действенная мера, к которой рекомендуется регулярно прибегать всем носителям стафилококка. Сотрудники детских образовательных и лечебных учреждений дважды в год сдают мазки из носа, и если результат положительный, проводится санация, а затем анализ берут повторно, стремясь добиться полного отсутствия стафилококка в верхних дыхательных путях. Это очень важно, ведь только так можно застраховаться от распространения возбудителя воздушно-капельным путем.
Если у вас или вашего ребенка ежегодно наблюдаются рецидивы ангины, фурункулеза и прочих гнойно-воспалительных заболеваний, причиной которых (согласно результатам анализов, а не исходя из ваших догадок) служит именно стафилококк, стоит пополнить домашнюю аптечку средствами для местной санации. С помощью этих препаратов производится полоскание горла, закапывание носа, закладывание ватных тампонов в носовые ходы, орошение или спринцевание половых путей, протирание и смазывание кожи или слизистых оболочек, в зависимости от локализации носителя. Для каждого случая нужно подбирать подходящий вариант препарата и строго придерживаться инструкции.
Вот список всех эффективных растворов и мазей против стафилококка:
Масляный раствор ретинола ацетата (витамина A);
источник