Существует множество мазей против проявлений аллергии, которые можно разделить на две основные группы:
- не гормональные мази – рекомендуются при легкой форме аллергии;
- гормональные (кортикостероидные) мази – применяются в более тяжелых формах аллергической реакции.
Обычно мази применяются при появлении признаков аллергии на кожных покровах. Часто это связано с укусами насекомых, реакцией на растения (в ряде случаев, как с борщевиком — этого делать не стоит — разнесёте аллерген).
В любом случае, перед применением обязательно проконсультируйтесь с врачём. Бываю (и не редко) случаи, когда применение мазей противопоказано, может усугубить процессы.
Наиболее распространённый препарат от легких проявлений аллергических реакций организма. Мазь снимает раздражение, подсушивает кожу, используется как противовоспалительное, антисептическое, адсорбирующее, вяжущее средство. В состав препарата входит окись цинка и вазелин (1 к 9 частям). В продаже встречается в баночках и в тубах.
Используется от дерматитов разнообразного происхождения, потницы, опрелостей кожи. Затягивает неглубокие раны, пролежни, экземы, ожоги, язвы. Так же используется при лечении стрептодермии.
Противопоказаний на препарат практически нет, если у вас не вызывают индивидуальной чувствительности компоненты окиси цинка или вазелина.
Средство, оказывающее противовоспалительное, увлажняющее и регенерирующее действие. В состав мази входит декспантенол (провитамин В5), который активно адсорбируется клетками кожи. В продажу поступает в тубах (5%) по 30 г.
Применение. Лечения хронических язв кожных покровов, пролежней, трещин. Используется в случаях порезов, ссадин и трещин, если есть угроза попадания инфекции. Препаратом обрабатывается раздраженные и поврежденные участки кожи при солнечных ожогах. Применяется для профилактики и лечения сосков в период кормления грудью.
В единичных случаях из-за повышенной чувствительности к составляющим препарата, могут проявиться аллергические реакции (зуд или крапивница).
Парафармацевтическое наружное средство, применяемое при аллергических высыпаниях на коже лица, рук и тела: при кожном зуде, крапивнице, везикулезных (пузырьковых) аллергических высыпаниях.
В состав крема входят экстракты «противоаллергических» трав и эфирное масло ландыша. Молекулярная структура эфирного масла ландыша способствует его легкому проникновению в кожу, в результате чего происходит стимуляция и улучшение обменных процессов, кровообращения. Гистан используется как наружное средство. После нанесения на кожные покровы он образует своеобразный защитный барьер в виде пленки, не пропускающей извне загрязнения и аллергены, однако через которую кожа может дышать, и тем самым защищает и успокаивает ее.
Противопоказания к применению – гиперчувствительность на любой из компонентов крема.
Обладает увлажняющим, противовоспалительным и заживляющим действием, ускоряет процесс восстановления кожи. В составе препарата декспантенол и ряд вспомогательных веществ. В продаже встречается в тубах (5%) по 25 и 50 г.
Используется при лечении нарывов, дерматитов разных видов, ран, нарушения целостности кожных покровов, опрелостей у грудных детей, трещин и воспаления сосков у кормящих мам.
Противопоказаниями могут быть случаи повышенной чувствительности к компонентам препарата. При правильной дозировке побочных эффектов не обнаруживалось.
Изготовлен из цветков календулы, содержащих фитонциды, каротиноиды, аскорбиновую кислоту, эфирное масло, органические кислоты, дубильные вещества, смолы. Действует как бактерицидное и ранозаживляющее средство.
Софора японская содержит в большом количестве рутин, способствующий укреплению стенок кровеносных сосудов. Показан к применению: при псориазе, аллергических реакциях, дерматитах, ожогах, нейродермитах, трофических язвах. Побочные эффекты при применении препарата не зарегистрированы.
Блокатор гистаминовых H1-рецепторов. После нанесения рассматриваемый медикамент способен оказывать противозудное и противоаллергическое действие.
Он уменьшает повышенную проницаемость сосудов и капилляров, которая непосредственным образом связана с аллергическими реакциями.
Несмотря на безопасность препарата, применять его необходимо с осторожностью. При превышении дозировки действующего вещества могут наблюдаться местные побочные явления в виде сухости и жжения кожи. Поэтому мазь нужно наносить тонким слоем и не более 4 раз в сутки. Запрещено применять противоаллергическое средство недоношенным деткам.
Глюкокортикоидное, противовоспалительное средство. Ее назначают с целью повреждений кожного покрова, который сопровождается воспалительными процессами. В составе препаратадипропионат алклометазона и вспомогательные вещества. Поставляется в тубах (0,05%) по 20 и 40 г.
Используется для лечения экзем, разных видов дерматитов, псориаза, реакции кожи на укусы насекомых.
Противопоказания. Не стоит применять мазь на открытые трофические язвы и раны, а так же при вирусных заболеваниях кожи. Повышенная чувствительность к алклометазону, туберкулез кожи и ветряная оспа. Обычно переносимость препарата хорошая, возникающие побочные явления развиваются редко. Чаще всего во время применения возникают: жжение, зуд, сухость кожи, сыпь, раздражение.
Комплексный лекарственный препарат, в составе которого активные компоненты:хлорамфеникол (антибиотик) и метилурацил, а также вспомогательные компоненты. Мазь может выпускаться в небольших тубах по 40 мг или банках по 100 мг.
Используется при лечении гнойных ран для прекращения активного воспалительного процесса, устранения микробов и очищения ран от гнойного содержимого, также снимает отечность.
Не рекомендуется использовать при псориазе, беременным женщинам и в период кормления грудью, а так же при индивидуальной непереносимости препарата. Чаще всего аллергию вызывает антибиотик, который есть в составе мази. Бывает, что в зоне нанесения возможно появление аллергической реакции, которая может проявляться в покраснении кожного покрова или зуде.
Применяется при при воспалительных заболеваниях кожи, чувствительных к терапиитопическими глюкокортикостероидами, таких как различные дерматиты (атопический, аллергический, контактный, нейродермит) и различные экземы. Противовоспалительное средство, подавляющее негативные проявления аллергического процесса.
Уменьшает отек и болезненные ощущения, прекращает зуд и прочие субъективные раздражительные ощущения, обычно препарат переносится хорошо. В некоторых случаях, очень редко, могут появиться зуд, жжение, эритема, везикулезная сыпь.
источник
Аллергия на солнце (фотодерматит) — это специфическая реакция иммунной системы организма на вредное воздействие ультрафиолетовых лучей.
Симптомами фотодкрматита, в большинстве своем, являются красные пятна, неприятный зуд или волдыри. Своим неожиданным появлением аллергия может существенно попортить вам жизнь.
Нужно сказать, что аллергия на солнце не возникает беспричинно. Солнечный свет лишь провоцирует на реакцию некоторые аллергены.
- Люди со светлой кожей и волосами чаще других страдают от аллергии на солнце. Они почти лишены меланина в коже, поэтому их защита от солнечного воздействия минимальна. Светлокожие также находятся в группе с высоким риском солнечных ожогов
Важно! Следует с особой внимательностью относиться к солнечным ожогам, потому что под ними может быть злокачественная меланома(один из самых опасных видов рака).
В целом аллергию на солнце можно разделить на два вида : эндогенный и экзогенный фотодерматит.
Аллергия, которая появляется после взаимодействия ультрафиолетовых лучей с различными веществами. К ним относятся:
- Средства личной гигиены: крема, масла и так далее Перга пчел и пыльца цветов Косметические средства и парфюмерия Цитрусовые фрукты
Чаще всего после прекращения любого контакта с вышеперечисленными веществами — аллергия пропадает.
Важно! Аллергическая реакция на солнце часто бывает вызвана тем, что в организме человека накапливаются различного рода медикаменты, провоцирующие фотодерматит.
Провоцирующие фотодерматит лекарства:
- Антидепрессанты
- Препараты для сердца и сосудов
- Противозачаточные средства
- Аспирин
Заболевание, которое связанно с особенностями организма, иммунной системы или наследственностью.
- Низкий уровень меланина Слабый иммунитет или инфекционные заболевания: туберкулез, грипп, коклюш и другие
Важно! Каждый вид аллергии на солнце имеет свои особенности, поэтому как бороться с этим недугом может решить только врач-дерматолог.
Нужно отметить, что все противоаллергенные мази и кремы можно разделить на две группы: гормональные и негормональные.
Негормональные мази абсолютно безопасны и практически не имеют противопоказаний. Они назначаются даже грудным детям и разрешены к применению в течении любого промежутка времени.. Часто назначаются при пищевых аллергиях и фотодерматите. Лучшими являются: мазь на основе цинка,фенистил и гистан.
Гормональные мази представляют собой сильные и эффективные средства, которые действует мгновенно. Однако их можно применять только непродолжительный промежуток времени(до 5-7 дней).Они также имеют приличный список противопоказаний. К гормональным средствам относятся следующие препараты: дермовейт, фторокор, элоком и другие.
Важно! Любое самолечение может только ухудшить первоначальное состояние. Для того чтобы принимать любой из препаратовприменяемых для лечения солнечной аллергии необходимо тщательное обследование и строгий контроль лечащего врача.
- После того, как вы выяснили и исключили факторы, которые вызвали фотодерматит в вашем случае — необходимо начать прием антигистаминных препаратов. Они помогут снять неприятные ощущение, зуд и красноту. Самыми распространенными являются: зиртек, эриус, супрастин, диазолин и другие.
- Следущим шагом становится использование противовоспалительных средств. Таких как: парцетомол, нимесил, ибупрофен и т. д.
- Для того чтобы избавиться от неприятных симптомов аллергии на солнце (неприятного зуда, сыпи) нужно принимать ванны с добавлением: пихты, хвои и ели Народная медицина утверждает, что неплохо с фотодерматитом справляется отвар из листьев герани(три ложки на такое же количество стаканов с теплой водой) Водные процедуры вместе со всевозможными листьями трав и деревьев помогут снять покраснение. Можно использовать: листья березы, калины, шиповника и мяты Сок корня сельдерея, по советам, отлично справляется с фотодерматиом. Его необходимо принимать 4 раза в день по 5 мл.
- Светлокожим и светловолосым нужно меньше времени проводить на солнце
- Защита от ультрафиолетового воздействия должна быть надежной. Крема от загара с пометкой SPFне меньше чем +50 градусов.Например, эвалар
- Во время нахождения под солнечными лучами необходимо свести к минимуму использование любых косметических средств
- По возможности, максимально закрывайте свое тело одеждой
- Больше проводите времени в тени
- Оптимальное время для загара до 11 и после 18 часов
- Не доводите свое состояние до крайней стадии и при появлении первых симптомов аллергии на солнце- отправляйтесь к доктору
Важно! При появлении даже самых незначительных пятен необходимо обращаться к врачу.
Для того чтобы ваш отдых не был испорчен, а кожные заболевание обходили стороной- необходимо строго следовать профилактическим правилам и рекомендациям.
Так же вам может быть интересно:
источник
Ожоги, полученные от палящих солнечных лучей – это не только неприятные болезненные ощущения на открытых участках тела. Такие повреждения могут причинить тяжелые последствия для здоровья всего организма. Поэтому помощь для устранения симптомов обгорания кожного покрова должна быть организована быстро и правильно. Для этого существует много специальных обезболивающих и противовоспалительных препаратов. Наряду с современными фармакологическими продуктами популярным средством против солнечных ожогов остается «старая добрая» мазь «Левомеколь».
Солнечный ожог или фотодерматит – это повреждение кожного покрова, спровоцированное УФ – излучением. Такие повреждения могут быть различной степени тяжести и сопровождаются они симптомами:
- 1 степень – покраснение кожного покрова, зуд, кожа горячая и сухая, может слегка припухать, прикосновения к ней болезненные;
- 2 степень – появляется шелушение, чувство стянутости, образуются волдыри, часто это сопровождается общей слабостью, сонливостью, сильным ознобом;
- 3 степень – гипертермия тканей, начинается инфицирование дермы, повышается температура тела;
- 4 степень – обезвоживание организма, нарушается деятельность почек, сердца, возникает шоковое состояние, которое может привести к летальному исходу.
Данные серьезные последствия часто спровоцированы такими причинами:
- Банальной невнимательностью к своему состоянию, когда перегревшись, человек продолжает оставаться под палящим солнцем;
- Стремление как можно быстрее стать обладателем шикарного загара. Специалисты советуют: первые сеансы загара не должны длиться дольше 10 минут. Постепенно время для солнечных ванн можно увеличивать. А вообще кожа человека загорает лишь в течение 30-40 минут, именно столько длится синтез меланина – выработка темного пигмента. Лежание на пляже целый день не усилит загар, а лишь увеличит риск получения солнечного ожога;
- Посещение пляжа в часы солнечной активности, когда лучи светила особенно беспощадны к кожному покрову. Пик приходится на промежуток времени между 11 и 16 часами;
- Пренебрежение средствами защиты от солнца. Светлая кожа особенно подвержена вредному воздействию ультрафиолета, она нуждается в особой защите, которую может оказать крем с фильтрами SPF.
Препарат «Левомеколь» для наружного применения представлен в виде мази с однородной консистенцией белого цвета, иногда с желтоватым оттенком. Средство обладает широким спектром действий:
Активные вещества препарата: хлорамфеникол (левомецитин) и метилурацил, вспомогательные – полиэтиленоксид и полиэтиленоксид.
Применяют «Левомеколь» и для лечения ожогов. Компоненты мази благоприятно воздействуют на пораженные клетки кожного покрова. Их действие направлено на ускорение заживления ран, повышение уровня местного иммунитета, оказание противовоспалительного эффекта, усиление процессов клеточной регенерации.
При солнечных ожогах 2 степени на пораженной коже возникают волдыри, которые лопаются и в итоге получается открытая рана. Существует риск того, что в данное повреждение кожного покрова может попасть инфекция.
Оказание первой помощи в таких случаях сводится к охлаждению поврежденных тканей и наложению антисептической повязки. «Левомеколь» при солнечных ожогах – одно из самых распространенных и эффективных средств. Так как мазь на гидрофильной основе заживляет рану, оказывает антисептическое действие, препятствует возникновению воспалительных и инфекционных процессов.
- Левомецитин – основной компонент мази – это антибиотик широкого спектра действия. Он эффективно борется с вредоносными микроорганизмами и вирусами, которые могут попасть в открытую рану при термическом повреждении.
- Второй активный компонент препарата – метилурацил, стимулирует процессы клеточного обмена, тем самым ускоряет заживление и восстановление поврежденных участков эпидермиса. Более того, данное вещество укрепляет местный иммунитет за счет активации образования лейкоцитов.
Оба составляющих вещества мази способствуют выработке интерферона – уникального белка, необходимого компонента для противовирусных и иммуностимулирующих процессов в организме. Это особенно важно при лечении солнечных ожогов, так как поврежденный эпидермис подвержен воздействию болезнетворных микроорганизмов.
«Левомеколь» имеет ряд преимуществ в лечении термических повреждений кожи:
- Препарат недорогой, продается в любой аптеке;
- Мазь не дает ране загнивать;
- Лекарственное средство помогает скорейшему заживлению и восстановлению эпидермиса.
«Левомеколь» используют не только для снятия симптомов легких ожогов, но и для лечения ожоговых ран 3 и 4 степени, то есть при значительных повреждениях кожного покрова.
Для нанесения препарата в данном случае применяются марлевые салфетки – их пропитывают мазью и прикладывают к ожогу. В тяжелых случаях препарат должен назначаться исключительно врачом.
Перед использованием лекарственного средства рекомендуется подогреть его до температуры тела (36-37 градусов).
Мазь «Левомеколь», применяемая для лечения ожоговых ран, не вызывает осложнений и побочных действий. Реакций организма и случаев передозировки препарата не зафиксировано. Противопоказаний для использования данного средства во время лактации и беременности нет, но следует быть осторожным при нанесении мази в данный период.
Единственным «минусом» во время применения медикамента может стать индивидуальная непереносимость его составляющих компонентов. «Левомеколь» не следует назначать одновременно с другими аналогичными препаратами для наружного применения.
При использовании лечебного средства следует соблюдать общие правила техники безопасности и личной гигиены, предусмотренные при работе с медикаментами. После нанесения мази, руки следует промыть проточной водой. Это же следует сделать в случае попадания средства на слизистые. Если продукт попал внутрь, необходимо выпить 1-2 таблетки активированного угля.
Для упрощения нанесения мази на пораженные ультрафиолетом участки тела можно использовать препарат «Воскопран» — это повязки, пропитанные «Левомеколем».
В аптеках имеются аналоги мази «Левомеколь», в состав которых входят те же активные компоненты. Если по какой-то причине данного препарата не оказалось, то вполне успешно можно применять такие средства для наружного применения:
Данные препараты находятся в одной ценовой категории (от 30 до 100 рублей).
Солнечные ожоги – это весьма распространенное явление в жаркие летние дни. Термические поражения легкой степени часто не вызывают опасений. А зря. Ведь более серьезные повреждения эпидермиса от ультрафиолета первоначально проявляются именно как небольшое обгорание. В любом случае кожный покров нуждается в лечении и защите, скорейшем восстановлении. И мазь «Левомеколь» будет эффективным помощником для этого.
источник
Левомиколь – это мазь с достаточно широким спектром действия, даже несмотря на то, что в ней всего два основных компонента. Применяется исключительно для наружного нанесения от ран, воспаления. Назначают ее и при ожогах. Только не 1, а 2 и 3 степени, так как в обратном случае она может усугубить состояние кожи. Читайте подробнее в нашей статье о том, как поможет Левомиколь от ожогов.
Левомеколь – это мазь, предназначенная для наружного применения. Это препарат комбинированного характера, состоящий из двух активных веществ:
- Антибиотика хлорамфеникола с широким спектром воздействия, который эффективно борется с кишечной, синегнойной палочками, стафилококками.
- Иммуностимулятора метилурацила, способствующего нормализации обменных процессов в тканях, стимулирующего выработку интерферонов, усиливающего регенеративные функции кожи.
В составе нет вспомогательных компонентов, поэтому лечебный эффект оказывается только этими двумя веществами. Левомеколь проникает в ткани, не повреждая клеточные мембраны. Мазь обладает следующими лечебными свойствами:
- противомикробными;
- противовоспалительными;
- регенеративными.
Препарат способствует скорому заживлению тканей. Кроме того, он обладает обезболивающим эффектом, поэтому после нанесения проходят ощущения дискомфорта и боли.
Левомеколь предназначена для заживления повреждений эпидермиса, язв и гнойно-воспалительных элементов. Ее также используют для предупреждения инфицирования на швах и мозолях, пролежнях. При ожогах мазь Левомеколь используется для профилактики заражения поврежденной поверхности, ускорения регенерации тканей.
Левомеколь при ожогах можно использовать для лечения термических повреждений кожи 2 и 3 степени. Так что применение препарата дает высокие заживляющие результаты. Благодаря ему не образуются шрамы и рубцы, плюс он замедляет воспалительный процесс.
Левомеколь можно использовать для лечения термических ожогов кожи 2 и 3 степени
Что касается применения Левомеколи от солнечных ожогов, то все зависит от степени повреждения тканей. Первая стадия характеризуется только покраснением и сухостью кожи. Поэтому нанесение средства нецелесообразно. Оно может вызвать еще большую сухость и шелушение кожи.
Если же был получен солнечный ожог 2 или 3 степени, когда на дерме появляются волдыри, повреждаются более глубокие слои, то Левомеколь помогает снять боль, предотвратить воспаление и нагноение ран. Плюс она улучшает заживление, заживление проходит намного быстрее.
А здесь подробнее о том, сколько проходит краснота после загара.
Мазь Левомеколь предназначена исключительно для наружного использования. Намазывать ее нужно тонким слоем на предварительно охлажденную кожу (сделать это можно под струей воды). Также эффективно сначала распределить небольшое количество мази на марлевой повязке, а затем приложить ее к поврежденному участку кожи. Для фиксации компресса используют бинт или пластырь.
В инструкции к применению Левомеколя от ожога указано, что наносить его нужно только на сухую кожу, которая уже заранее была обработана антисептиком. Для этого используют раствор Фурацилина, Хлоргексидин или перекись водорода.
Действие мази длится до 20 часов, затем процедуру следует повторить. Заменять повязку на новую необходимо каждый день. Курс лечения Левомеколью при солнечных и термических ожогах составляет несколько дней – от недели до 14 суток.
Левомеколь помогает от ожогов на лице. Но в этом случае нужно намазывать тонким слоем только на поврежденный участок. Это делается для того, чтобы средство не растекалось и «не переходило» на здоровую кожу. От тепла мазь становится более текучей.
Также можно накладывать компресс из марлю, пропитанной Левомеколью, прикладывать на поврежденный участок и держать около 30-40 минут. В этом случае необходимо находиться в горизонтальном положении, то есть занять удобное положение и полежать.
Все компоненты препарата безопасны, нетоксичны и не оказывают воздействия на внутренние системы организм. Поэтому мазь Левомеколь подходит детям при ожогах. Средство применяют при возникновении опрелостей и раздражения на коже новорожденных. Но важно следить, чтобы мазь не попала в рот малыша. Схема применения средства точно такая же, как для взрослых людей.
Благодаря составу средство не имеет противопоказаний для применения. Его могут использовать даже беременные и кормящие женщины, поскольку оно не попадает в систему кровообращения. Также не выявлены побочные эффекты от передозировки.
Но во избежание индивидуальной реакции на мазь рекомендуется проводить тест на чувствительность. После нанесения на кожу не должно возникать никаких неприятных ощущений: зуда, шелушения, гиперемии, отеков. При появлении аллергической реакции все нужно смыть большим количеством воды.
Для взрослых и детей можно также применять средства от солнечных ожогов. Если повреждения кожи незначительные, то подойдут маски из огурцов, картофеля, капусты. Они снимут жар, воспаление.
Если же ожог получен значительный, то можно воспользоваться Бепантеном, Пантенолом, Солкосерилом согласно инструкции.
А здесь подробнее об алоэ при солнечных ожогах.
Левомеколь – это недорогое, но эффективное средство, которое имеет широкий спектр применения. Мазь помогает заживлять раны разной степени тяжести, ускоряет регенерацию и предупреждает воспаление в тканях. Левомеколь подходит для оказания помощи как при обычных термических ожогах, так и при солнечных.
Смотрите на видео о первой помощи при ожогах:
На то, сколько проходит краснота после загара, влияют два фактора — индивидуальная реакция и степень получения ожога. Например, при слабой красноте от нее удастся избавиться за 2 дня, при сильной гиперемии потребуется до 10-ти дней. Что сделать, чтобы ускорить время заживления?
Использовать средства после солнечных ожогов необходимо и для взрослых, и для детей. Не всегда понятно, чем можно мазаться, а чем категорически нельзя. Даже те, которые считаются лучшими среди народных, не всегда разрешены официальной медициной.
Лечить солнечный ожог алоэ достаточно результативно. Растение помогает восстановить кожу, избежать шелушения, сработает как антисептик. Какие средства (гель, бальзам, сок алоэ вера) лучше использовать?
Популярен за счет эффективного действия и недорогой цены Спасатель от ожогов. Сейчас можно встретить только бальзам, хотя раньше был крем (мазь). Такая форма применения от солнечных ожогов наиболее удобна.
Очень полезно использовать кокосовое масло после загара. Им можно мазаться даже беременным и кормящим мамам. Подходит для тела от солнца на пляже, а также в солярии. Есть специальные рецепты, усиливающие эффект.
источник
Продолжительное время нахождения на солнце может стать причиной возникновения неприятной проблемы – болезненных солнечных ожогов кожи. Для их лечения принято использовать народные средства и специальные аптечные препараты; в числе которых — мазь Левомеколь. Она хорошо снимает воспаления и помогает коже восстановиться. Для эффективных действий и в ситуации, когда кожа сгорела на пляже, важно знать, как использовать Левомеколь при солнечных ожогах.
Избежать солнечных ожогов летом удается не всем. Особенно высока вероятность во время отдыха в южных странах, где коже приходится адаптироваться к активному ультрафиолетовому излучению.
Солнечный ожог вызывает нарушение структуры кожных покровов. Такое поражение эпидермиса обычно случается при продолжительном пребывании под палящими лучами. Типичные признаки, появляющиеся в первые часы после получения ожога:
- краснота кожи (если повреждение сильное, она приобретает насыщенный бордовый оттенок);
- болезненные ощущения при касании покрасневшего участка дермы;
- появление волдырей, в тяжелых случаях – язвенных ран;
- позже наблюдается сухость и последующее шелушение поврежденного эпидермиса;
- как правило, у пострадавшего поднимается температура тела, иногда может наблюдаться лихорадочное состояние, жар или озноб.
При длительном нахождении под прямыми лучами необходимо пользоваться солнцезащитными кремами, лосьонами или спреями, оснащенными SPF-фильтрами. Люди с бледной кожей более восприимчивы к солнечному воздействию, чем смуглые, поэтому им стоит выбирать средства с максимально высокой степенью защиты (SPF-50).
Левомеколь обладает бактерицидными, противовоспалительными и заживляющими свойствами, поэтому использовать средство при солнечных ожогах можно и даже рекомендуется для более эффективного лечения обгоревшей кожи.
Благодаря нежирной структуре мазь довольно легко наносится и распределяется по коже. Лечебный эффект достигается, как правило, через несколько дней активного использования. Многочисленные отзывы покупателей подтверждают, что при солнечных ожогах мазь Левомеколь работает отлично.
Левомеколь способствует быстрому заживлению эпидермиса, а также ускоряет процесс восстановления поврежденных тканей. Такой эффект достигается благодаря присутствию в составе активного вещества, которое оказывает регенерирующее действие, проникая в глубинные слои дермы и взаимодействуя с клетками. При использовании препарата Левомеколь для лечения солнечного ожога заживление обгоревшего участка кожи значительно ускоряется.
Средство также незаменимо для обработки воспаленных открытых ран, поскольку благодаря своим антисептическим и бактерицидным свойствам предотвращает инфекции и развитие гниения на поврежденном участке дермы. Кроме того, во время применения Левомеколя отмечается легкий анестезирующий эффект. Таким образом боль при контакте с обгоревшей на солнце кожей заглушается.
Еще одно достоинство Левомеколя – он не содержит токсичных веществ в составе, а потому заживляющей мазью можно пользоваться и при лечении солнечных ожогов у детей (старше 2 — 3 лет).
Левомеколь – одно из самых доступных аптечных средств для борьбы с повреждениями кожи. Этот комбинированный лекарственный состав обладает антимикробным, репаративным (восстанавливающим) и противовоспалительным влиянием на эпидермис. Мазь хорошо помогает при лечении ран, язвенных поражений. Препарат характеризуется выраженной осмотической активностью. Действие Левомеколя проявляется в антимикробном и противовоспалительном эффекте. Мазь отличает крайне демократичная цена (чуть больше 100 рублей).
В ее состав входят следующие активные компоненты:
- Метилурацил – вещество, на клеточном уровне ускоряющее процесс регенерации поврежденных тканей и обеспечивающее молниеносное восстановление обгоревших участков эпидермиса.
- Хлорамфеникол – оказывает антибактериальный эффект, препятствуя проникновению инфекций и различных болезнетворных микроорганизмов в открытую рану. Благодаря компоненту средство обладает противовоспалительным действием.
Текстура Левомеколя – однородная, легкая. Средство быстро впитывается и не оставляет ощущения «липкой пленки». Цвет мази — прозрачный, иногда может присутствовать бледно-желтый оттенок.
Левомеколь успешно работает с солнечными ожогами благодаря своим главным свойствам:
- антисептическому (противовоспалительному);
- заживляющему;
- обезболивающему.
Мазью Левомеколь можно обрабатывать обгоревшую кожу, а также открытые раны – язвы и волдыри, оставшиеся после солнечного ожога.
Для того чтобы избавиться от неприятных последствий длительного пребывания на солнце максимально быстро и безболезненно, нужно соблюдать несколько важных правил:
- При солнечных ожогах ни в коем случае не наносить Левомеколь на поврежденный участок без предварительной обработки, даже если наблюдается сильная краснота.
- Сначала кожу необходимо аккуратно, без использования моющих средств (гелей для душа или мыла), а также мочалок и жестких губок, промыть прохладной водой и дождаться полного высыхания (либо бережно вытереть салфеткой или полотенцем).
- Полезным будет промыть пораженный участок водным раствором обычной пищевой соды.
- После деликатными движениями нанести равномерно Левомеколь на обгоревший участок тела.
- При серьезном повреждении кожных покровов Левомеколь рекомендуется наносить каждые 3 — 4 часа.
- Перед повторным применением заживляющей мази важно тщательно промыть кожу (по-прежнему нельзя использовать щелочное мыло или гели с сульфатами – эти вещества при контакте с поврежденным эпидермисом могут спровоцировать раздражение и появление болевых ощущений).
Поэтому в первые часы после получения солнечного ожога необходимо пить много чистой воды или зеленого чая. А от кофе, алкогольных напитков лучше отказаться, по крайней мере, на несколько дней.
Рекомендации по лечению сгоревшей кожи (в том числе заживляющими мазями) представлены в видео:
Важно понимать, что Левомеколь, как и все лекарственные средства, имеет ряд противопоказаний:
- некоторые компоненты состава не усваиваются младенцами, поэтому настоятельно рекомендуется не использовать мазь детям до 1 года;
- препарат Левомеколь противопоказан женщинам, ожидающим ребенка или кормящим грудью;
- с осторожностью рекомендуют использовать средство людям, склонным к кожным высыпаниям и аллергии.
Хуже солнечного ожога на коже может быть только внезапно проявившаяся аллергическая реакция – зуд, раздражения и покраснения. Поэтому перед использованием препарата Левомеколь имеет смысл провести тест на аллергию. Небольшое количество мази наносят на сгиб локтя и в течение нескольких минут понаблюдают за реакцией. Если никаких неприятных ощущений не наблюдается, препарат можно смело использовать по назначению. В случае появления симптомов аллергии средство необходимо немедленно смыть.
Мазь Левомеколь при солнечных ожогах незаменима. Она обеззараживает рану и способствует быстрой регенерации поврежденных кожных покровов. Это доступное и бюджетное средство помогает избавиться от последствий длительного пребывания на солнце в кратчайшие сроки. Большое достоинство мази в том, что она не содержит токсичных компонентов в составе, а потому ее можно применять для лечения ранок даже у детей.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
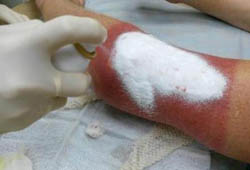
К лечению солнечных ожогов нужно походить следующим образом:
- При легких солнечных ожогах маленькой площади (1 – 2 ладони) какое-либо лечение не требуется. Кожа восстановится самостоятельно. По желанию можно применять увлажняющие кремы или бальзамы с обезболивающим эффектом, чтобы уменьшить симптомы.
- При сильном зуде, выраженном отеке или сыпи следует использовать мази с противоаллергическим эффектом. Также стоит обратиться к врачу для профилактической консультации.
- При слабых ожогах большой площади (вся спина, живот и грудь, обе ноги и др.) лучше всего не давать нагрузку на организм в течение нескольких дней. Также применяются мази и кремы с обезболивающим и успокаивающим действием. При появлении отеков на ногах, тошноты или рвоты лучше обратиться к врачу, хотя и эти общие симптомы обычно проходят самостоятельно. Иногда таким пациентам назначают обезболивающие вещества в виде таблеток или уколов. При наличии хронических заболеваний почек, сердечно-сосудистой системы или других органов к врачу нужно обратиться обязательно. Даже слабый солнечный ожог большой площади может стать причиной обострения более серьезных патологий.
- При сильных ожогах на коже появляются волдыри и другие видимые повреждения (трещины, отслоение кожи и т. п.). В этих случаях существует риск осложнений, косметических дефектов и попадания инфекции. Такие ожоги требуют более внимательного ухода. Поверхность следует обрабатывать дезинфицирующими мазями или гелями до тех пор, пока не начнется активный процесс заживления. При затруднениях в уходе за таким ожогом лучше обратиться к врачу.
- В случае осложнений медицинская помощь требуется почти всегда. В каждом отдельном случае пациенту будет назначен определенный курс лечения (косметологическое – при появлении родинок или пигментных пятен, антибиотики – при развитии инфекции и т. п.).
Большое значение имеет первая помощь, которую оказывают пациенту в первые же часы после получения ожога. Часто на этот момент на коже еще не появляется никаких внешних признаков и симптомов. Однако правильные действия на этом этапе могут в будущем уменьшить последствия ультрафиолетового облучения, а неправильные – наоборот, их усилить.
В первые часы после получения солнечного ожога желательно провести следующие лечебные мероприятия:
- прекратить попадание на кожу солнечных лучей (лучше укрыться в помещении, а не просто отойти в тень или прикрыть место ожога тканью);
- душ с водой комнатной температуры или компресс на пораженную область (очень холодный компресс или лед прикладывать нельзя, так как это вызовет спазм сосудов, нарушит питание клеток кровью и приведет к более сильным повреждениям тканей);
- душ принимают в течение 5 – 10 минут, чтобы нормализовать температуру тела, компресс держат также минут 10 – 15;
- использование увлажняющих кремов (можно еще до появления красноты и сильной боли).
При сильном ожоге и быстром появлении симптомов (волдыри, трещины, отслоение кожи) на пораженную область наносят антисептические кремы, гели или присыпки. Сам ожог прикрывают стерильной повязкой, но не затягивают ее туго, чтобы не ухудшить приток крови. Все эти манипуляции уменьшат повреждения кожи на раннем этапе. Симптомы ожога все равно, скорее всего, появятся, но они будут не такими выраженными.
В подавляющем большинстве случаев солнечный ожог затрагивает различные участки кожи человека, поэтому очевидным решением является обращение к дерматологу. Однако в случае легких ожогов (только локальная болезненность и покраснение) к врачу, в принципе, можно не обращаться вовсе. Таким ожоги проходят самостоятельно в течение нескольких дней, создавая лишь легкий дискомфорт. В случае же серьезных ожогов с появлением общего недомогания или других необычных симптомов, на первом этапе обратиться можно к врачу любой специализации. Исходя из проявлений и симптомов, он направит больного к нужному специалисту.
В целом лечением различных солнечных ожогов могут заниматься следующие врачи:
- дерматолог;
- хирург;
- терапевт;
- семейный врач;
- аллерголог (в случае аллергии на солнце параллельно с солнечным ожогом).
Отдельно следует отметить повреждения глаз (солнечные ожоги глаз), которые встречаются у некоторых пациентов. Осмотром таких больных занимаются только окулисты или офтальмологи. Врачи других специальностей не смогут ни оценить степень повреждений, ни назначить правильное лечение.
Длительность восстановления кожи после солнечного ожога зависит от многих факторов. В среднем легкие ожоги проходят в течение 3 – 5 дней даже без какой-либо медицинской помощи и специального ухода. При развитии осложнений или дополнительных вредных воздействий кожа после ожога может восстанавливаться и более 2 недель. В некоторых случаях после ожогов остаются косметические дефекты (пятна, родинки и др.), которые без отдельного лечения не проходят очень долгое время.
На длительность заживления солнечного ожога влияют следующие факторы:
- степень ожога (глубина повреждения тканей);
- площадь ожога;
- правильный уход за пораженной областью;
- возраст пациента;
- наличие осложнений;
- наличие хронических проблем со здоровьем;
- тип кожи.
При солнечных ожогах в баню или сауну ходить не рекомендуется. Даже слабый солнечный ожог представляет собой повреждение верхнего слоя кожи, который постепенно отслаивается. В бане и сауне высокая температура и влажность вызывают процесс потения. Потовые железы расположены в более глубоких слоях кожи, но их выводные протоки из-за ожога повреждены. В результате под поврежденной кожей начинает скапливаться жидкость. Начинается более интенсивное отслоение, образование волдырей, появляется риск инфекции. Кроме того, при ожогах большой площади высокая температура просто вызовет болезненные ощущения. Таким образом, пациентам даже с легкими солнечными ожогами лучше воздержаться от похода в баню или сауну в первые несколько дней, пока кожа не восстановится.
Ванна или душ при солнечных ожогах не противопоказана. Главным условием является правильный выбор температуры воды. Холодный или контрастный душ влияет на тонус сосудов и кровообращение. В случае ожога большой площади это замедляет восстановление тканей. Горячая же вода создаст эффект, схожий с баней или сауной. Поэтому температура воды должна быть не ниже комнатной и не выше 40 – 45 градусов. В случае сильного ожога с образованием волдырей или их разрывом ванну принимать не рекомендуется, так как с водой в рану может попасть инфекция.
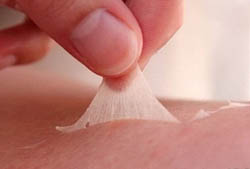
В случае сильных ожогов кожа может слезать уже через несколько часов после ожога. Тогда на ее месте образуется болезненная рана с довольно большой площадью.
На ее поверхности появляется межклеточная жидкость (поверхность розоватая и влажная), которая впоследствии образует корочку. Аналогичный механизм защиты возникает в случае преждевременного вскрытия волдырей на месте ожога. Главным отличием является то, что при слабых ожогах с постепенным шелушением поверхность раны влажная, а не сухая. В этих случаях существует риск попадания инфекции и других осложнений, поэтому нужно уделить внимание обработке ожоговой поверхности.
При облезании кожи после сильного ожога могут применяться следующие средства:
- декспантенол и другие препараты на основе этого вещества (бепантен, пантенол и др.);
- банеоцин, левомеколь или другие местные средства на основе антибиотиков (для профилактики инфекции);
- солкосерил и схожие по свойствам препараты (для ускорения образования эпителия).
В большинстве случаев не рекомендуется наносить на ожоговую поверхность несколько средств с различным действием одновременно. На сам ожог лучше наложить стерильную повязку, которая предохранит нежную кожу без эпителия от поверхностных травм и снизит риск попадания инфекции. Перед применением некоторых средств необходимо промыть поверхность ожога. Это делают теплой кипяченой водой.

Подавляющее большинство препаратов, которые необходимы для лечения солнечного ожога, есть в любой аптеке и отпускаются без рецепта врача.
Тем не менее, в случае сильного ожога или появления необычных симптомов лучше проконсультироваться со специалистом. В редких случаях возможна аллергия на мази или кремы, а ряд таблеток и уколов могут быть противопоказаны при наличии хронических патологий. Далее приведен список фармакологических препаратов, которые могут быть использованы для лечения солнечных ожогов в различных ситуациях.
Декспантенол является химическим соединением, которое хорошо стимулирует регенерацию кожи и слизистых оболочек. Сам по себе декспантенол – это химическое соединение, активное действующее вещество в составе многих препаратов от ожогов (в том числе пантенола и бепантена). Спектр применения средств на основе этого вещества очень широк. Декспантенол может использоваться для лечения солнечных ожогов любой степени тяжести.
Препараты на основе декспантенола обладают следующими лечебными эффектами:
- обеспечивают доставку необходимых витаминов и питательных веществ к коже;
- стимулируют деление и рост клеток, что ускоряет восстановление поврежденных тканей;
- помогает при солнечных ожогах глаз (восстановление слизистой оболочки роговицы);
- уменьшает риск осложнений.
На основе декспантенола выпущено множество средств от ожогов под различными торговыми названиями. Существуют гели, кремы, бальзамы и даже растворы для инъекций с этим веществом. Конкретный спектр и способ применения указаны в инструкции к соответствующему препарату. При солнечных ожогах средства на основе декспантенола обычно применяются местно (наносятся на область поражения).
Крем «Ла-кри» является одним из средств, специально разработанных для лечения ожогов. Основным действующим веществом здесь является декспантенол. Дополнительный лечебный эффект дают растительные экстракты. Крем рекомендуется использовать в тех случаях, когда кожа обожжена, но еще не слезла. Это легкие солнечные ожоги с покраснением либо стадия заживления более тяжелых ожогов (когда уже появился слой обновленных клеток). «Ла-кри» не используют, например, сразу после вскрытия волдырей.
Крем от солнечных ожогов «Ла-кри» обладает следующими лечебными эффектами:
- увлажнение кожи;
- антибактериальный эффект;
- ускорение регенерации клеток;
- снятие раздражения кожи;
- уменьшение болевых ощущений;
- снижение риска развития аллергических реакций на солнечные лучи.
Гель наносят 1 – 2 раза в день. После его подсыхания и впитывания промывать поверхность ожога не нужно.
Банеоцин не рекомендуется применять в следующих случаях:
- при ожогах, площадь которых превышает 1% поверхности кожи (ладонь пациента);
- во время беременности и кормления грудью;
- при хронических заболеваниях печени, почек, болезнях сердца;
- при индивидуальной чувствительности к антибиотикам аминогликозидного ряда (риск аллергии);
- при острых и хронических заболеваниях слухового и вестибулярного аппарата.
В случае легких солнечных ожогов, когда кожа не слезает, риска инфицирования нет, и применение банеоцина не требуется.
Большинство спиртов обладают антисептическим эффектом (уничтожают микробы), и некоторые люди смазывают ими ожоги для профилактики инфекции. На самом деле в случае солнечных ожогов спирт использовать нельзя. Это не даст лечебного или профилактического эффекта, а в некоторых случаях может лишь усугубить ситуацию.
Спирт при солнечных ожогах не рекомендуется использовать по следующим причинам:
- спирт и спиртосодержащие вещества быстро испаряются с поверхности кожи, поэтому они не успеют подействовать на микробы, даже если они там есть;
- смазывание ожога спиртом усиливает болезненные ощущения (при отсутствии лечебного эффекта);
- испарение спирта с поверхности ожога сушит кожу, в которой и без того почти нет жидкости (замедляется регенерация, повышается риск отслоения верхних слоев кожи).
Таким образом, спиртом, одеколоном или водкой смазывать ожоги нельзя.
Солнечные ожоги являются весьма распространенной проблемой, поэтому народная медицина накопила большой опыт борьбы с ней.
Многие растения содержат компоненты, оказывающие успокаивающее действие на кожу, что является важным фактором. Однако применение народных средств имеет и определенные минусы. Большинство из них актуальны при слабых солнечных ожогах небольшой площади. При сильном ожоге следует отдавать предпочтение средствам, специально предназначенным для восстановления кожи. Неправильное применение народных средств в некоторых случаях может усугубить симптомы и затянуть процесс выздоровления.
В целом при солнечных ожогах распространены следующие народные средства:
- Картофельный сок. Для его получения лучше подходят молодые клубни. Их мелко нарезают и давят, чтобы собрать сок. В соке вымачивают ватный тампон или марлю, которой смазывают обожженную кожу либо накладывают в виде компресса. Это ослабляет неприятные симптомы ожога.
- Чай. Крепко заваренный черный или зеленый чай может помочь в борьбе с болью и жжением при слабых солнечных ожогах. Заварку остужают до комнатной температуры или немного прохладнее, смачивают в ней марлю и ставят компресс на 15 – 20 минут. Это средство не применяют при видимых повреждениях кожи (отслоение, трещины и т. п.).
- Настой ромашки. Сухие цветы ромашки заливают кипятком (1 столовая ложка на стакан воды) и настаивают в течение часа. В полученном настое смачивают ватный тампон и в течение дня наносят настой на обожженную кожу. Средство успокаивает кожу, ослабляет симптомы и уменьшает воспаление.
- Квашеная капуста. Квашеную капусту подогревают до комнатной температуры и накладывают на солнечные ожоги небольшой площади на 10 – 15 минут. Процедуру лучше провести однократно сразу после ожога, пока кожа еще не сильно покраснела и не начала отслаиваться.
- Огуречный сок. Из спелых молодых огурцов выжимают сок и смачивают им обожженную кожу. Это уменьшает зуд и отек. Средство применяют в основном при слабых ожогах.
На кожу не рекомендуется наносить концентрированные жиры, которые не предназначены для ухода за кожей. Например, подсолнечное масло, нанесенное на ожог, плохо всасывается и образует пленку, которая препятствует поступлению воздуха. В результате эпителий может отслаиваться быстрее.
Относительно лечения солнечных ожогов кисломолочными продуктами существуют различные мнения. Это объясняется тем, что сметана и кефир обладают двояким действием на поврежденную кожу. В первую очередь, нужно отметить, что нанесение этих продуктов (не холодных, но прохладных) уменьшает жжение, зуд и покраснение кожи. С другой стороны, кислая среда не дает нормально восстанавливаться тканям. То есть человек будет чувствовать себя лучше, но в целом ожог будет заживать дольше. Поэтому сметану или кефир можно нанести на поверхность ожога в первые часы, когда кожа еще не начала облезать, на 5 – 10 минут. После этого остатки следует смыть теплой водой и в дальнейшем не повторять эту процедуру, а применять специальные кремы и бальзамы.
При сильных ожогах с образованием волдырей и видимых дефектов кожи сметану и кефир не наносят, так как это может спровоцировать развитие инфекции.
Яичный белок является распространенным народным средством для помощи при солнечных ожогах, но применять его надо с осторожностью. Охлажденный белок обычно наносят на поврежденную область и дают ему подсохнуть. Это ослабляет основные симптомы (отек, покраснение, чувство жжения). Но следует помнить, что яичный белок может содержать ряд болезнетворных бактерий, поэтому его не применяют при наличии трещин, эрозии, образовании волдырей. Использовать для лечения ожогов протухшие яйца нельзя, так как риск инфицирования резко повышается.
Кроме того, белок можно применять в первые часы после ожога один или два раза. Молекулярный состав воздействует на кожу таким образом, что может вытягивать из нее жидкость, замедляя восстановление клеток. Поэтому после подсыхания яичного белка область ожога лучше смазать увлажняющим кремом.

Для успешной профилактики солнечных ожогов следует помнить несколько простых правил:
- Появление ожога не всегда зависит от температуры окружающей среды. Солнечные ожоги бывают и у людей в горах, где на земле лежит снег. Основной критерий в данном случае – интенсивность ультрафиолетового излучения.
- В утренние и вечерние часы солнечные лучи падают на Землю под углом. В это время кожа хорошо загорает, но не поглощает столько ультрафиолета, чтобы получить ожог. В обеденное же время риск выше, так как ультрафиолетовое излучение попадает на кожу почти перпендикулярно и поглощается практически полностью.
- При склонности к солнечным ожогам нужно пользоваться специальными солнцезащитными кремами.
- После купания нужно вытирать кожу насухо и лишь потом идти загорать. Капли воды на теле могут подействовать как увеличительное стекло, и еще до того, как человек обсохнет, он может получить солнечный ожог. Аналогичная опасность существует, если загорать на надувных матрасах или в лодке (на тело часто попадают брызги).
- Ношение солнцезащитных очков предохраняет от ожога сетчатки глаза.
- Людям с различными кожными заболеваниями и проблемами (шрамы, витилиго, родинки, угревая сыпь и др.) следует прикрывать проблемные участки во время загара или использовать для их защиты высокоэффективный солнцезащитный крем.
В целом солнечные ожоги всегда получают из-за собственной неосмотрительности. Именно поэтому перед тем, как отправиться на пляж, лучше заранее обдумать методы профилактики ожогов.
источник
Виды, симптомы, диагностика и лечение аллергии
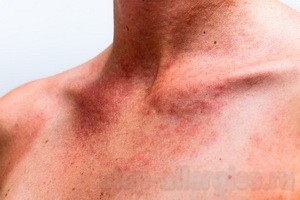
Аллергическая реакция на воздействие солнечных лучей называется фотодерматитом. С этим видом дерматоза, согласно статистике, сталкиваются 20% жителей планеты. Чаще всего это светлокожие люди. Они нередко вынуждены весь летний период пользоваться кремом от аллергии на солнце: тонкая чувствительная кожа называемого кельтского, или первого фототипа почти не загорает, но легко обгорает и покрывается крапивницей. В группе риска также дети, беременные женщины и любители часто посещать солярий.
Основные симптомы солнечной аллергии – покраснение кожи и сыпь, она обычно появляется на участках тела, которые подвергались воздействию солнца. Но высыпания могут возникать и в местах, далеких от влияния ультрафиолета. На пораженных участках кожи надолго остается темная пигментация.
Сыпь при солнечной аллергии имеет вид небольших волдырей – папул, наполненных серозной жидкостью, которые могут сливаться в большие очаги. Высыпания сопровождаются жжением, сильным зудом, кожа может быть припухшей, как после ожога, а затем начинает шелушиться. Симптомы аллергии могут проявляться как сразу же после пребывания на открытом солнце, так и через несколько суток.
Важно! Интенсивность симптомов фотодерматита может быть разной, это зависит от типа кожи и склонности организма к аллергическим реакциям. В некоторых случаях при солнечной аллергии может повышаться температура тела, возникать слабость, головокружение, головная боль, при тяжелом протекании – падение артериального давления, обмороки, бронхоспазм. Такие состояния опасны для жизни и служат показанием к неотложной медицинской помощи.
Солнечные лучи не содержат аллергического компонента, экстраординарная реакция организма – следствие взаимодействия ультрафиолета с каким либо веществом, находящимся в организме или попавшим на поверхность кожи. В связи с этим фотодерматиты разделяют на экзогенные (внешние) и эндогенные (внутренние).
Экзогенный вид дерматита может быть вызван:
- Использованием перед выходом на солнце лосьона, крема, дезодоранта, мыла, губной помады, пудры. Многие средства ухаживающей и декоративной косметики одержат эфирные масла цитрусовых, сандала, мускуса, амбры, бергамота, розы, пачули, в сочетании с ультрафиолетовым облучением эти вещества способны вызывать аллергическую реакцию.
- Солнцезащитным средством, если в его состав входят бензофеноны или парааминобензойная кислота.
- Наличием свежей татуировки. В качестве вспомогательного вещества при нанесении тату используется сульфат кадмия, который может послужить провокатором развития аллергии на солнце.
- Недавно выполненным глубоким пилингом, сделавшим кожу гиперчувствительной к УФ-лучам.
- Приемом лекарственных средств. Чувствительность кожи к солнечным лучам повышают сульфаниламиды (бисептол), антибиотики (тетрациклин, левомицитин, доксицитлин), барбитураты, сердечно-сосудистые средства (тразикор, амиодарон), противовоспалительные препараты (аспирин, ибупрофен, диклофенак).
- Использованием оральных контрацептивов с высоким уровнем эстрогенов.
Причиной эндогенного фотодерматита служат заболевания, связанные с нарушением обмена веществ или иммунодефицитом. Это может быть:
- нарушение пигментного обмена (порфирия);
- генетические заболевания, проявляющиеся повышенной чувствительностью к УФ-лучам (пигментная ксеродерма, эритродермия);
- обменное заболевание пруриго (полиморфный фотодерматоз или летняя почесуха);
- печеночные патологии;
- гиповитаминоз.
При обнаружении у себя признаков фотодерматита не стоит пытаться самостоятельно от него избавиться, этим можно только ухудшить состояние. Лучше обратиться к врачу-аллергологу, который определит причину заболевания и скажет, как его лечить.
Чтобы полностью снять явления аллергии, требуется не один день. Для этого обычно используют наружные средства:
- мази, оказывающие противовоспалительное и заживляющее действие (метилурациловую, синафлан);
- мази на основе глюкокортикоидов (преднизолона, гидрокортизона, деперзолона, фторокорта);
- спрей Пантенол, снимающий раздражение и способствующий регенерации клеток эпидермиса;
- средства антибактериального действия (линимент синтомицина, левомеколь).
Кроме прописанных врачом препаратов, для уменьшения зуда и воспаления можно использовать народные средства. К пораженным местам следует приложить компресс из сока свежего огурца, раствора пищевой соды, натертый на меткой терке сырой картофель, лист капусты, влажный крахмал. Хорошо помогают также ванночки или обертывания с отваром ромашки, череды, календулы.
Если фотодерматит протекает в тяжелой форме, кроме препаратов местного действия назначают лекарства для перорального приема:
- антигистаминные средства, блокирующие выработку медиатора аллергических реакций (Димедрол, Диазолин, Супрастин, Лоратадин, Трексил, Зиртек); общеукрепляющие средства;
- аскорбиновую кислоту (витамины С), токоферол (витамин Е), витамины группы В;
- препараты- иммуномодуляторы.
Людям, склонным к аллергии, в случае добровольного или вынужденного пребывания под прямыми солнечными лучами, рекомендуется:
- ограничить продолжительность солнечных ванн 20 минутами;
- перед выходом на солнце не наносить на кожу духи и декоративную косметику;
- пользоваться солнцезащитными кремами с высокой степенью защиты, не содержащими парааминобензойной кислоты или бензофенона;
- при необходимости длительного пребывания на солнце надевать одежду, закрывающую плечи и руки головной убор;
- включать в свой рацион продукты, богаты витаминам и антиоксидантами (фрукты, ягоды, зеленый чай, какао;
- пить большое количество чистой негазированной воды;
- избегать острых блюд и незнакомых экзотических продуктов.
Не стоит считать, что единожды возникший фотодерматит заставит вас всю жизнь принимать таблетки от аллергии на солнце. Найдя и устранив причину возникновения неадекватной реакции организма на ультрафиолетовые лучи, вы можете расстаться с проявлениями солнечной аллергии навсегда.
Все материалы сайта носят исключительно информационный характер. Поставить диагноз и назначить необходимое лечение может только врач! Копирование материалов сайта без указания источника и наличия активной ссылки на Snall.ru запрещено.
Хотите получать обновления?
Подпишитесь, чтобы не пропустить новые публикации
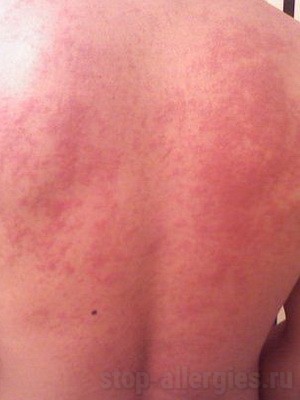
Нередко возникает у наших сограждан, не очень-то приученных к жарким объятиям «дневного светила», так называемая солнечная аллергия.
Стоит для начала разобраться, в чем проявляется солнечная аллергия на коже, и как эта патология может быть дифференцирована от других аналогичных заболеваний. В первую очередь, в покраснении кожи лица (реже рук, ног или живота, либо спины), шелушении и зуде кожи. Может появляться сыпь в виде пузырьков, переходящих в волдыри, возможны отеки. Нередко у пораженных «солнечной аллергией» может повышаться температура.
Кстати, многие ошибочно такую сыпь принимают за укусы насекомых.
Чаще всего такая аллергия возникает при резкой перемене климата. (Учтите это, любители южного пляжного туризма!)
Многие специалисты считают, что подобного рода аллергические реакции возникают не в ответ на солнечное облучение, а являются результатом воздействия на кожу неподходящих кремов, парфюма, дезодорантов или лосьонов, средств «от загара» (от солнечных ожогов) и «для загара». Но все-таки аллергия именно на солнечное излучение возможна. Чаще всего она возникает у тех, у кого имеются серьезные нарушения функций печени, почек или эндокринной системы. Способствует ее появлению и гиповитаминоз.
Первые симптомы солнечной аллергии, проявляющиеся чаще всего в виде крапивницы, возникают обычно уже через несколько часов после пребывания на солнце (в среднем — через 3—6 часов).
Следует знать и помнить, что чувствительность кожи к солнечным лучам повышает прием барбитуратов (снотворных препаратов), тетрациклина, сульфаниламидов и противозачаточных таблеток.
Что делать при аллергии на солнце, если она возникла впервые и отчетливо проявились её симптомы. Перед тем как лечить аллергию на солнце необходимо исключить другие факторы влияния. Также помогают таблетки от аллергии на солнце. Это антигистаминные препараты, которые снимают зуд и устраняют отечность. Купить их можно в ближайшей аптеке без рецепта врача. Однако следует тщательно соблюдать рекомендованную дозировку. При возникновении аллергической крапивницы или, как еще называют солнечную аллергию, фотодерматита, следует принимать специальные меры, которые не допустят развития осложнений.
Лечение аллергии на солнце следует начинать с исключения влияния триггера, т.е. ультрафиолетовых лучей. В дальнейшем лечение солнечной аллергии можно проводить по приведенному далее алгоритму. Однако стоит помнить о том, что солнечная аллергия — это весомый повод для обращения к дерматологу.
1. В первые сутки применять влажные обертывания пораженных участков кожи.
2. Несколько дней воздерживаться от приема солнечных ванн.
4. Надевать при выходе на улицу закрытую одежду.
5. При обильных высыпаниях можно 1—2 раза в день принимать получасовые ванны с содой (400—500 г соды на ванну).
6. После приема ванны тело можно обтирать миндальным маслом с ментолом, если есть такое под рукой, или хотя бы соком свежих помидоров.

8. При возникновении волдырей неплохо делать компрессы из ромашки аптечной.
9. Весьма эффективно смазывание волдырей салицилово-цинковой пастой (пастой Лассара).
10. Для местного лечения можно применять отвары и настои коры дуба или можжевельника.
11. Не менее эффективным может быть смазывание пораженных участков кожи тонким слоем мази типа адвантан, лоринден, оксикорт, фторокорт или флуцинар.
12. Способны снимать кожное воспаление аспирин и индометацин.
13. Желательно принимать витамины группы В (особенно В6 и В12), а также витамины С и Е.
14. Аллергикам рекомендуется прием специальных антигистаминных препаратов типа димедрол, супрастин, тавегил, кларитин, фенкарол и т. п.
В случае предрасположенности к солнечной аллергии лучше всего использовать кремы, защищающие кожу от ультрафиолетовых лучей типов А и В (а еще лучше пользоваться соответствующими кремами после консультации с врачом-дерматологом).
Для предупреждения возникновения крапивницы людям, предрасположенным к солнечной аллергии, неплохо принимать сок хрена, смешанный в равных пропорциях с пчелиным медом (по 1 чайной ложке 3 раза вдень), или по 50 мл 3 раза в день настоя мяты перечной (его готовят, заливая 2 столовые ложки листьев мяты 300 мл кипятка и настаивая в течение 1 часа).
Можно также пить настой хмеля. Способ его приготовления: настаивать, как чай, 1 столовую ложку хмеля на 1 стакан кипятка. Принимать по трети стакана 3 раза в день.
Кроме того, желательно, чтобы в рационе аллергика постоянно были свежая капуста и петрушка — кладезь витаминов С и РР, которые понижают чувствительность кожных покровов к ультрафиолетовому излучению.
Лето – это прекрасное время для отпуска и путешествий. Однако в последнее время все больше людей сталкивается с такой проблемой, как аллергия на солнце.
Симптомы этого заболевания могут появиться буквально в считанные секунды и существенно испортить летний отдых.
В медицине это состояние называют фотодерматозом или фототоксической реакцией.
Чаще всего аллергия на солнечные лучи возникает у людей с первым фототипом кожи.
Основной причиной данного заболевания являются фотосенсибилизаторы или фотореактивные агенты.
После воздействия ультрафиолетового излучения они вызывают изменения, которые и провоцируют проявления заболевания.
Фототоксические реакции могут быть связаны с действием различных веществ.
Чтобы определить причины появления реакции, нужно знать, где они содержатся:
- гигиенические средства – в частности, антибактериальное мыло;
- косметика – большинство кремов, одеколонов, помад и дезодорантов содержат подобные вещества;
- пищевые добавки – к примеру, подсластители;
- бытовая химия – нафталиновые шарики;
- лекарственные препараты.
Также подобные вещества могут попасть в организм во время нанесения татуировки, поскольку при выполнении этой процедуры применяют сульфат кадмия.
В причины также входит болезнь Гюнтера.
Такие люди имеют бледную кожу, очень густые брови и ресницы, боятся солнечного света из-за появления язв и трещин на кожных покровах.
Еще одной причиной фотодерматоза является пеллагра.
Это заболевание заключается в нарушении усвоения или дефиците никотиновой кислоты в организме.
Солнечный свет сам по себе не является аллергеном, однако он может приводить к агрессивным реакциям иммунной системы и всего организма:
- фототравматическая реакция – представляет собой солнечный ожог после длительного пребывания на солнце;
- фототоксическая реакция – заключается в развитии фотодерматоза, который спровоцирован взаимодействием ультрафиолета и некоторых разновидностей растений или лекарственных препаратов;
- фотоаллергия – представляет собой фотосенсибилизацию.
Все формы реакции сопровождаются разной степенью пигментации кожи.
Исключение составляют люди, которые обладают склонностью к появлению аллергических реакций.
У них даже получасовое нахождение на солнце может вызвать сильнейшие симптомы болезни.
Патология может быть связана с действием фотосенсибилизаторов, к которым относятся многие продукты питания, растения, лекарства.
Именно они увеличивают чувствительность кожи к воздействию ультрафиолета и активизируют защитные силы организма, включая агрессивный иммунный ответ.
Все фотосенсибилизаторы можно дифференцировать по скорости воздействия:
- факультативные – приводят к светочувствительности достаточно редко. Это происходит только в случае длительного пребывания на солнце и при условии наличия аллергической готовности. Такие вещества обычно приводят к соответствующим реакциям;
- облигатные – всегда провоцируют светочувствительность кожи. Иногда это происходит буквально спустя 10 минут или же несколько часов. Облигатные вещества приводят к фототоксической реакции.
Помимо симптомов аллергии, может появиться обострение герпеса, экземы, псориаза.
Также существуют фотосенсибилизаторы, провоцирующие ускорение увядания кожи и способствующие появлению рака.
Под влиянием солнечных лучей могут развиваться различные виды фотодерматозов:
- солнечный ожог. Представляет собой острую фототравматическую реакцию, для которой характерно воспаление кожи. В последнее время это состояние все чаще провоцирует развитие меланомы;
- хроническое облучение ультрафиолетовыми лучами нередко приводит к геродермии. Это заболевание не напоминает классические симптомы аллергии, однако процессы, происходящие в организме, похожи на иммунную реакцию в ответ на воздействие аллергена;
- при контакте с фототоксичными растениями может развиться фотодерматоз, который также называют «луговым» фотодерматитом. К растительным сенсибилизаторам относят растения с салицилатами и кумаринами в составе;
- солнечная экзема и почесуха представляют собой характерные состояния, которые сопровождают аллергию на солнце;
- аллергия может быть результатом полиморфного дерматоза, который заключается в появлении светозависимых высыпаний.
Первые проявления солнечных ожогов напоминают признаки фотодерматита, поэтому поставить правильный диагноз бывает достаточно сложно.
Чтобы дифференцировать эти состояния, нужно учитывать такие особенности клинической картины:
- при фотодерматите болевые ощущения отсутствуют, тогда как ожоги всегда сопровождаются сильным дискомфортом;
- при аллергии практически сразу после попадания лучей солнца на кожу начинается зуд. При ожоге это состояние наблюдается только через 4-5 дней;
- в результате надавливания на кожу при ожоге останется белый след, тогда как аллергия не сопровождается подобными симптомами;
- при аллергии покраснение и зуд возникают не только в области попадания солнечных лучей, но и за ее пределами. При ожогах подобные симптомы не покидают границ пораженного участка.
Все симптомы фотодерматита условно делят на две категории – общие и местные.
Благодаря этому можно узнать, как выглядит реакция на солнце.
К местным проявлениям относят:
- покраснение некоторых участков кожи даже при незначительном пребывании на солнце;
- ощущение зуда и жжения на коже;
- появление отечности кожи;
- сыпь на коже;
- образование волдырей на кожных покровах.
Общие проявления включают:
- увеличение температуры тела – происходит в результате попадания токсических веществ в кровь;
- обморок – является следствием падения артериального давления;
- головокружение;
- тошнота;
- слабость;
- головная боль.
Если поражаются небольшие участки кожных покровов, общие симптомы, как правило, не развиваются.
Спровоцировать развитие реакции на солнце могут разные факторы:
- болезни печени;
- нарушения в работе желчного пузыря;
- болезни пищеварительной системы;
- ферментативная недостаточность;
- патологии щитовидной железы;
- хронические заболевания почек;
- глистная инвазия;
- нарушение пигментного обмена;
- дефицит витаминов РР, А, Е;
- неконтролируемое применение лекарственных средств;
- склонность к аллергическим реакциям.
Стоит учитывать, что отдельные лекарственные препараты способны провоцировать развитие чувствительности к солнцу.
К фототоксичным медикаментам относят следующее:
- антибиотики тетрациклиновой группы;
- кортикостероидные гормоны;
- цитостатики;
- средства для снижения уровня сахара;
- снотворные препараты;
- оральные контрацептивы;
- сульфаниламиды;
- кардиопрепараты;
- ретинолы;
- нестероидные противовоспалительные препараты;
- нейролептики;
- фторхинолоны;
- противогрибковые средства;
- салицилаты;
- аспирин;
- антиаритмические средства;
- диуретики;
- витамины В2 и В6.
Помимо этого, аллергические реакции на солнце нередко возникают после употребления в пищу плодов или контактов с растениями, которые содержат фурокумарины.
В группе риска по развитию заболевания находятся такие категории населения:
- дети раннего возраста;
- беременные женщины;
- люди со бледной кожей и светлыми волосами;
- люди, которые часто посещают солярий;
- люди, которые недавно делали химический пилинг или татуаж.
Чтобы предотвратить появление симптомов заболевания, нужно придерживаться определенных правил:
- ограничивать пребывание на солнце. При склонности к аллергии под воздействием ультрафиолета можно находиться не более 20 минут;
- перед выходом на пляж запрещено наносить на кожу декоративную косметику и духи;
- использовать солнцезащитные кремы с высоким SPF;
- отказаться от применения косметики с содержанием отдушек, поскольку она может спровоцировать появление пигментации;
- наносить солнцезащитный крем примерно за 20 минут до выхода на солнце;
- после выхода из воды не стоит вытираться насухо, чтобы не пересушить кожу. Достаточно промокнуть ее полотенцем;
- сразу после купания лучше отдохнуть в тени;
- при наличии подобных проблем следует правильно выбирать время для загара – до 10 часов или после 17 часов;
- в сложных случаях рекомендуется надевать одежду с длинным рукавом, чтобы максимально закрыть поверхность кожи;
- при первых симптомах аллергии стоит обратиться к врачу. Специалист поставит правильный диагноз и подберет эффективные антигистаминные препараты.
Лечение аллергии на солнце обязательно должно иметь комплексный характер.
Чтобы справиться с заболеванием, необходимо вовремя обратиться к специалисту.
Самыми эффективными средствами от аллергии являются мазь или крем с содержанием кортикостероидных гормонов.
Однако использовать их можно только по назначению врача при тяжелых реакциях.
Курс применения подобных средств должен быть непродолжительным, иначе есть риск появления кожных патологий, розовых угрей, эритемы.
Среди негормональных средств стоит выделить:
Для лечения солнечных ожогов применяют такие средства, как ливиан, псило-бальзам, флоцета, винилин и т.д.
После проведения детального обследования и установления причины заболевания лечить аллергию необходимо с помощью антигистаминных препаратов – тавегила, кларитина, супрастина.
Особенно эффективны средства третьего поколения – зодак и цетрин.
Они не вызывают сонливости и могут применяться длительное время.
Появление аллергии на солнце бывает результатом ослабления иммунитета, нехватки витаминов.
Поэтому врач может выписать витаминные комплексы.
Также нередко требуется очищение организма с помощью энтеросорбентов.
Могут быть использованы такие таблетки, как полисорб, фильтрум, полифепан.
Для лечения аллергии в домашних условиях можно использовать народные средства:
- тщательно обработать пораженные участки соком арбуза или огурца;
- смазать кожу капустным соком, смешав его предварительно с яичным белком;
- смазать высыпания смесью на основе меда и воды;
- развести яблочный уксус водой в соотношении 1:1 и использовать полученный раствор для обработки пораженных участков;
- прикладывать компрессы на основе черного чая.
Можно ли давать сорбенты детям при аллергии? Ответ в статье.
Иногда у человека может наблюдаться аллергия на солнцезащитный крем.
Дело в том, что вещества, входящие в его состав, могут вступать в реакцию с ультрафиолетом и провоцировать нежелательные реакции.
К таким компонентам относят эозин и парааминобензойную кислоту.
Поэтому пользоваться средствами с содержанием подобных ингредиентов следует крайне осторожно.
Чтобы не допустить появления нежелательных аллергических реакций, нужно скорректировать свой рацион:
- употреблять большое количество продуктов с содержанием витаминов С, В и Е. Особенно полезно есть свежие ягоды и фрукты – чернику, гранаты, смородину;
- пить много чистой воды. Благодаря этому удастся очищать организм от токсических веществ. При этом газированные напитки, алкоголь и соки рекомендуется полностью исключить.
- на отдыхе осторожно относиться к экзотическим блюдам. При высокой чувствительности к солнечным лучам нужно избегать подобных экспериментов.
При внезапном появлении симптомов заболевания следует немедленно вызвать скорую помощь.
До приезда врача можно попытаться облегчить состояние человека:
- давать много жидкости, чтобы устранить симптомы обезвоживания. При этом молоко, кофе или чай противопоказаны;
- накрыть кожу пострадавшего одеждой;
- к пораженным участкам приложить холодный компресс;
- если есть возможность, дать выпить человеку антигистаминный препарат.
Аллергия на солнце может привести к рвоте, поэтому пострадавшего следует уложить на бок.
Благодаря этому удастся предотвратить попадание рвотных масс в органы дыхания.
Появилась аллергия на памперсы? Решение здесь.
Какой должна быть диета при пищевой аллергии у детей? Подробности далее.
Чтобы минимизировать риск развития аллергических реакций, следует придерживаться определенных рекомендаций:
- за 20 минут до выхода на улицу нанести защитный крем;
- после купания в водоеме промокнуть кожу полотенцем;
- не использовать декоративную косметику, духи, кремы;
- обладателям светлой и чувствительной кожи избегать воздействия солнечных лучей;
- в жаркую погоду пить минимум 2 л чистой воды. Ограничить количество горячих напитков и полностью отказаться от спиртного;
- при склонности к аллергии иметь при себе антигистаминные препараты. Лучше всего выбирать средства третьего поколения.
Чувствительность к солнцу встречается все чаще и чаще.
Это достаточно неприятная патология, которая может привести к развитию опасных осложнений.
Чтобы не допустить этого, нужно знать, как проявляется этот вид аллергии.
Это позволит обратиться к врачу при появлении первых же симптомов патологии.
26 февраля . Институт аллергологии и клинческой иммунологии совместно с Министерством Здравоохранения проводят программу » Москва без аллергии«. В рамках которой препарат Гистанол Нео доступен всего за 149 рублей , всем жителям города и области!
Неверно описана аллергия на солнце. Страдаю от неё лет 45. В описании часто пишут что перегрев, ожог, загар, но вряд ли люди, страдающих таким видом аллергии, загорают. Весной даже если просто прошёл по улице – на работу, в магазин в одежде, на открытых участках- скулы, руки, ноги (даже в тонких колготках) появляется страшный зуд, причём кажется что чешется мясо внутри. И этот зуд настолько сильный, а если чешешь, то болит кожа и мясо внутри. Причём это бывает в год активного солнца особенно остро. Ни о каком загара не идёт и речи. Всегда максимально закрытая одежда. На даче ещё холодно, а солнце и я хожу в куртке и в огромной шляпе (ничего вид!?) и сосед шутит- я знаю почему у вас всегда хороший урожай – это ваша волшебная шляпа. А я предлагаю ему дать её поносить. У меня аллергия лет с 23, а у сестры только в возрасте проявилась (видимо наследственность), она в ужасе что зуд где-то там внутри тканей (я называю- мясо внутри чешется). Даже в пасмурный день проявляется. Конечно никакого загара, хотя если кожа все таки загорает на открытых местах, потом аллергия проявляется слабее выраженная.
источник