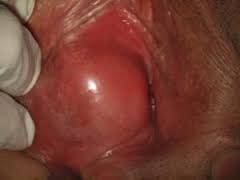
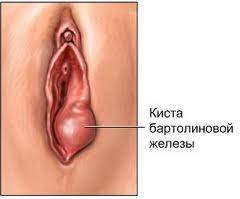
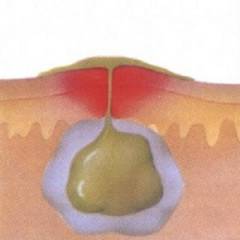
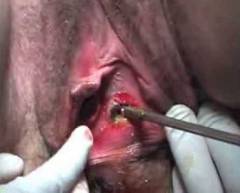
Женский организм проявляет особую чувствительность к различным заболеваниям при беременности. Бартолинит не является исключением. Это заболевание несет в себе угрозу как для будущей матери, так и для плода внутри утробы.
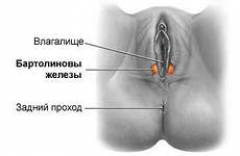
Бартолиновые железы — это парные органы, которые располагаются в преддверии влагалища. Основное их предназначение заключается в выработке естественной смазки. Она предупреждает повреждения во время интимного акта. Подобные выделения появляются как при механическом воздействии, так и при половом возбуждении.
Бартолинит — это заболевание воспалительного характера. Характеризуется оно образованием гнойного абсцесса в одной из желез. С течением времени он набухает, провоцируя болевой синдром. Патогенная микрофлора проникает в ткани слизистых через микроскопические повреждения, вызывая инфицирование органа.
В период беременности женщину тревожит не столько воспаление и сопровождающий его дискомфорт, сколько гнойное содержимое образования. Первоначально оно скапливается в абсцессе или кисте, но достаточно быстро патогенная микрофлора выходит за пределы очага.
Попадая в кровь, инфекция угрожает развитию плода. На ранних сроках бартолинит может привести к самопроизвольному выкидышу или замиранию. Развитие острого воспалительного процесса за 1-2 недели до родов угрожает инфицированием ребенка при прохождении его по родовым путям. Как следствие, после появления на свет у малыша может быть диагностирован конъюнктивит, поражение пупочного кольца, пневмония. В особо серьезных случаях возникает менингит.
Бартолинит при беременности оказывает свое влияние и на организм будущей матери. Развивающийся абсцесс помимо сильной боли вызывает внешнее изменение половых губ. Кроме того, в процессе родоразрешения возникают трудности. Воспаление препятствует естественному процессу, ставит под угрозу жизнь ребенка.
Бартолинит поражает в период после полового созревания. В детском и юношеском возрасте заболевание исключено, поскольку железы еще не являются достаточно сформированным органом.
Воспаление происходит на фоне проникновения в организм следующих бактерий: стрептококки, гонококки, стафилококки, хламидии и пр. Происходит это при половом контакте или бытовым путем.
Спровоцировать развитие инфекционного процесса во время беременности могут следующие факторы:
- частое переохлаждение организма;
- использование некачественного или слишком тесного белья;
- патологии инфекционной природы;
- ослабление иммунитета;
- длительный прием антибиотиков;
- несоблюдение правил личной гигиены;
- заболевания, передающиеся половым путем.
Согласно отзывам, бартолинит при беременности может иметь благоприятный исход при условии своевременно начатой терапии.
Заболевание имеет 3 формы течения: острая, подострая и хроническая. Каждая из них имеет определенную клиническую картину. Однако общими для всех форм являются следующие симптомы:
- появление припухлостей на половых органах;
- повышение температуры;
- ломота в теле;
- покраснение оснований больших половых губ;
- выделение гнойного секрета при надавливании на припухлость;
- болезненный дискомфорт во время полового акта.
Прогрессирование заболевания только осложняет состояние беременной. В месте нарыва возникает пульсация, а температура стабильно сохраняется на отметке в 39-40 градусов. Половые губы приобретают ярко-красный оттенок, увеличиваются паховые лимфоузлы. При пальпации отмечается их уплотнение. Воздействие на место припухлости сопровождается выраженным болевым синдромом.
Иногда бартолинит при беременности протекает бессимптомно. Женщина может не замечать изменений на половых органах до тех пор, пока не случится вторичное инфицирование. Для него характерно ухудшение общего самочувствия, слабость и упадок сил.
Для диагностики заболевания достаточно осмотра на гинекологическом кресле. Однако для подтверждения окончательного диагноза требуется проведение комплексного обследования, которое включает в себя:
- общий и биохимический анализы крови;
- общий анализ мочи;
- анализ крови на ВИЧ, сифилис и иные инфекции, передающиеся половым путем;
- мазок из влагалища, с шейки матки и пораженной бартолиновой железы;
- бакпосев на флору для определения чувствительности к антибиотикам;
- исследование ПЦР для выявления венерических недугов.
По результатам диагностики врач подбирает терапию.
В большинстве случаев пациентки слишком поздно обращаются за помощью к гинекологу и только при появлении выраженного дискомфорта, боли в месте поражения. Однако во время беременности бартолинит диагностируется преимущественно на ранних сроках, поскольку женщины часто посещают врача.
Основу терапии составляют антибактериальные препараты. Их назначают даже беременным женщинам. В настоящее время существует широкий спектр антибиотиков, которые не вредят внутриутробному развитию плода. Главным условием при этом является правильная дозировка.
Также гинекологи рекомендуют на весь период терапии придерживаться постельного режима. При необходимости могут быть назначены лекарственные средства для местного применения. В особо серьезных случаях проводится хирургическое вмешательство.
Комплексное лечение бартолинита во время беременности подразумевает применение лекарственных препаратов из разных групп.
Дезинфекция пораженной области осуществляется с помощью «Хлоргексидина» или «Мирамистина». Для снятия воспаления обычно используют ихтиоловую мазь и «Левомеколь» в паре. Если патология сопровождается сильными болевыми ощущениями, назначают анальгетики. При беременности разрешен прием «Но-Шпы». В случае хронического течения желательно использовать препараты для восстановления микрофлоры влагалища («Ацилакт», «Лактонорм») и иммуномодуляторы.
Бартолинит — это инфекционная болезнь. Поэтому без лечения антибактериальными средствами не обойтись. Предварительно рекомендуется пройти тест на чувствительность патогенной флоры к лекарствам данной группы. Наибольшей эффективностью характеризуются следующие препараты: «Азитромицин», «Офлоксацин», «Цефтриаксон». Стандартный курс лечения составляет не менее недели.
Когда бартолинит при беременности сопровождается появлением абсцесса, рекомендуется хирургическое лечение. Возможны два варианта вмешательства:
- экстирпация бартолиновой железы;
- марсупиализация.
Под марсупализацией понимается процедура, в ходе которой врач выполняет надрез воспаления и удаление его содержимого. После обязательно проводится дезинфекция пораженной области, установка дренажной трубки для выведения гнойного секрета. Ее убирают через несколько дней.
Удаление бартолиновой железы — это радикальный метод лечения. Процедура выполняется под анестезией. Сначала врач делает разрез изнутри, затем удаляет железу. На финальном этапе накладываются швы. К подобному методу лечения прибегают в исключительных случаях.
Применение рецептов народных лекарей при бартолините у женщин при беременности позволяет купировать симптоматику. Однако такое лечение необходимо использовать только после консультации с гинекологом. Его нельзя считать основным методом борьбы с недугом. Ниже перечислены наиболее эффективные рецепты:
- Ванночки на основе лекарственных трав. С этой целью используют кору дуба, зверобой, календулу и ромашку. Лекарственные растения хорошо снимают воспаление, оказывают противомикробный эффект.
- Солевые компрессы. В теплой воде необходимо развести небольшое количество пищевой соли. Марлевую повязку следует смочить в растворе, отжать и приложить к пораженному месту.
Если после использования перечисленных рецептов состояние ухудшилось, необходимо срочно обратиться к гинекологу.
На фото бартолинит (при беременности протекает процесс или нет — не суть важно) выглядит достаточно неприятно. Чтобы избежать его появления, важно придерживаться следующих правил профилактики:
- ежедневно принимать душ;
- носить только качественное нижнее белье, выполненное из натуральных материалов и не стесняющее движения;
- во время полового акта использовать барьерные средства контрацепции;
- правильно питаться;
- избегать стрессовых ситуаций;
- регулярно посещать гинеколога.
При своевременном обращении к врачу бартолинит хорошо поддается лечению. При этом вред, наносимый ребенку в утробе, минимален. Будущая мама должна настроить себя на положительный исход терапии и четко следовать рекомендациям врача.
источник
На будущую мать приходится нагрузка по обеспечению питательными веществами растущего внутри нее организма. Любая инфекция способна подорвать здоровье не только женщины, но и ее ребенка. Особую опасность несут болезни половой системы, например, бартолинит при беременности чреват выкидышем или аномалиями развития плода.
Возбудителями бартолинита могут стать стафилококки, стрептококки, хламидии, гонококки, кишечная палочка и другие микроорганизмы. Закупорка бартолиновой железы приводит к гнойному процессу.
Бартолинит не мешает зачатию, поэтому часто выявляется при постановке беременной на учет к гинекологу. В острой фазе интимный контакт бывает болезненным, женщина сама замечает патологию и обращается за помощью к гинекологу.
На иммунный статус беременной влияет хроническая форма бартолинита, поэтому при выявлении очага инфекции приступают к лечению.
Если воспаление бартолиновых желез было выявлено в первом триместре, женщину госпитализируют для проведения лечения в условиях стационара. На ранних сроках инфекционное воспаление чревато выкидышем, поэтому важно провести своевременную ликвидацию патологического процесса.
Если бартолинит диагностирован в третьем триместре, женщину также госпитализируют для стационарной терапии и выбора тактики родовспоможения.
На ранней стадии заболевания помогают справиться с воспалительным процессом антимикробные свечи и местные аппликации, примочки, ванночки.
Для ванночек и подмываний можно использовать отвары трав: календулы, ромашки и коры дуба. Слабый раствор марганца или соли также подходит для местной обработки.
Из аптечных средств гинекологи назначают:
- Свечи Полижинакс, обладающие противомикробным и противовоспалительным эффектами. Суппозитории безопасны для плода, поэтому волноваться по поводу их применения не следует. Во влагалище вводят по 1 свече непосредственно перед сном.
- Мазь Левомеколь используется местно. На болезненный участок наносится мазь и фиксируется с помощью ватно-марлевого тампона и лейкопластыря. Использование Левомеколя чередуют с мазью Вишневского. Для этих же целей подойдет и ихтиоловая мазь.
Самостоятельное использование антибиотиков опасно во время беременности. В острой фазе, когда появляются симптомы интоксикации (высокая температура, гнойные выделения), врачи назначают антибактериальные препараты. Дозу и название медикамента подбирает ведущий женщину специалист. Назначают одно из следующих средств:
-
Амоксиклав;
- Аугментин;
- Цефексим;
- Цефтриаксон;
- Азитромицин.
Дополняют антибиотикотерапию использованием местных средств. Тщательная наружная обработка воспаленного участка антисептическими растворами позволяет добиться скорейшего выздоровления.
При тяжелом течении болезни, сильной интоксикации врачи прибегают к хирургическому решению проблемы. Для беременных разработаны специальные местные анестетики, безопасные для будущего младенца. Операция проводится под местной анестезией. Хирург вскрывает абсцесс, тщательно промывает образовавшуюся полость антисептическим раствором.
Затем устанавливается катетер — тонкая трубка с шариком-наконечником. Чтобы предотвратить его выпадение из полости, шар заполняют воздухом. Установка катетера позволяет избежать зарастания железы и повторного воспаления в ней. Через несколько недель трубку удаляют.
Хирургическое лечение сопровождается приемом антибиотиков. Это необходимо для профилактики бактериального заражения.
Воспалительный процесс подрывает женское здоровье. Двойная нагрузка на организм, вызванная беременностью, и интоксикация при бартолините способны спровоцировать резкий упадок сил у женщины и открыть ворота для других заболеваний половых органов.
Для плода угрозу несет любая стадия бартолинита. До 22 недель формируются все жизненно-важные органы и системы ребенка. Инфекция, попавшая через плацентарный кровоток, способна привести к гибели младенца. Замерший плод, выкидыш, преждевременные роды — все это может стать следствием воспалительного процесса в бартолиновой железе женщины.
В процессе схваток воспаленный участок железы лопается, при этом гной вытекает наружу. Ребенок, продвигаясь по родовым путям, подвергается инфицированию. Патогенные микроорганизмы поражают органы слуха, зрения, дыхания, а также пупочное кольцо, пробираясь через него в брюшину.
Инна, 27 лет, г. Армавир:

Валерия, 21 год, г. Ижевск:
Беременность протекала нормально, через месяц должна была рожать. В один прекрасный день почувствовала боль в области гениталий. Пошла к своему гинекологу, он сказал, что это бартолинит и если немедленно не приступить к лечению, то во время родов возможно инфицирование ребенка. Доктор назначил курс антибиотиков и порекомендовал прикладывать мазь Левомеколь. Через несколько дней абсцесс прорвался, в больнице сделали промывание раны. Существовал риск заражения ребенка во время родов. По показаниям было решено провести кесарево сечение.
источник
Во время беременности женщине нужно как можно тщательнее прислушиваться к своему организму, бережно относиться к здоровью. Очень часто в течение беременности возникают простуды, обостряются хронические заболевания.
Будущая мамочка должна особенно серьезно подходить к вопросу личной гигиены, так как во время беременности иммунитет снижается и риск инфекции повышается. Каждое перенесенное заболевание может стоит жизни или здоровья будущего ребенка.
Воспалением называют процесс, характеризующийся покраснением, припухлостью, повышением температуры.
В медицине принято, что все термины, которыми названы воспаления различных органов оканчиваются на «ит»: бронхит, кольпит, эндометрит, бартолинит.
Различают острые и хронические воспаления. Острые – носят внезапный характер, а хронические – вяло-затяжной. Если своевременно не лечить острые инфекции, то они с течением времени перейдут в хронический процесс.
Эти парные железы находятся у входа во влагалище. Заболевание чаще всего встречается у женщин детородного возраста от 20 до 30 лет.
В нормальном своем состоянии бартолиновы железы имеют овальную форму и имеют размеры около 1,5 см. Чаще всего встречается одностороннее воспаление, реже – двустороннее (при гонорее).
Бартолиновы железы отвечают за выделение слизи и поддержании влажной среды в преддверии влагалища. Они же выделяют секрет при половом возбуждении.
Киста бартолиновой железы и бартолинит. Популярный доктор
Чаще всего заболевание возникает при половых инфекциях: трихомониазе, гонорее, хламидиозе, однако обитатели нормальной флоры влагалища тоже могут стать возбудителями (стафилококки, кишечная палочка, стрептококки, дрожжевые грибки кандида).
Если в организме женщины есть другие воспалительные процессы, например, пиелонефрит или гайморит, то риск возникновения бартолинита увеличивается.
Также воспаление бартолиевой железы может быть спровоцировано:

Инфекция, попавшая в железу через выводной проток, вызывает ее воспаление.
При возникновении острой формы болезни обычно повышается температура, пациентке трудно ходить, так как она испытывает сильную боль и жжение в области промежности, общую слабость, может заметить несимметричную опухоль половых органов.
Если заболевание носит хроническое течение, то припухлость может отсутствовать, как и болевые ощущения. Передвижение и половые контакты могут доставлять неудобства и слабые болевые ощущения.
При закупорке выводного протока бартолиновой железы, секрет не может выделяться наружу и накапливается внутри в виде гноя. Тогда происходит абсцесс. Опухоль может достигать размеров куриного яйца.
Врач-гинеколог выявляет заболевание при осмотре наружных половых органов, а природу инфицирования – с помощью урогенитального мазка или других лабораторных исследований.

При долгом течении болезни и нагноении воспаление может вскрыться самопроизвольно, что и подвергнет риску здоровье малыша. Он может заразиться через кровь или внутри утробы матери.
Опасным для жизни плода считают заражение, которое произошло на раннем сроке до 12 недель.
Инфекции, такие как гонококк или трихомонада, могут проникнуть через кровь к плаценте, затем к пуповине и достигнуть околоплодных вод. А там уже напрямую открыт доступ к будущему ребенку. На этом сроке возможно самопроизвольное прерывание беременности.
На более позднем сроке у малыша могут наблюдаться нарушения в развитии, патологии, инфицирование глаз или выделительной системы.
Несвоевременная явка или самостоятельное лечение могут стоить жизни ребенка и матери. Вскрывать гнойное образование самим в домашних условиях категорически запрещено.
Лечение бартолинита у беременных происходит постепенно, так как проникновение нужных препаратов к железе затруднено. Пациентку излечивают с помощью ряда антибиотиков и антибактериальных препаратов, которые не вредят будущему ребенку.
Местное лечение больного органа производят с помощью обработки антибактериальными мазями типа: Левомеколь, Ихтиоловой мазью или обрабатывают растворами Мирамистина и Хлоргексидина.
Лечение абсцесса и кисты производит хирург операционным путем с помощью надреза. Если железа полностью заражена или при повторном заболевании, то ее удаляют.

При осложненном венерическими инфекциями бартолините на раннем сроке беременности вопрос о ее продолжении или прерывании рассматривает врач. Все зависит от тяжести заболевания.
Для того, чтобы избежать этого недуга, нужно перед планированием беременности сдать все необходимые анализы, вылечить инфекции.
Во время беременности следовать неукоснительно рекомендациям врача акушера-гинеколога, следить за чистотой своего тела и следовать здоровому образу жизни.
Заболевание может происходить повторно, пока канал, через который выводится секрет, не достигнет нужных размеров. Если слизь будет продолжать скапливаться внутри железы, то рецидивов не избежать.
При обнаружении признаков заболевания во время беременности своевременный поход к врачу и ранняя терапия помогут будущей мамочке выносить и родить здорового ребенка.
Бартолинит – это серьезное заболевание, особенно во время беременности. Не стоит относится к нему легкомысленно и пытаться лечить болезнь дома с помощью народных методов, а тем более самостоятельно вскрывать гнойные образования.
Чтобы избежать заражения нужно соблюдать правила личной гигиены, вести здоровый образ жизни, избегать случайных половых связей, своевременно лечить инфекции и воспаления других органов.
источник
Назначение любого лекарственного средства во время беременности требует особого внимательного отношения. Даже препараты для наружного применения, на первый взгляд не оказывающие особого влияния на организм, должны быть назначены только врачом. Левомеколь при беременности не является исключением.
Эта мазь — старое проверенное средство, которое несмотря на появление большого количества аналогов, до сих пор широко используется в лечении патологических процессов, осложненных нагноением. Чтобы выяснить, насколько безопасен Левомеколь во время беременности, необходимо ознакомиться с механизмом действия .
Препарат выпускается в форме мази на водной основе. Левомеколь – это комбинированное лекарство, предназначенное только для наружного применения.
Противомикробный и противовоспалительный эффекты обусловлены действующими компонентами мази:
- Левомицетин(первый по значимости компонент). Международное название – хлорамфеникол. Вещество является антибиотиком широкого спектра действия и оказывает бактериостатическое влияние на инфекционного возбудителя. Нарушая белково-синтетический процесс в микроорганизмах, он провоцирует остановку их роста и размножения. Попавший в общий кровоток Левомицетин способен проникать через гематоплацентарный барьер, оказывая токсическое влияние на развивающийся плод. Однако применение Левомеколя при беременности безопасно — за счет того, что мазь применяется местно, отрицательного воздействия наблюдаться не будет.
- Метилурацил. В первую очередь обладает выраженным иммуностимулирующим действием. Ускоряет процесс тканевой регенерации в участках повреждения за счет стимуляции пролиферации (размножения) собственных клеток. Наличие в мази метилурацила не делает Левомеколь на ранних сроках беременности опасным.
- Этиленгликоль. Служит основой для мази, стабилизируя смесь из 1-х двух действующих веществ. Не вызывает вопросов о том, можно ли ожидать от него опасных нежелательных эффектов, так как не относится к активным компонентам.
Инструкция по применению указывает, что воздействие Левомеколя на организм беременной не имеет отличительных особенностей. Вынашиваемый плод также не попадает под влияние препарата за счет местного применения. Можно ли при беременности Левомеколь? Для получения достоверного ответа необходимо полностью изучить описание препарата.
Левомеколь – это мазь дерматологического назначения. Она применяется в лечении поражений кожи, осложненных гнойной инфекцией.
- Трофические язвы. Препарат подходит для людей, страдающих синдромом диабетической стопы — формирование ран и кожных дефектов на нижних конечностях вследствие выраженного нарушения углеводного обмена.
- Фурункулез. Заболевание часто возникает во время вынашивания плода, поэтому Левомеколь в период беременности пользуется спросом.
- Гнойные раны и раны со смешанной патогенной микрофлорой. Содержащийся в мази хлорамфеникол помогает успешно бороться с имеющейся бактериальной инфекцией.
- Пролежни. Мазь используется для обработки пораженных участков тела у лежачих больных.
- Ожоги. Препарат эффективен при ожогах высокой степени, предупреждает инфицирование и ускорят заживление. Если получена травма и необходимо нанести на нее Левомеколь при беременности, инструкция не заменит осмотр хирургом. Врач окажет помощь и при необходимости объяснит, как правильно обрабатывать рану самостоятельно, чтобы избежать осложнений.
- Ряд дерматологических гнойно-воспалительных патологий. Подходит при мелких точечных воспалениях.
- Инфицированные раны. Левомицетин эффективен против большого числа возбудителей.
- Порезы. Возможно использовать мазь как для поверхностных ран, так и глубоких.
- Мозоли. Ускоряет регенерацию кожи при их вскрытии.
- Послеоперационные швы. Левомеколь служит дополнительным стимулятором заживления, помогает в предупреждении инфицирования.
Препарат противопоказан при наличии индивидуальной гиперчувствительности к компонентам мази. Если Левомеколь используется при беременности, инструкция по применению ни за что не должна быть проигнорирована.
Некоторые женщины задаются вопросом: безопасен ли Левомеколь в период беременности? Сомнения обусловлены наличием в составе препарата хлорамфеникола. Левомицетин, попавший в кровоток и преодолевший гематоплацентарный барьер, обладает тератогенным (вызывающим формирование пороков развития) и токсическим действием на плод. Прием хлорамфеникола во время беременности чреват возникновением смертельно опасного «серого» синдрома – осаждения антибиотика в тканях новорожденного, сопровождаемого патологическим изменением цвета кожных покровов и органной недостаточностью.
Однако использование Левомеколя безопасно. При наружном применении действующие компоненты мази не попадают в общее кровеносное русло либо обнаруживаются в нем только в следовом количестве, не обладающем отрицательным эффектом. Не стоит бояться применять Левомеколь — противопоказания при беременности идентичны стандартному списку. Нет достоверно зафиксированных фактов, свидетельствующих об отрицательном системном влиянии на организм женщины, вынашивающей будущего ребенка.
В некоторых случаях препарат входит в местное лечение воспаления носовых пазух. Прежде чем применять Левомеколь при гайморите при беременности, следует обязательно проконсультироваться с врачом. Это же правило касается лечения отита и наружного геморроя. Применение препарата при данных заболеваниях не всегда целесообразно. Бесконтрольное нанесение мази с антибиотиком способно привести к нежелательным последствиям, касающимся состояния кожи и слизистых оболочек.
Использование препаратов в начале беременности повышает риск нарушения закладки органов плода вне зависимости от вида лекарства. Однако если доктор назначил Левомеколь при беременности, 1 триместр не служит веской причиной для отказа от медицинских рекомендаций. Количество хлорамфеникола, поступающего с мазью, недостаточно, чтобы спровоцировать аборт или запустить формирование аномалий развития. Опасность будет больше крыться в возможном появлении нежелательной кожной реакции на применение Левомеколя, если он наносится в 1-й раз.
Левомеколь безопасен вне зависимости от того, какой по счету протекает триместр. На позднем сроке препарат также не оказывает отрицательного влияния на женщину и плод. Второй и третий триместры чреваты возникновением варикозного расширения вен прямой кишки за счет увеличения массы и объема плода. Иногда с целью профилактики инфицирования воспаленного участка Левомеколь используется при геморрое, но при беременности назначить его может только врач.
Правила, которым необходимо следовать при применении Левомеколя:
- Препарат можно наносить только наружно, намеренное или случайное его проглатывание даже 1 раз будет опасно для развивающегося плода.
- Кратность обработки раневой поверхности составляет примерно 3-4 в сутки.
- Длительность лечения определяется врачом (как правило, 7-10 дней) и продолжается до исчезновения признаков нагноения.
- Использовать препарат дольше рекомендуемого срока недопустимо.
- Обработка глубоких, полостных ран осуществляется с помощью тампонирования стерильным перевязочным материалом, смазанным препаратом.
Если воспалилось наружное ухо, и процесс осложнился нагноением, можно скрутить жгут из марли и пропитать его мазью. Полученную конструкцию неглубоко поместить в слуховой проход. Следует с осторожностью помещать Левомеколь в ухо при беременности: 1 триместр и последующие не должны сопровождаться лишним травматизмом.
Изготавливаются аналогичные жгуты, как в 1 варианте применения. Препарат используется при обнаружении гнойных корочек, слизи в носовых ходах. Перед применением желательно сделать промывание минеральным раствором. Вставлять жгуты с мазью Левомеколь в нос при беременности можно только по рекомендации ЛОР-врача. Подробнее о лечении гайморита в период гестации →
Мазь используется при обострении хронической формы заболевания. С целью профилактики инфекции и ускорения заживления Левомеколь в небольшом количестве наносят на область анального отверстия. Если беспокоят трещины прямой кишки, то препарат на время вводится с помощью тампона. Прежде чем применять Левомеколь при геморрое при беременности, стоит обратиться к проктологу.
Левомеколь в период гестации может быть назначен с целью лечения вагиноза (инфекционное поражение влагалища без признаков острого процесса) и бартолинита (воспаление специфической железы, расположенной в области преддверия влагалища). Перед применением мазь наносится на тампон. Лечение занимает от 7 до 14 дней. Индивидуальная длительность курса определяется гинекологом.
Левомеколь – мазь, которая имеет несколько препаратов-синонимов. Эти лекарственные средства идентичны по своему составу и механизму действия. Отличия будут заключаться только в названиях и компаниях-производителях. Если в аптеке не нашелся Левомеколь, мазь при беременности можно купить другую.
Когда по какой-то из причин к Левомеколю обнаружены противопоказания, его можно заменить на один из многочисленных аналогов. Речь идет о препаратах, обладающих тем же механизмом действия. При этом компонентный состав будет несколько различаться.
Рассматриваемую мазь при беременности можно заменить следующими аналогами:
- Левосин. Включает в себя хлорамфеникол и метилурацил. Состав дополнен еще одним бактериостатическим антибиотиком и местным анестетиком. Используется в 1-й фазе раневого процесса, сопровождаемой гнойно-некротическими изменениями в участке повреждения.
- Протэгентин. Содержит в своем составе антибиотики гентамицин и эритромицин. Применяется при беременности так же, как и Левомеколь, – наружно.
- Стрептонитол. Комбинированный препарат. Сочетание аминитрозола и сульфаниламида безопасно во время вынашивания только при наружном применении. Можно ли применять мазь, определяет врач.
Несмотря на то, что Левомеколь – препарат наружный, пользоваться им можно только при наличии показаний. Наносить мазь только по причине того, что «заболело ушко», далеко не всегда верно и безопасно. Наличие патологии, осложненной нагноением, требует обязательно осмотра врачом. Особенно это касается женщин, находящихся на ранних сроках беременности.
Автор: Кристина Мищенко, врач,
специально для Mama66.ru
источник
Если вы читаете этот пост, значит Вас тоже замучил этот бартолинит.
1)Первый раз у меня обнаружилась шишка в 2011году. В апреле.Я тогда и знать не знала, что есть эти железы и вообще, что такое бартолинит. На прием к гинекологу пошла с жалобами на дискомфорт при половом акте. Она прописала мне париться над ромашкой и еще какие то антибиотики. Через месяц, я уже не могла сидеть на этом яйце. Температуры не было. Пошла на прием после работы. Мне сразу дали направление на вскрытие. Вечером уехала в больницу. Через 5 минут вскрыли под местным наркозом. Я даже не поняла что произошло. Больно конечно. Но когда ты ничего е знаешь об этом, как то все проще переносится. Потом конечно перевязки-отдельная тема, поймут те, кто прошел. Лежала в больнице 5 дней. На третий день нас собрали на лекцию об этой болячке-так сказать «просветить неучей»- что это за бяка и как избежать повторения. Нас было пятеро с бартолинитом. Четверо впервые и одна девочка третий раз. Все кто впервые, сидели и удивлялись, как повторение? Да нет. С нами точно не будет. Мы были рады, что бяку вскрыли и сейчас все хорошо. И только та девочка сидела грустная, не веря врачу, что повторов можно избежать. Да, кстати, тогда у меня было с левой стороны.
Что посоветовал врач после выписки: в течении 2 недель обрабатывать рану- раскрывать стенки ранки заливать туда перепись водорода ( прям полоскать) и следом прикладывать на рану бинт с левомеколем. Утром и вечером. Основная цель: чтоб слизистая ранки не слипалась. Тогда точно успеет сформироваться канал для выхода железы. 5 дней перевязок-в больнице не достаточно. Я делала все исправно! Советую не игнорировать. ( далее нигде я этого не услышала)
2) Ноябрь 2011 года. Такая же шишка, но уже с правой стороны. Паника. Застудила ноги. Банально. Попала на прием в гинекологу платно, в другом городе. Порекомендовала прикладывать на ночь мазь Вишневского и Свечи Галавит в задний проход на ночь. Ну и постельный режим. Без походов по улице. Девочки! Просто супер: помогло! Через 5 дней я и забыла, что она у меня была. Свечи Галавит-повышают иммунитет, их и для профилактики можно использовать. Может кому-то поможет это средство! Я тогда была очень благодарна врачу.
3)декабрь 2012. Шишка справа. Температура. 38,8. Созрела одним днем. Я еще простывшая была. Сказали вскрывать безапелляционно. Ночью вскрыли. Под общим наркозом. Опять 6 дней в больнице. Пока отношусь спокойно. Второй раз вскрытие. Перевязки. Советов от гинеколога нет. Выписываюсь-дома ничего не обрабатываю(врач то не сказал, а случай прошлый смыло из памяти). Ну как любой оптимист не ожидала повтора.
4) август 2013г. В пятницу я узнаю, что беременна:) мы полны радости и счастья! Желанно! в выходные приглашены на др на дачу к друзьям. Погодка шепчет. Одета тепло, но ноги промерзли. Во вторник нащупала шишку справа. Хотела начать самолечение по схеме #2 выше. Прочитала, что при Б свечи Галавит нельзя. Пошла к гинекологу. Направила в стационар на вскрытие. У меня паника-я ж теперь не одна! 5 недель.Попала к врачу-черствому мужику. Ему все равно. Делает вид, что это просто бартолинит, про Б ни слова. На кресле привязывали ноги. Делают наркоз общий. Из за моей паники с первого раза не берет. Делают второй укол. Лечение назначают отличное от не беременных с этой проблемой.это меня чуть успокаивает. Восстановление было более болезненным, чем в прошлые разы. Долго кровило. В общем те же 6 дней в больнице-мне показались вечностью.
5) октябрь 2013г. Нам 14 недель. В душе нащупываю шишку опять справа. Паника. Вечером поднялась температура, но не сильно до 37. Прикладываю мазь Вишневского и Левомеколь. Стало легче. шишка чуть уменьшилась. На следующий день к гинекологу. Направляет в стационар на вскрытие! Опять! У меня шок и слезы! Второй раз с малышом… Наркоз. В голове столько картинок. Плюс неприятные воспоминания от вскрытия 2 месячной давности. Плачу. Решила продолжить самолечение мазью Вишневского. Чувствую себя ок. Шишка стала, чуть меньше, но пока не уходит. Если не пройдет-пойду на вскрытие. Чего ужасно не хочу.
Выводы: 1 раз слева-обрабатывала по совету врача после выписки. 4 раза справа-обработки после выписки не было 🙁 вот и решайте сами… Ну и свечи Галавит-может помогут, хоть кому то!
Вот такая моя история. Может у кого было при беременности- напишите, что помогло. И берегите себя, девочки! Одевайтесь тепло!
источник
Бартолинит: причины, симптомы, лечение и последствия. Народные методы лечения. Операция при бартолините. Применение при бартолините гипретонических компрессов, мази Вишневского, антибиотиков, мазь левомеколь
Бартолинит — воспаление большой (бартолиновой) железы преддверия влагалища.
Заболевание может возникнуть у женщин любого возраста, однако наиболее часто оно встречается у женщин от 20 до 35 лет. Его распространенность достаточно велика: составляет 1 случай на 50 женщин.
К наружным половым органам женщины относят лобок, большие и малые половые губы, клитор, преддверие влагалища и девственную плеву.
- Лобок или «Венерин бугорок»
Это нижний участок передней брюшной стенки, который, за счет хорошо развитой подкожно-жировой клетчатки, слегка возвышается. В половозрелом возрасте лобок покрыт волосяным покровом, внешний вид которого напоминает треугольник, обращенный основанием вверх. Цвет волосяного покрова лобка несколько темнее, чем цвет волос на голове.
- Большие половые губы
Представляют собой две кожные складки, которые соединены между собой передней и задней спайкой, а посередине разделены половой щелью. Они содержат жировую ткань, большое количество сальных и потовых желез, а в половозрелом возрасте покрыты волосяным покровом.В толще нижней трети больших половых губ находятся бартолиновые железы, представляющие собой образования овальной формы диаметром около одного сантиметра. Они вырабатывают густой тягучий секрет, который выводится через общий выводной проток в преддверье влагалища у места прикрепления девственной плевы. Задача больших половых губ — механическая защита уретры и входа во влагалище. Функция секрета бартолиновых желез — постоянное увлажнение слизистой оболочки влагалища и выработка смазки при возбуждении.
- Малые половые губы
- Преддверие влагалища
Это пространство, которое находится между малыми половыми губами. В него открываются выводные протоки бартолиневых желез, отверстие мочеиспускательного канала и вход во влагалище. - Девственная плева
Расположена при входе во влагалище и представляет собой тканевую складку из его слизистой оболочки, которая богато снабжена нервными окончаниями и кровеносными сосудами.При первом половом акте, как правило, происходит разрыв девственной плевы (дефлорация), который сопровождается болевыми ощущениями и небольшим кровотечением. Однако иногда плева не разрывается в силу того, что она может иметь разную степень растяжимости, форму, толщину, эластичность и отверстия.
Представляют собой две продольные нежные кожные складки, напоминающие слизистую оболочку. Они расположены между большими половыми губами и, как правило, полностью скрыты.
У малых половых губ отсутствует волосяной покров и жировая ткань, а их основания отделены от больших губ бороздой.
Каждая складка малой половой губы спереди делится на две ножки: наружную и внутреннюю. Которые соединяются между собой, образуя уздечку (внутренние ножки) и крайнюю плоть (наружные ножки) клитора. Сзади малые половые губы соединены небольшой поперечной складкой.
Функция малых половых губ — механическая защита входа во влагалище.
Клитор
Располагается у верхних концов малых половых губ и представляет собой непарный орган, который состоит из головки, двойного пещеристого тела и ножек.
Клитор богато снабжен кровеносными сосудами и нервными окончаниями, поэтому он очень чувствителен к прикосновениям, а при половом возбуждении наполняется кровью и увеличивается в размерах (эрекция).
Клитор — наиболее эрогенная зона у большинства женщин. Поэтому главное его предназначение — накапливание сексуальных ощущений и превращение их в оргазм.
Как правило, болезнетворные микроорганизмы попадают в проток бартолиновой железы из мочеиспускательного канала или влагалища при уретрите и/или кольпите. Однако иногда возможно попадание инфекции непосредственно в саму железу с потоком крови или лимфы.
Риск развития бартолинита повышается в разы при следующих ситуациях:
- Несоблюдение правил личной гигиены (особенно во время менструации), способствует попаданию инфекции непосредственно в проток железы.
- Любые местные микротравмы (расчесы, половой акт при недостаточном увлажнении) становятся «входными воротами» для инфекции.
- Ношение тесного белья нарушает нормальный отток секрета железы, поэтому она застаивается, создавая идеальные условия для попадания болезнетворного микроорганизма в проток железы.
- Беспорядочная половая жизнь в разы повышает вероятность заражения заболеваниями, передающимися половым путем.
- Наличие в организме очагов хронической инфекции (кариес, пиелонефрит). В этом случае болезнетворные микроорганизмы попадают в бартолиновую железу с током крови или лимфы.
- Нарушение работы иммунной системы, общее или местное переохлаждение, недостаток витаминов приводит к снижению защитных факторов в организме. Это способствует попаданию возбудителей инфекций как непосредственно в саму железу, так и в её проток.
- Оперативные вмешательства на мочеполовой сфере (например, аборт), проведенные с нарушением медико-санитарных норм во время манипуляции, а также с несоблюдением правил послеоперационного периода.
Наиболее часто процесс односторонний (двухсторонний характерен для гонорейной инфекции).
И, как правило, вначале заболевания развивается каналикулит, а затем — собственно бартолинит.
Каналикулит
При этом недуге общее состояние женщины практически не меняется.
Однако вначале заболевание проявляется следующими симптомами:
- Появляется небольшое покраснение кожи вокруг места выхода выводного отверстия протока железы, вызванное выделением секрета из него.
- Прощупывается выводной проток железы, при надавливании на который выделяется небольшая капелька гноя.
Вскоре, за счет нарастающего отека, проток закрывается и нарушается отток секрета. Это ведет к быстрому распространению воспалительного процесса на саму железу и развитию собственно бартолинита.
Далее в дольках железы воспалительный секрет скапливается, приобретая характер гнойного, что приводит к развитию ложного абсцесса бартолиновой железы.
Проявляется как общими симптомами, так местными изменениями.
Общие симптомы
- Заболевание начинается остро: возникает выраженная боль в области большой половой губы, в которой развился абсцесс. Боль усиливается при ходьбе, сидении, во время полового акта и отхождении стула.
- Повышается температура тела до 38-39°C, появляется разбитость, слабость и озноб.
Местные изменения
- Отмечается припухлость большой половой губы на стороне поражения. Причем иногда она настолько выражена, что закрывает вход во влагалище.
- Кожа над припухлостью покрасневшая, но подвижность её сохранена.
- Прощупывание большой половой губы болезненное.
Появление флуктуации (размягчения припухлости) свидетельствует о том, что развился истинный абсцесс бартолиновой железы, а в её полости образовалась гнойная капсула.
Проявляется как общими симптомами, так местными изменениями.
Общие симптомы
- Состояние женщины ухудшается: температура тела повышается до 40°C, нарастают явления интоксикации (слабость, озноб, головная боль).
- Боль в области большой половой губы, в которой образовалась киста, усиливается, приобретая характер постоянной пульсирующей.
- В крови повышаются лейкоциты и СОЭ (скорость оседания эритроцитов).
Местные изменения
- Выраженная припухлость (отек) большой половой губы на стороне поражения, которая иногда достигает до 5-7 см в диаметре.
- Кожа над припухлостью неподвижна, а её цвет ярко-красный.
- Прощупывание припухлости резко болезненное.
- Иногда увеличиваются паховые лимфатические узлы.
Абсцесс может самостоятельно вскрыться. При этом общее состояние женщины улучшается: падает температура тела, уменьшается отек и боль.
Иногда острый бартолинит протекает со стертыми общими и местными признаками: боль невыраженная и, как правило, не повышаться температура тела, а также не изменяться общее состояние женщины. Именно тогда и говорят о подостром бартолините
Последствия острого бартолинита
Острый или подострый процесс может закончиться полным выздоровлением. Однако наиболее частый исход — переход в хронический бартолинит или образование кисты большой железы преддверья влагалища.
Заболевание протекает длительно с периодами стихания и обострения (рецидивов) симптомов заболевания, которые могут быть спровоцированы различными причинами: переохлаждение, менструация и другие.
Вне обострения женщина чувствует себя хорошо, но может предъявлять жалобы на небольшие боли на стороне поражения и болезненные ощущения во время полового акта.
Для периода обострений характерны все симптомы острого бартолинита.
К сожалению, наиболее частый исход хронического бартолинита — образование кисты большой железы преддверья влагалища.
Если киста небольших размеров, она не доставляет никаких неприятных ощущений женщине, которая, порой, даже не подозревая о своем недуге, может жить с ней долгие годы.
Иначе обстоят дела, когда киста больших размеров или она воспалилась. В этом случае признаки недуга следующие:
Если киста не воспалена, но её размеры большие
| Общие симптомы | Местные симптомы |
|
|
Если киста воспалена
| Общие симптомы | Местные симптомы |
|
|
Если будущая мама заболела в период, начиная с момента зачатия и заканчивая двадцать второй неделей беременности, то заражение плода может привести к его гибели (выкидышу).
Если женщина заболела на последних неделях беременности, вероятность инфицирования плода и преждевременных родов очень высока. Кроме того, в этом случае иногда заражение ребенка происходит уже во время родов, приводя к поражению глаз, легких и пупочного кольца.
Пожалуй, следует начать с того, что абсцесс иногда самостоятельно вскрывается, после чего состояние больной намного улучшается. Однако это вовсе не повод, чтобы не обращаться к врачу, поскольку абсцесс может вскрыться не наружу по выводному протоку, а вовнутрь и расплавить ткани. Поэтому необходимо как можно раньше обратиться к гинекологу за своевременным лечением.
Лечение бартолинита, в зависимости от тяжести заболевания и его течения, может быть консервативным (без операции) и хирургическим (с операцией).
Как правило, проводиться в стационаре. Однако при легком течении заболевания можно лечить бартолинит в домашних условиях. Главное — соблюсти все врачебные рекомендации.
Цели лечения — уменьшение боли и отечности, снятие симптомов интоксикации, а также предотвращение образования истинного абсцесса и кисты большой железы преддверья влагалища.
Для этого применятся местное лечение, назначаются обезболивающие, жаропонижающие и антибиотики.
1. Местное лечение
Начинается с пузыря со льдом, который необходимо обернуть в ткань и приложить к месту воспаления на 40 минут, затем сделать перерыв на 15-20 минут и вновь приложить. И так в течение нескольких часов. Кроме того, применяются мази и гипертонические компрессы.
Гипертонический солевой раствор при бартолините
Для лечения бартолинита широко используется 8-10% солевой раствор. В основу применения положена его способность поглощать жидкость, не разрушая эритроциты, лейкоциты и ткани.
Способ приготовления: возьмите три столовые ложки соли без верха и тщательно перемешайте в одном литре теплой воды.
Способ применения: смочите марлевый тампон в солевом растворе, затем приложите его к больному месту на 30-40 минут. Процедуру повторяйте от трех до шести раз в день.
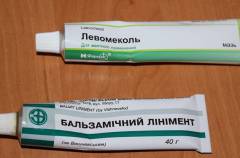
Лечение бартолинита мазью Вишневского и мазью Левомеколь
Обе мази также широко используются.
Способ применения: нанесите на марлевый тампон мазь, затем приложите его к абсцессу и зафиксируйте. Аппликации с мазями лучше чередовать. Например, мазь Вишневского — на ночь, а Левомеколь — днем.
Использование дезинфицирующих растворов
В основном отдается предпочтение растворам, которые не вызывают ожоги: Мирамистин, Хлорофиллипт, Хлоргексидин и другие.
2. Физиотерапевтическое лечение
Назначается, когда состояние больной улучшается (обычно на третий-четвертый день от начала заболевания), а признаки общей интоксикации (температура, озноб) уменьшаются. Применятся УВЧ, магнитотерапия и другие.
3. Лечение антибиотиками
Для борьбы с инфекцией назначается лечение бартолинита антибиотиками. Курс составляет около 7-10 дней.
В идеале применяются антибиотики, к которым чувствительны болезнетворные микроорганизмы, вызвавшие заболевание. Однако не всегда имеется возможность дождаться результатов бактериологического анализа.
Поэтому практикуется назначение антибиотиков широкого спектра действия: Азитромицин, Амоксиклав, цефалоспорины (Цефтриаксон, Цефазолин), фторхинолоны (Офлоксацин, Ципрофлоксацин), макролиды (Кларитромицин, Эрмитромицин) и другие. Также применяется Трихопол и Тинидазол (препараты группы имидазолов).
Кроме того, назначаются обезболивающие (анальгин, баралгин) и противовоспалительные (ибупрофен) препараты.
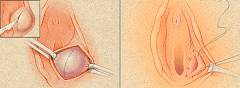
Во время манипуляции вскрывают гнойный очаг и удаляют его содержимое. Затем образовавшуюся полость обрабатывают 3% перекисью водорода, а для оттока гноя в неё вводят дренажную трубку, которую удаляют спустя 5-6 дней.
Параллельно назначаются антибиотики, компрессы с гипертоническим раствором и аппликации с мазями.
Во время лечения острого бартолинита рекомендуется соблюдать постельный режим, воздержаться от половых контактов и предотвратить переохлаждение.
Это сложный и длительный процесс, поскольку у большой железы преддверья влагалища очень плотная капсула, через которую плохо проникают антибиотики и другие препараты.
Поэтому в лечении хронического бартолинита имеется два пути: консервативный (без операции) и хирургический (с операцией).
Цель — достижение ремиссии (утихания симптомов острого воспаления) для проведения дальнейшего хирургического вмешательства.
В периоде обострения проводится консервативное лечение, соответствующее, тому которое применяется при остром бартолините.
После стихания острых симптомов заболевания назначается:
- местно физиотерапевтическое лечение (озокерит, инфракрасный лазер, магнитотерапия, УВЧ-терапия)
- сидячие ванночки с отварами трав (ромашка, календула, кора дуба, шалфей)
- общеукрепляющие средства (витамины)
По достижении стойкой ремиссии рассматривается вопрос о хирургическом лечении.
Основная проблема хирургического лечения хронического бартолинита заключатся в том, что недостаточно просто вскрыть абсцесс или кисту. Поскольку после рассечения тканей происходит быстрое их слипание, которое ведет к тому, что проток вновь закрывается.
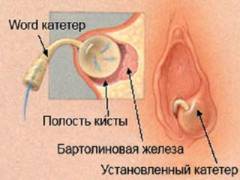
Поэтому операция может проводиться в двух вариантах: создание искусственного протока железы (марсупиализация) или удаление бартолиновой железы (экстирпация).
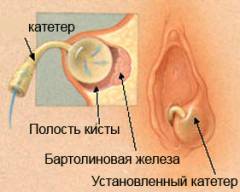
Наиболее предпочтительный метод лечения.
Показания — частые обострения заболевания, улучшение внешнего вида наружных половых органов, а также большие кисты, мешающие половой и повседневной активной жизни.
Цель — формирование не слипаемого канала, через который секрет, вырабатываемый железой, будет выводиться в преддверие влагалища.
Этапы операции:
- Под анестезией в кисте или абсцессе делается небольшой разрез (3-5 мм).
- Промывается полость, затем в неё вводиться Word-катетер на конце, которого раздувается шарик, препятствующий выпадению катетера.
- Спустя 4-5 недель катетер извлекают. Этого времени достаточно для того, чтобы сформировался новый выводной проток.
Примечательно, что после установки катетера в периоде реабилитации никакого лечения не требуется.
Рецидивы заболевания при этой методике редкие (по разным данным от 2 до 10%). Как правило, они связаны с повторным инфицированием или выпадением катетера. Однако его всегда можно установить повторно и это куда лучше, чем вообще лишиться большой железы преддверья влагалища.
Ведь удаление бартолиновой железы — достаточно сложная и кровавая операция, поскольку её верхний полюс прикрепляется к крупному венозному образованию. Более того, после удаления железы нарушается естественное увлажнение слизистой оболочки влагалища. Однако существуют ситуации, при которых такая радикальная мера — единственный выход.
Удаление бартолиновой железы
Показания — частые рецидивы заболевания и неоднократное неудачное формирование искусственного протока большой железы преддверья влагалища.
Этапы операции:
- Под анестезией выполняют разрез скальпелем на внутренней стороне малой половой губы.
- Затем осторожно извлекают и удаляют саму железу.
- На разрез накладывают кетгутовые швы.
После операции назначается реабилитационное лечение в течение 7-10 дней: фонофорез, УВЧ, магнитотерапия, аппликации с мазями и другие.

Для лечения этого заболевания можно использовать ванночки из отваров трав, которые обладают противомикробным и противовоспалительным эффектом (ромашка, календула, кора дуба и другие).
Также хороший эффект даст лечебная смесь для приема вовнутрь в качестве общеукрепляющего средства.
Способ приготовления и использования лечебной смеси
Возьмите 300 грамм грецкого ореха и 100 грамм чеснока, пропустите их через мясорубку. В полученную смесь добавьте 50 грамм измельченного фенхеля и 1 кг жидкого натурального меда. Все тщательно перемешайте. Принимайте по 1 столовой ложке дважды в день в течение одного месяца.
Она проста и не привносит в жизнь женщины никаких неудобств.
Самое главное — соблюдение гигиены наружных половых органов.
Для этого достаточно пред отходом ко сну и после дефекации (отхождения стула) омывать теплой водой вульву, промежность и задний проход. При этом поток воды следует направлять спереди назад: от наружных половых органов к заднему проходу.
Два-три раза в неделю допускается применение специальных средств для подмывания (рН 7,0). А использование антисептиков или травяных отваров для туалета наружных половых органов возможно только после назначения врача.
Кроме того, рекомендуется при случайных половых связях пользоваться презервативом, либо иметь только одного полового партнера. Желательно не носить тесное белье.
Очень важно вовремя лечить все очаги хронической инфекции (кариес, пиелонефрит, уретрит, кольпит и другие).
И, конечно, необходимо посещать гинеколога с профилактической целью один раз в год.
Если процесс острый, проводится лечение как обычно: ванночки, аппликации с мазями, вскрытие абсцесса (при необходимости) бартолиновой железы. С той лишь разницей, что применяются антибиотики в зависимости от срока беременности, которые заведомо не навредят плоду. Например, Амоксицилин, Цефазолин, Эритромицин.
Однако если процесс хронический, то хирургическое вмешательство (удаление бартолиневой железы или создание искусственного протока) рекомендуется провести уже после родов.
Можно. Ведь ванночки с отварами трав дают хороший результат. Кроме того, при помощи общеукрепляющих средств из «кладовой природы» ускоряется выздоровление.
Однако только средства народной медицины не избавят вас от недуга, поэтому, прежде чем к ним прибегнуть, обязательно проконсультируйтесь с врачом.
И запомните, что народные методы лечения приведут к выздоровлению в разы быстрее в сочетании с лекарственными препаратами. Более того, если вы упустите драгоценное время, отдавая предпочтение травам,то заболевание может протекать намного тяжелее. Поэтому не увлекайтесь исключительно народными средствами, а лучше обратитесь к гинекологу как можно раньше.
Бартолинит часто протекает в виде хронического заболевания и может давать частые рецидивы. Самостоятельное вскрытие абсцесса повышает риск развития скорого рецидива, так как образуемый свищ* может дополнительно инфицироваться бактериями, которые попадают из влагалища или анального отверстия. Эти свищи очень долго заживают. Тем более в области половых губ есть хорошая среда для размножения различной патогенной флоры (моча, влагалищные выделения).
*Свищ – это проход или туннель, который образует гной для своего выхода из абсцесса, представляет собой участок разрушенных, расплавленных гноем тканей.
Если после хирургического вскрытия абсцесса доктор полностью дренирует (освобождает) бартолиновую железу от гноя, правильно обрабатывает операционное поле сразу после операции и до полного заживления, то при самостоятельном вскрытии пациентки обычно не обращаются к врачу и пытаются самостоятельно справиться с воспалением и раной. Это является тем значительным шагом, приводящим к развитию хронического бартолинита, образованию кисты со всеми вытекающими последствиями.
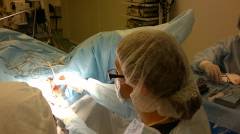
- бартолинит в фазе абсцесса – это хирургическая патология, с которой надо бежать к врачу, и чем раньше, тем лучше;
- абсцесс лучше вскрывать хирургическим путем, а не дожидаться его самостоятельного вскрытия и образования свища;
- при самопроизвольном вскрытии абсцесса железа полностью не освобождается от гноя, поэтому требуется дополнительное хирургическое вмешательство;
- неправильный уход за раной в месте вскрытия абсцесса грозит осложнениями.
Принципы обработки места после самопроизвольного вскрытия абсцесса при бартолините:

- подмывание минимум 2 раза в сутки, для этого можно использовать светлый раствор марганцовки (если есть в наличии), отвар ромашки, раствор антисептика «Цитеал» (особенно при молочнице и заболеваниях, передающихся половым путем), средства для интимной гигиены с антибактериальным эффектом;
- ношение свободного удобного белья из натуральных тканей, лучше белого цвета, без красителей, также нежелательно использовать другие узкие предметы одежды;
- каждодневные тонкие прокладки не рекомендованы, так как являются хорошей средой для развития бактерий, а в случае их использования рекомендована смена каждые несколько часов;
- при менструациинеобходима смена прокладок каждые 2-4 часа;
- отказ от секса и мастурбации.
- обработка бриллиантовой зеленью или йодом полости абсцесса;
- тампоны во влагалище с раствором Хлоргексидин, Мирамистин;
- промывание раствором Бетадина;
- Левомеколь и Линимент Бальзамический (мазь Вишневского) накладывают только после прекращения выделения гноя из дренажа или свища, заживляющие мази способствуют закрытию выхода для гноя.
Применение антибиотиков. Антибиотики после вскрытия абсцесса обязательно необходимы для заживления послеоперационной раны. Причем если антибиотик подобран правильно, согласно бактериальному посеву и тесту медикаментозной чувствительности, то риск развития хронического бартолинита значительно снижается. Во многих случаях антибактериальное лечение понадобится и сексуальному партнеру, особенно если инфекция, вызвавшая бартолинит, является венерической.
Какие различают стадии бартолинита? Что делать на начальной стадии бартолинита? Сколько дней длится бартолинит?
Бартолинит проходит несколько стадий, для каждой из которых характерны своя клиническая картина и принципы лечения.
Стадии бартолинита:
| Стадия | Чем характеризуется? | Как проявляется? | Принципы лечения |
| Начальная стадия | В начале поражается проток бартолиновой железы, такое состояние называют каналикулитом или каналикулярным бартолинитом. |
|
|
| Стадия ложного абсцесса бартолиновой железы | Или катаральный бартолинит. Эта стадия характеризуется воспалением бартолиновой железы, но при этом гноя еще нет. |
|
|
| Стадия истинного абсцесса бартолиновой железы | Или гнойный бартолинит. Формирование абсцесса – это осложненное течение бартолинита, в полости бартолиновой железы формируется гной. При правильном и своевременном лечении (антибиотики + операция) бартолинит на этой стадии заканчивается. |
|
|
| Стадия хронического бартолинита и формирования кисты бартолиновой железы. | При самостоятельном вскрытии абсцесса, при неполном дренировании гноя и отсутствии адекватной антибактериальной терапии на месте абсцесса формируется киста, которая периодически обостряется до формирования в ней гнойного воспалительного процесса. | В период ремиссии – небольшое уплотнение в области бартолиновой железы, которое не имеет признаков воспаления. В период обострения – клиника ложного и истинного абсцесса, при этом клиническая картина может быть стертой, менее выражена интоксикация. | Удаление кисты в период ремиссии, при этом хирург может использовать метод марсупиализации (восстановление протока железы) или удаления бартолиновой железы. При абсцессе – вскрытие абсцесса и антибактериальная терапия. |
**Осторожно! Теплые ванны не используют при абсцессе бартолиновой железы.
Очень часто бартолинит заканчивается еще на начальной стадии, но при условии своевременно начатого лечения и соблюдении всех правил личной гигиены половых органов.

Длительность заболевания зависит от тяжести, преобладания стадии воспаления и наличия осложнений, своевременности и метода лечения, соблюдения всех правил интимной гигиены.
- Так, острый каналикулит длится от 1 до 4-х суток, за это время формируется ложный абсцесс или при своевременном лечении наступает выздоровление.
- Стадия ложного абсцесса – от 2 до 7-ми суток.
- Абсцесс бартолиновой железы даже при хирургическом лечении может требовать лечения от 7-ми дней до 2-х месяцев. Это связано с тем, что операция по поводу абсцесса бартолиновой железы является достаточно сложной, послеоперационные раны заживают долго, требуется длительный восстановительный период. Дренаж устанавливают до полного прекращения выделения по нему гнойного содержимого, в тяжелых случаях приходится устанавливать кольцевидный дренаж. Преимущество такого дренажа – два выхода, что дает более свободный отток гноя.
- Хронический бартолинит может протекать годами и даже десятками лет, снижая качество жизни женщины, приводя к постоянным болезненным ощущениям и дискомфорту в области промежности, порой делает жизнь невыносимой. Такие пациентки часто страдают психозами, депрессиями, замыкаются в себе, исключают из своей жизни секс. Единственным выходом является радикальное хирургическое лечение.
Подводя итог, можно сказать, что женщина при остром бартолините выпадает из обычного полноценного режима жизни, в первую очередь интимной, минимум на 2 недели. А при хроническом бартолините интимной жизни и возможности родить ребенка можно лишиться вовсе. Поэтому своевременное обращение к врачу и лечение этой проблемы так важно для каждой женщины.
Формирование абсцесса бартолиновой железы – это тоже осложнение бартолинита. Именно гнойный бартолинит может привести к развитию различных осложнений, некоторые из которых могут угрожать жизни женщины.
Как при любом гнойном воспалении, медики всегда боятся осложнений. Ведь никогда не известно, куда гной может пойти дальше. Такое воспаление подразумевает постоянную выработку гноя***.
***Гной – это жидкость (экссудат), которая выделяется организмом в результате реакции на воспаление, содержит в себе большое количество иммунных клеток и бактерий, продукты их жизнедеятельности и продукты распада тканей воспаленного органа.
И когда гноя много, он не помещается в капсуле абсцесса или кисты и начинает искать пути выхода за пределы очага воспаления. Гной способен расплавлять (разрушать) здоровые ткани и стенки сосудов. В лучшем случае произойдет самопроизвольное вскрытие абсцесса наружу. Но возможен выход гноя и в окружающие ткани, и даже в кровеносные сосуды, по которым инфекция распространяется в кровь и по всему организму.
Схематическое изображение гнойника и его самопроизвольного вскрытия.
Осложнения гнойного бартолинита.
| Осложнение | Причины и механизм развития | Как проявляется? |
| Хроническое течение и формирование кисты | При длительном воспалении организм пытается отгородить очаг, формируя из соединительной ткани капсулу – кисту. В стенках такой капсулы – очаг хронического воспаления, который при предрасполагающих факторах дает картину гнойного воспаления – обострение. | Киста имеет вид небольшого воспаления, в период ремиссии не имеет признаков воспаления. При обострении – картина гнойного бартолинита. |
| Образование свищей | Свищ – это патологический канал, который образует гной, выход этого отверстия может располагаться на коже или в соседние органы: влагалище, мочевой пузырь. | На коже образование свища проявляется самопроизвольным вскрытием абсцесса, выглядит как рана, из которой выделяется гнойное содержимое. Другие виды свищей встречаются редко, диагностируются с помощью контрастных методов исследования. Такие свищи очень долго заживают, требуют хирургического вмешательства. |
Осложнения, связанные с воспалением органов мочеполовой системы:
| Образуется при попадании инфекции из воспаленной бартолиновой железы во влагалище. Занос инфекции возможен из-за анатомической близости желез с входом во влагалище или в результате образования свища (аномального отверстия из абсцесса в просвет влагалища). Таким же образом инфекция попадает в мочевыводящие пути, и далее в мочевой пузырь и почки, на шейку матки, и восходящим путем в маточные трубы и яичники. При хроническом воспалении маточных труб и яичников нередко развивается бесплодие. |
|
|
| |
|
| |
|
| |
| Сепсис | При разрушении гноем сосудистой стенки происходит заражение крови и занос инфекции по всему организму. Как проявление сепсиса возникает гнойный менингит. Основная причина смерти при сепсисе – поражение сердца – септический эндокардит. Сепсис может возникнуть у женщин со сниженным иммунитетом (иммунодефициты, ВИЧ/СПИД, онкологическая патология, прием цитостатических препаратов – гормонов, антибиотиков, химиотерапии и прочие состояния). |
|
То есть, если на фоне бартолинита развились любые из этих симптомов, незамедлительно надо обратиться в медицинское учреждение, так как последствия очень плачевны.
Наиболее часто встречаемые осложнения гнойного бартолинита – переход в хроническую форму с развитием кисты бартолиновой кисты, бесплодие. Сепсис – хоть и возможен, но развивается, к счастью, редко.
Для того чтобы не допустить осложнения, необходимо вовремя обращаться за квалифицированной медицинской помощью и придерживаться назначений врача, а в случае образования абсцесса – только хирургическое лечение поможет вылечить заболевание и не допустить тяжелых осложнений.
Из-за высокого риска развития хронической формы бартолинита с образованием кисты, самолечение в домашних условиях нежелательно, и может привести к потере драгоценного времени для полного излечения бартолинита.
Когда нельзя лечить бартолинит в домашних условиях?
- Стадия истинного абсцесса бартолиновой железы – лечение только хирургическое;
- самостоятельное вскрытие абсцесса (образование свища) – необходимо хирургическое вмешательство;
- высокая температура тела и выраженная интоксикация, значительное нарушение самочувствия;
- наличие симптомов, указывающих на осложнения;
- в анамнезе незащищенные беспорядочные половые контакты, венерические заболевания и наличие симптомов, указывающих на заболевания, передающиеся половым путем, так как ни один из методов самолечения не способен излечить эти инфекции.

1.Желателен постельный режим, воздержания от секса и мастурбации.
2.Лечение необходимо начать сразу после появления первых симптомов, на начальной стадии заболевания.
3.Холод в область воспаления при выраженном отеке и болезненности (при ложном абсцессе бартолиновой железы).
4.Гигиена половых органов:
- подмывание не менее 2-х раз в сутки;
- ношение удобного, не узкого белья из натуральной ткани, его смена не реже, чем дважды в сутки;
- отказ от ежедневных прокладок, при менструации – частая их смена.
5.Обработка области воспаления антисептическими препаратами (Хлоргексидин, Бетадин, Мирамистин).
6.Антибактериальная терапия: начинают с пенициллинов (Аугментин), цефалоспоринов (Цефодокс, Цефуроксим). Другие группы антибиотиков назначает только врач.
7.Использование мазей Левомеколь и Вишневского.
8.Теплые сидячие ванные (нельзя при абсцессе).
9.Средства народной медицины подходят для лечения на начальных стадиях бартолинита, до формирования абсцесса, а также при хроническом бартолините и кисте для профилактики обострений. В комбинации с традиционными лекарственными препаратами народное лечение повышает эффективность излечения.
Рецепты народной медицины для лечения бартолинита:
1.Ванны с отварами трав: берут по 1 столовой ложке цветков ромашки, календулы, коры дубы заливают литром кипятка и ставят на водяную баню на 10-15 минут. Процедить, принимать сидячие ванные в течение 15-20 минут. 
3.Средство для повышения иммунитета: очищенные и измельченные листья алоэ 200,0 г + 400,0 мл меда + 400,0 мл сухого вина. Перемешать, и выпаривать в течение 1 часа, процедить и остудить. Принимать по 10 мл за 30 минут до приема пищи.
4.Мазь из зверобоя: 1 столовую ложку травы зверобоя + 2 столовые ложки животного жира (бараний, барсучий, гусиный) + 1 чайную ложку пчелиного воска. Перемешать, подогреть до полного растворения на водяной бане. Мазь накладывают на очаг воспаления на ночь.
5.Примочки с отваром трав: крапива + листва ежевики + цветы бузины + тысячелистник в равных пропорциях перемещать, измельчить, взять 40 г и залить 500,0 мл кипятка, настоять в течение 90 минут. Процедить и использовать в виде примочек и орошений. 
7.Компрессы с листьями капусты: берут толстый лист белокочанной капусты, хорошо его промывают и обдают кипятком, затем прикладывают на очаг воспаления на ночь, такой компресс можно сочетать с мазью Вишневского, получают хороший результат. 
В случае отсутствия эффекта от проводимого лечения в течение 4-х дней или ухудшения состояния необходимо прекратить самолечение и обратиться к врачу.
Бартолинит в стадии истинного абсцесса требует госпитализации в стационар для проведения оперативного вмешательства.
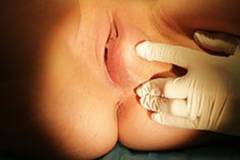
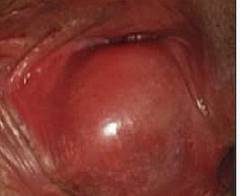
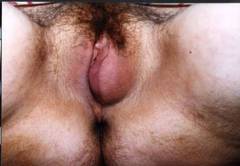
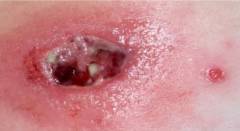
Фото: операция по вскрытию нагноенной кисты бартолиновой железы.
Так выглядит хронический бартолинит со сформировавшейся кистой.
Фото: истинный абсцесс бартолиновой железы.
Фото: хронический бартолинит в фазе обострения.
Фото: так выглядит свищ при самопроизвольном вскрытии абсцесса.
источник

 Амоксиклав;
Амоксиклав;

 В толще нижней трети больших половых губ находятся бартолиновые железы, представляющие собой образования овальной формы диаметром около одного сантиметра. Они вырабатывают густой тягучий секрет, который выводится через общий выводной проток в преддверье влагалища у места прикрепления девственной плевы. Задача больших половых губ — механическая защита уретры и входа во влагалище. Функция секрета бартолиновых желез — постоянное увлажнение слизистой оболочки влагалища и выработка смазки при возбуждении.
В толще нижней трети больших половых губ находятся бартолиновые железы, представляющие собой образования овальной формы диаметром около одного сантиметра. Они вырабатывают густой тягучий секрет, который выводится через общий выводной проток в преддверье влагалища у места прикрепления девственной плевы. Задача больших половых губ — механическая защита уретры и входа во влагалище. Функция секрета бартолиновых желез — постоянное увлажнение слизистой оболочки влагалища и выработка смазки при возбуждении.