На вопросы, возможно ли лечение кисты копчика без операции, можно ли лечить ее медикаментами и какие препараты при этом используются, ответит врач.
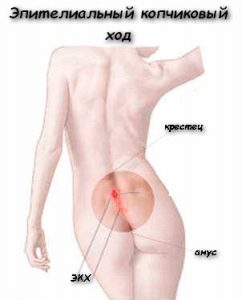
У человека копчиковая киста располагается между ягодицами, примерно на 10 см выше анального отверстия. По форме напоминает трубку, конец которой выходит наружу первичным отверстием. Образование не имеет никакой связи ни с крестцом, ни с копчиком.
Оболочка кисты состоит из слоя эпителиальных клеток, которые полностью сохранили свои свойства. Киста отторгает отмершие клетки, которые выходят через отверстие. Отверстие в силу разных причин может закупориваться. Тело кисты может получить механическое повреждение, в результате чего область, в которой она располагается, может воспалиться.
Воспалительный процесс способен перейти в гнойный абсцесс. Если не начать лечение, нагноившаяся рана прорывается наружу, расплавляя окружающие ткани, в результате чего образуется гнойный свищ.
Вначале на месте будущей кисты формируется пространство, ограниченное эпителием. Оно носит название копчикового хода. Образование свища копчика является серьезным осложнением копчиковой кисты. В некоторых случаях, киста на копчике является врожденным дефектом и закладывается еще у эмбриона из остатков рудиментарного хвоста.
На сегодняшний день это официально принятая теория образования кисты копчика. Существуют и другие причины возникновения кисты, но они менее распространены.
О том, что у него есть копчиковая киста, пациент может долгое время даже не подозревать, так как она ничем себя не проявляет до тех пор, пока не закупорится и не воспалится. В этом случае рекомендуют удаление образования или лечение его медикаментами.
В этом месте температура кожи значительно повышается. Больной испытывает боль. Воспаление начинается по разным причинам. Из-за переохлаждения, из-за ослабления защитных сил организма. Начало воспалению кисты может быть положено воспалением волосяных фолликулов.
По статистике, данное заболевание возникает у женщин намного реже, чем у мужчин. Аномалия по-разному проявляет себя у людей различных национальностей. Представители негроидной расы практически не страдают данным заболеванием.
Обратиться за помощью к врачу необходимо, если:
- В ягодичной области появляется покраснение, припухлость, уплотнение.
- Боли в этой области возникают при положении лежа и сидя.
- Из эпителиального хода появляются выделения.
- Если в области копчика появились новые отверстия.
Все эти симптомы говорят о наличии воспалительного процесса. Постепенно воспаление может принять затяжной характер и перейти в хроническую форму, которая по симптоматике немного отличается от острой. Боли в этом случае носят периодический характер.
Старые отверстия рубцуются, но через некоторое время рядом образуются новые. Опасность этой кисты кроется в том, что она может открываться во внутренние органы, в частности в прямую кишку и половые органы. При определенных условиях киста может переродиться в опухоль.
Часто врачи рекомендуют удалить кисту. Удаление кисты происходит посредством хирургической операции, которую проводят в условиях стационара. В некоторых случаях возможна и консервативная терапия.
Но все улучшения будут носить временный характер. Нет никакой гарантии, что после проведенного курса лечения киста остановится в росте и начнется процесс выздоровления.
Применение всех медикаментозных препаратов направлено в первую очередь на снятие болевого синдрома и уменьшение воспаления. Лечение без операции осуществляется применением следующих лекарств:
- Ибупрофен. Курс лечения данным препаратом и дозировка определяются лечащим врачом. При кисте копчика средство удобно использовать и в виде геля, который тонким слоем наносится на воспаленную область.
- Аспирин. Принимают 5-7 дней. Снимает воспаление.
- Диклофенак. Для снятия симптомов воспаления можно использовать в виде таблеток, мази, уколов, дозы и продолжительность терапии определяются врачом.
- Кетопрофен. В виде геля наносится на пораженный участок 2 раза в сутки. Снимает болевой синдром.
- Пироксикам. 4 раза в сутки в виде геля или при сильной боли внутримышечно в уколах для снятия болевого синдрома.
Еще одна группа препаратов – миорелаксанты. К этой группе относятся:
Обладают одинаковым действием. Расслабляют спазмированную мускулатуру и за счет этого снимают боль.
[flat_ab >
При кисте копчика иногда назначают массаж, конечно, его не проводят при осложненной форме заболевания. Благодаря этой процедуре снижается тонус мышц, уменьшается интенсивность болевого синдрома.
Иглоукалывание помогает снять болевой синдром.
Для снятия воспаления можно назначать:
- сеансы ультразвука;
- электрофорез;
- дарсонваль;
- парафиновые аппликации.
Народная медицина при кисте копчика советует применять в виде компрессов настойку прополиса или полыни, компресс из березового дегтя и сливочного масла или голубой глины. По утверждениям народных целителей, эти средства помогут убрать боль и снять воспаление. Но курс лечения данными средствами необходимо начинать после консультации с лечащим врачом.
источник
Копчик – это 4-5 рудиментарных сросшихся позвонков нижнего отдела позвоночника человека.
Данное образование появляется в процессе эволюции, начиная от нахолапитека, далее у других бесхвостых приматов и человека.
Сам по себе копчик представляет собой не что иное, как рудиментарный хвост, но вот функции, которые он несет вовсе не рудиментарные:
- к передним отделам копчика крепятся связки и мышцы, принимающие участие в работе органов мочеполовой системы, толстого кишечника (его дистальных отделов);
- к копчику крепятся мышечные пучки большой ягодичной мышцы, которые являются разгибателями бедра;
- является точкой опоры: когда человек совершает наклоны назад, часть нагрузки идёт именно на копчик.
Копчик представляет собой пирамиду, которая своей вершиной направлена вниз и вперёд, а основанием – вверх. От основания копчика отходят верхние суставные отростки (копчиковые рога), которые соединяясь с крестцовыми рогами, формируют крестцово-копчиковое соединение. Подвижность отдела более ярко выражена у женщин: так во время родов для увеличения родовых путей копчик может «уходить» назад.
Шишка на копчике – это повод для того, чтобы отправится на приём к врачу, так как это может говорить о различных патологиях, которые происходят в организме человека, причём, в некоторых случаях очень серьёзных.
Шишка достаточно продолжительное время может не давать о себе знать, но это не причина для того, чтобы забыть о ней, так как после такого затишья, она может дать о себе знать очень серьёзными проявлениями.
Причины, по которым на копчике может появиться шишка:
- Гематома. Когда-то перенесенное неудачное падение на «мягкое место», может проявиться шишкой на копчике, которая есть ни чем иным как гематомой. Тут необходимо рассчитывать размеры поражения: если гематома небольших размеров – она пройдёт сама, а если она внушительна, обязателен поход к врачу с последующим вскрытием, так как в таких гематомах часто может происходить нагноение и зачастую выделяется жидкость.
- Фурункул. Он может появиться в результате переохлаждения, сбривания волос в этой части тела, несоблюдения правил личной гигиены. Ни в коем случае выдавливать фурункул нельзя! Тут применяется сухое тепло, ихтиоловая мазь и физиологические процедуры.
- Эпителиальная копчиковая киста – врождённая патология, закладываемая в период эмбрионального развития. В это время в области копчика появляется узкий канал (открытый или закрытый) с эпителиальной тканью. Такая киста часто склонна к нагноениям. В некоторых случаях она вскрывается сама наружу, что облегчает состояние человека, а иногда она вскрывается в прямую кишку, с образованием свища. Если такого процесса не происходит, необходимо оперативное вмешательство, так как нагноения кисты провоцируют болезненные ощущения в области копчика, рост температуры тела до 39 градусов.
- Остеомиелит – костная патология, проявляющаяся как возвышенность в области копчика.
- Пресакральная тератома – врождённая патология, опухоль, с которой половина новорожденных не выживает.
- Спинномозговая грыжа – патология врождённого характера в виде грыжевого мешка, наполненного спинномозговой жидкостью.
Возникновение шишки на копчике у женщин имеет ту же природу, что и у мужчин, причины во многом схожи (спинномозговая грыжа, остеомиелит, киста, фурункул, гематома), с единственным исключением, часто нарост может появляться в процессе беременности из-за высокой нагрузки на поясничный отдел и копчик. В остальном, шишки на копчике у женщин встречаются на порядок реже, чем у мужчин.
У мужчин наиболее часто шишка на копчике возникает в результате различных заболеваний, но в основном – это киста. Закладывается она ещё во время эмбрионального развития и наследственный фактор играет здесь не последнюю роль.
Достаточно продолжительное время киста не дает о себе знать, а поэтому к врачу обращаются только после того, как происходит закупорка выводного протока и начинают появляться ноющая боль и нагноение.
При первых признаках необходимо посетить врача-проктолога, который назначит адекватное лечение.
Нарост на копчике, который появился в результате ушиба может характеризоваться рядом симптомов:
- гематома;
- боль во время дефекации;
- болевые ощущения во время физических нагрузок;
- боль после ушиба;
- проявления могут дать о себе знать через продолжительное время после травмы.
Шишка, возникшая при переломе копчика, даст о себе знать такими симптомами:
- боль во время полового акта;
- жжение в копчике;
- боль при движении тазом.
Киста копчика имеет следующие симптомы:
- образование эпителиальных ходов;
- выделение гноя;
- повышение температуры тела до 39 градусов.
Остеомиелит проявляется следующими признаками:
- болезненность при пальпации поражённого участка;
- боли при ходьбе, приседаниях, сидении, наклонах;
- образование свищевых ходов:
- гнойные выделения из свищевых ходов;
- кожа вокруг свища отёчная.
Симптомы спинномозговой грыжи:
- заболевания половых органов;
- болезненность прямой кишки;
- спазмы мышц ягодичной области;
- почечная патология;
- гнойные выделения в случае сильного воспаления;
- уплотнение в зоне воспаления;
- повышение температуры тела;
- расстройства половые, мочеиспускания, дефекации, нарушение сна.
Фурункул и его симптоматика:
Пресакральная тератома диагностируется ещё во время беременности посредством аппаратной диагностики — УЗИ либо сразу после появления младенца на свет. Опухоль в крестцово-копчиковом отделе может составлять от 1 до 30 сантиметров.
В некоторых случаях опухоль превышает размеры самого ребёнка. Тератома сопровождается сопутствующими симптомами:
- внутриутробная сердечная недостаточность;
- неимунная водянка плода;
- запоры;
- затруднённое мочеиспускание;
- аномалии скелета;
- пороки развития нижних отделов ЖКТ;
- атрезия уретры.
Для того чтобы избежать осложнений, обратиться к врачу необходимо сразу после того, как появились малейшие намеки на проблемы с копчиком. Ранняя диагностика поможет поставить верный диагноз и путем своевременного лечения избежать негативных последствий.
В первую очередь врач назначает рентгенографическое обследование, которое подтвердит или исключит перелом копчика. Если такового не обнаружено, назначается следующее обследование – ультразвуковое.
В самых сложных ситуациях применяется МРТ. Этот метод есть основным, так как позволяет определить состояние костных, мягких тканей, нервных волокон, спинного мозга и сосудов, проходящих через копчик.
Лечение шишки, которая вскочила в области копчика зависит от причины ее возникновения.
Лечение ушиба копчика сразу после получения травмы заключается в наложении холода на повреждённое место. Горячие ванны, физические нагрузки строго противопоказаны.
В свою очередь важно соблюдение постельного режима. Также гематомы можно лечить втиранием мазей: Индовазин, Лиотон, Фастум-гель и т.п.
Фурункул на начальной стадии лечится с применением УФ-лампы, противовоспалительных наружных средств, мази Вишневского или Ихтиоловой (способствуют скорейшему вызреванию и вскрытию гнойника). Если на данной стадии обратиться к врачу, он ускорит процесс, с дальнейшим вскрытием гнойника и обработкой его антисептическими средствами.
Далее лечение будет заключаться исключительно в смене повязок с применением антисептиков (Фурацилин, Хлоргексин) и антибактериальных мазей (Левомеколь, Синтомициновая).
Если гнойник вскрылся сам, место стоит обработать перекисью водорода с последующим наложением повязок с Левомеколевой мазью до полного выздоровления. Если же фурункул запущен до стадии абсцесса или флегмоны, вопрос решается исключительно оперативным путём с наложением повязок.
Лечение кисты народными и медикаментозными средствами практически никогда не приносят должного результата, и любой врач-специалист назначит оперативное вмешательство, после которого человек вовсе забудет о существовании такой проблемы.
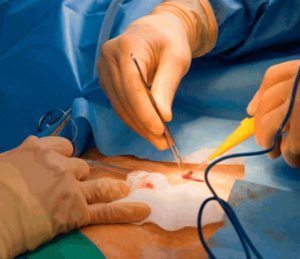
Операция несложная и результат гарантирован. Для удаления кисты врач делает разрез, после чего удаляет скопившийся гной.
Далее следует послеоперационный период, во время которого пациент должен соблюдать рекомендации врача:
- запрещается поднимание тяжелых предметов;
- запрещается сидение и лежание на спине на протяжении трёх недель;
- после снятия швов запрещено посещение бассейна, моря;
- полгода запрещается депиляция оперированного места;
- регулярно следует посещать лечащего врача.
Что касается народных методов лечения, применяются:
- примочки с настойкой календулы (в растворе смачивается салфетка и накладывается на поражённое место), время аппликации 3-4 часа, процедура повторяется 6-7 раз;
- дегтярные компрессы: смешать 1 большую ложку дёгтя и 2 большие ложки сливочного масла, хорошенько перемешать и использовать как компресс перед сном;
- на поражённое место намазать зубную пасту с экстрактами хвойных, выдержать 2-3 минуты и смыть.
Лечение остеомиелита копчика включает в себя применение средств консервативных и оперативных методов:
- рассечение ходов (свищевых);
- назначение иммуностимуляторов;
- резекция копчика;
- терапия антибактериальная;
- секвестрэктомия (надкостница сохраняется);
- физиотерапия.
Определение опухоли происходит благодаря УЗИ и содержимое из нее удаляется путем перинатальной пункции.
Если опухоль не была удалена в утробе, плод извлекают посредством кесарева сечения, после чего сразу удаляют образование, вместе с частью копчика.
В случае наличия злокачественных клеток назначается химиотерапия или лучевая терапия.
Наиболее часто копчиковая грыжа лечится консервативными методами: назначением противовоспалительных препаратов (стероидных и нестероидных). Такие таблетки, инъекции, блокады снимают воспаление организма и улучшают общее состояние.
Второй способ лечения – физиотерапия. В данном случае применяется ультразвук, магнитотерапия, электрофорез.
Лечебная физкультура также играет не последнюю роль, так как благодаря специально подобранным упражнениям вырабатываются эндорфины, укрепляется большинство мышц таза. Не редко применение мануальной терапии в виде тракционного вытяжения. Оперативное вмешательство применяется крайне редко.
Казалось бы, такое незначительно проявление как шишка на копчике не предвещает ничего плохого. На самом деле после травмы могут возникать образования, которые приводят к изменениям всего позвоночного столба.
Шишки, которые сопровождаются нагноениями, ещё более страшны, так как гной, попавший в кровь, может привести к сепсису, а это, в свою очередь, к летальному исходу.
Запущенная доброкачественная киста также может перерасти в злокачественное образование, избавиться от которого будет уже сложнее и опаснее.
Для профилактики образований наростов в области копчика необходимо:
- соблюдать правила личной гигиены;
- избавиться от лишнего веса;
- носить свободную одежду, которая не затрудняет движения;
- вести активный образ жизни.
источник
Киста копчика (пилонидальный синус) наиболее часто выявляется в молодом возрасте в тот момент, когда она начинает доставлять дискомфорт – воспаляться или нагнаиваться. Наличие эпителиального копчикового хода может длительное время никак себя не обнаруживать, и лишь преобразование его в объёмную кисту или свищ заставляет прибегнуть к медицинской помощи.
Киста копчика представляет собой не полностью редуцированные мышцы рудиментарных остатков хвоста в виде узкого хода, открывающегося микроотверстиями на поверхности кожи. Эта эпителиальная трубка не связана с копчиком или крестцом.
Пилонидальный синус более распространён среди мужчин. Собственно в кисту он преобразуется в процессе накопления клеток эпидермиса и внедрении волос. Эти массы могут воспаляться. Гнойная киста в зрелой стадии вскрывается, преобразуясь в кожный свищ.
Киста копчика является врождённой аномалией. Она формируется в процессе закрытия нервной трубки эмбриона вследствие частичного нарушения разделения тканей самой нервной трубки и дермы. На стыке формируются полости, которые могут иметь микроотверстия, выходящие наружу. Закупорка этих ходов препятствуют оттоку отмерших клеток эпидермиса, волос, кожного секрета.Киста переполняется и воспаляется. Пусковым фактором закупорки могут стать травмы, переохлаждение или инфекции, а также возрастные изменения, связанные с общим развитием тканей.
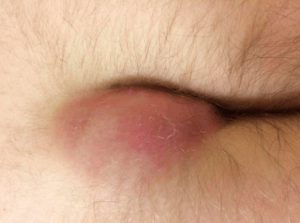
Дискомфорт проявляется лишь тогда, когда капсула кисты увеличивается, воспаляется или преобразуется в гнойный свищ. Ранняя симптоматика может ограничиваться лёгким дискомфортом и болевыми ощущениями. По мере роста кисты в анальной складке можно обнаружить припухлость, покраснение и отёчность. Пульсирующая боль затрудняет нахождение в положении сидя или лёжа на спине.
Острый воспалительный процесс может вызвать общее повышение температуры тела и недомогание. Самопроизвольной вскрытие кисты приводит к формированию вторичного отверстия в коже – свищу. Из-за постоянной необходимости выхода гнойных масс свищ не закрывается и может сопровождаться гнойной экземой.
Чаще всего больные обращаются за медицинской помощью на той стадии, когда киста копчика имеет характерную клиническую картину. Хирург по жалобам пациента и результатам первичного осмотра ставит предварительный диагноз. Для более точной диагностик и исключения других заболеваний (остеомиелита, свища прямой кишки) могут быть назначены дополнительные исследования:
- ректороманоскопия;
- зондирование прямой кишки;
- рентгенография крестца и копчика.
Киста копчика подлежит хирургическому удалению. Консервативные меры (мази, компрессы) не дают стойкого эффекта. Поверхностное удаление гноя не позволяет избавиться от масс, накапливающихся в глубине канала. Незакрытие свища грозит хроническим инфицированием и систематическим микротравмированием.
Только тщательное оперативное удаление капсулы кисты и всех её ответвлений позволяет говорить об эффективном лечении, которое на всю жизнь избавит от существующей врождённой аномалии.
Операция по удалению копчиковой кисты включает следующие этапы:
- вскрытие капсулы кисты;
- очистка подкожного пространства от гнойных масс;
- удаление эпителиального копчикового хода и всего русла каналов.
В ходе операции всегда стараются обеспечить минимальный размер оперативной раны, поскольку успешность лечения во многом зависит от периода после операции, когда принимаются меры для скорейшего заращения кожи в месте доступа к кисте.
Процесс заживления довольно длителен из-за расположения раны в анальной складке, однако хирургическое лечение даёт положительный результат и позволяет быть уверенным, что киста больше не сформируется.
Послеоперационный период делится на несколько этапов и требует от врача и пациента тесного взаимодействия. Только неукоснительное выполнение рекомендаций гарантирует полное выздоровление. Индивидуальные рекомендации пациент получает после операции от оперирующего хирурга. В течение 48 часов врач дважды посещает прооперированного больного и, лишь убедившись, что нет риска осложнений, позволяет уйти домой. Наиболее общие правила после хирургического лечения кисты копчика включают следующие:
- после удаления кисты дважды в день проводится обработка раны со сменой повязки;
- перед перевязкой могут быть рекомендованы тёплые ванны с антисептическим раствором или отваром трав;
- перед наложением новой повязки рана обрабатывается заживляющей мазью (Левомеколь или Постеризан);
- больной после операции еженедельно проходит осмотр у хирурга;
- трёхнедельный срок после операции исключает сидение, понятие тяжестей, физическую активность и спортивные упражнения;
- в течение полугода после операции рекомендована эпиляция в зоне удаления кисты.
источник
Формирование эпителизированного канала в области между ягодицами ведёт к развитию патологии – эпителиального копчикового хода. При этом в подкожной клетчатке образуется киста в районе копчика, в которой рано или поздно начинается воспалительный процесс с образованием гноя.
Вылечить эпителиальный копчиковый ход без операции невозможно. Консервативное лечение применяют только при наличии конкретных показаний.
Рис. 1. Эпителиальный копчиковый ход возникает в области крестца и копчика
Причины назначения медикаментов при эпителиальном копчиковом ходе различные:
- с целью приостановления размножения инфекции и микробов в области воспалительного процесса;
- для обезболивания;
- в случае осложнений;
- при интоксикации организма;
- в качестве местной терапии для уничтожения патогенной микрофлоры.
Рис. 2. Лечение эпителиального копчикового хода без операции невозможно
Такое лечение возможно только в качестве временного способа. Оно не позволяет полностью избавиться от проблемы, но способно уменьшить выраженность боли и воспаления в области локализации эпителиального копчикового хода.
В традиционной медицине в качестве безоперационных методов лечения используют:
- Мази и растворы, содержащие антисептики и антибиотики. Чаще всего назначают Левомеколь, Офломелид, Диоксидин, Бетадин или Хлоргексидин.
- Гели, мази или растворы лекарств, оказывающих стимулирующее действие на регенерацию. В качестве примера можно привести Куриозин и Солкосерил.
- Методы физиотерапии. Лазерная терапия воспалительного очага, УФО и др.
- Озонотерапию. Инъекции и аппликации средств, обогащенных озоном, способствуют гибели микробов и стимулируют заживление ран.
Рис. 3. Безоперационные методы лечения эпителиального копчикового хода помогают снять симптомы воспаления
Народные методы лечения эпителиального копчикового хода известны еще с древних времён. Во время обострения гнойного воспалительного процесса с их помощью можно несколько облегчить состояние больного.
Методы нетрадиционной медицины в лечении эпителиального копчикового хода:
- Мазь из свежевыжатого сока луковицы и мёда. Сок одной средней луковицы смешиваем 1 ч. л. мёда – лекарство готово. Применять этот состав нужно местно: от 3 до 5 раз за сутки. Чтобы получить больше сока, луковицу измельчаем в блендере или натираем на самой мелкой тёрке. В течение 24 часов это народное средство следует хранить в холодильнике. Курс лечения продолжается до полного снятия воспалительного процесса.
- Мазь, в основе которой лежат цветки календулы и свиной жир. Только что собранные лепестки (100 грамм) календулы прокручиваем на мясорубке, смешиваем с предварительно растопленным на водяной бане внутренним свиным жиром. Варить лекарство нужно на медленном огне, а после закипания подержать еще 3 минуты на плите. Далее смесь настаивается при комнатной температуре часов 12-15. По истечении этого времени препарат снова подогреваем и процеживаем через бинт, сложенный в несколько слоёв. Хранится смесь в холоде в стеклянной закрытой посуде. Наносить ее нужно на пораженный участок 4-6 раз в сутки.
- Компрессы из свёклы или подорожника. Компресс готовится как обычно, посредством прикладывания к зоне поражения листьев указанных растений.
Если методы народной медицины не дают должного результата и период ремиссии так и не наступает, следует обратиться к врачу для оперативного вмешательства.
источник
Пилонидальная киста — это капсула пилонидального синуса, находящегося в крестцово-копчиковой области. У кисты копчика есть и другие названия — эпителиальный копчиковый ход, свищ копчика, дермоидная киста. Все эти названия отражают локализацию образования и последующий абсцесс (скопление гноя). Патология развивается обычно вследствие врастания волос в области первичных свищевых втяжений.
Считается, что пилонидальная киста — врожденная аномалия кожи (углубление или отверстие) в области между копчиком и межъягодичной складкой, но мнения по этому поводу расходятся. Мужчины подвержены этому заболеванию чаще, чем женщины. Сильно развитый волосяной покров увеличивает риск заполучить болезнь. Обычно киста копчика диагностируется в возрасте от 15 лет, но воспаление может произойти в любом возрасте. Провоцируют данное заболевание: регулярное переохлаждение, травмы и ушибы в области копчика, ослабление иммунитета и плохая гигиена. Постоянные встряски во время езды, сидячий образ жизни и опрелость в зоне межъягодичной складки тоже могут стать факторами для запуска процесса. Причиной, ведущей к воспалению, является инфицирование, которое происходит через эпителиальный копчиковый ход. Воспалительный процесс в эпителиальном ходе дает о себе знать дискомфортом и болью и ведет к формированию абсцесса. Помимо боли, присутствуют такие симптомы, как покраснение, зуд и припухлость в этой области.
Когда гной заполняет полость кисты и канал эпителиального хода, происходит прорыв и образование гнойного свища. Весь этот процесс может поначалу быть не очень интенсивным по ощущениям. Поэтому многие ограничиваются болеутоляющими и антисептическими средствами. Если же прорыва не происходит и боль усиливается, больной вынужден обратиться за врачебной помощью, в ходе которой гнойная полость вскрывается и очищается. При отсутствии лечения киста копчика переходит в хроническую форму.
Пилонидальная киста бывает вялотекущей, неосложненной и осложненной формы. При осложнении боль усиливается, особенно при сидении, может повыситься температура. Средства самолечения могут привести к самопроизвольному вскрытию гнойной полости и облегчить боль. Вследствие частых рецидивов растет количество свищей и рубцов на их месте, что может значительно затруднить последующее радикальное лечение. Если осложненная киста переходит в хроническую форму, образуется незаживающий свищ, из которого постоянно выделяется гной. Хроническая форма кисты копчика может вовлечь в гнойный процесс близлежащие ткани и истощает организм.
Медикаментозное лечение актуально только при начальной стадии заболевания для предотвращения абсцесса. Но, к сожалению, не все обращаются к врачу при первых же симптомах. Если в кисте начинается накопление гноя, рекомендуется провести удаление пилонидальной кисты в 2 этапа:
- 1. Пилонидальная киста с абсцессом вскрывается и ее полость очищается. Перед операцией применяются противовоспалительные препараты. Далее делаются ежедневные перевязки с мазями, сидячие ванночки, врач регулярно извлекает волоски в отверстиях пилонидальной кисты. При отсутствии рецидивов радикальная операция по иссечению образования не является жизненно необходимой. Если же инфекция плохо поддается лечению и имеются частые рецидивы, то требуется полное и скорейшее удаление пораженного участка.
- 2. Примерно через 1,5 месяца после первой операции (после стихания воспаления) производится полное иссечение кисты со всеми свищевыми ходами, которые предварительно окрашиваются специальным составом. При небольших свищах накладывается шов. При большом дефекте проводится пластика. До и после операции в обязательном порядке назначаются противовоспалительные и антибактериальные препараты, проводится лечение и очищение раны, ожидается вторичное заживление.
После хирургического вмешательства крайне важно тщательное соблюдение гигиены. Альтернативными методами лечения считаются: лазерная хирургия (не приносит хороших результатов) и инъекции фенола (малоизученный метод).
Диагностика пилонидальной кисты не составляет сложностей, но для радикального лечения предпочтительно обследование у узкого специалиста, а именно у проктолога — хирурга проктологического отделения. Это позволит пройти дополнительную диагностику в виде рентгенографии тазовой области и эндоскопическое обследование прямой кишки, чтобы исключить осложнения после операции из-за возможных сопутствующих заболеваний в области заднего прохода.
источник
Вопросы задавать можно только после регистрации. Войдите или зарегистрируйтесь, пожалуйста.
Мне делал операцию проктолог, к хирургу общей практики не обращалась даже
Мне проктолог во время операции рассказывал, что многие как раз к общим хирургам сначала обращаются, а прямая кишка это уже не их профиль — поэтому если вдруг туда свищи идут, обычный хирург непонятно как поступит. Поэтому правильно, что делали у проктолога.
Радикальная операция — только у проктологов!
Dmitry333, вы молодец что делали амбулаторно. Я вот испугалась, что домой потом не дойду, но сейчас понимаю что вполне бы дошла. А тут валяться 10 дней надо, раньше не отпустят. На перевязках говорят что все нормально, назначили антибиотики 2 раза в день. И в душ разрешили ходить, но тут такой душ что хочется плакать(((((( получается я тут лежу из за одной перевязки и двух уколов.
Я тоже боялся, что будут проблемы после операции. Тут, как я полагаю, вопрос в объеме вмешательств. Сегодня второй день после операции — боли нет, принял душ утром, промыл рану пока водой и заложил туда левомеколь. В целом — главное резких движений не делать, иногда чуть подкравливает — лимфа и сукровица. А так можно нормально жить — садиться, ходить, шнурки завязывать — главное аккуратно.
А у Вас какой разрез? У меня его даже не видно — он за ягодицами спрятан. Где-то 2,5*2см и конечно довольно глубокий.
Я свой разрез не видела и пока боюсь смотреть! Врач сказала рубец большой, где то 10см частично зашит, частично открыт. Сегодня тоже разрешили промыть под душем. Получается у нас с вами, Dmitry333 операция в один день была!! Не щиплет когда душем промываешь?
Боялся жутко, но потом — сначала вода в рану попала, потом чуток геля — может совсем чуть-чуть щипало, в общем не думай об этом) Мне мой врач сказала, что надо вымывать постепенно из раны обугленную поверхность после электроножа. Рана вся внутри чернющая)
Кстати 10 см большой разрез — правильно, что домой не пускают. Я бы не пустил)Дома много провоцирующих факторов. Выздоравливай, самое страшное уже позади)
Сегодня был на перевязке — туда прям до краев перекиси налили))) сказали мыть под душем 2 раза в день — теперь струей прям в рану, потом перекись и левомеколь. Ну терпимо) уже попробовал))) Кстати важный момент для всех — врач сказала пластырь сверху лучше не клеить, создается парниковый эффект и заживать будет очень долго. Просто положить сверху бинт в несколько слоев.
P.s. 3-й день после операции — 10 км по улице прошел, вроде норм, а в машине ездить не очень удобно)))немного боком сидеть приходится)
Во вторник была операция, к субботе начала двигаться меньше потому что швы начали тереть и тянуть. Сегодня на перевязке спрошу у врача должно ли так быть. Странно, но в первые дни ходить и стоять было легче. Наверное возвращается чувствительность. Вчера выходила гулять, в магазин. Не очень комфортно(((( Домой рановато. Быстрей бы их сняли уже!
На перевязке сказали что есть гной, сняли один шов и промыли хлоргексидином. Заложили мазь вишневского. Сказали ничего страшного, также мыть в душе, прям направляя туда струю и закладывать левомеколем. Сразу попе стало легче))) а вот морально тяжелее((((
На перевязке сказали что есть гной, сняли один шов и промыли хлоргексидином. Заложили мазь вишневского. Сказали ничего страшного, также мыть в душе, прям направляя туда струю и закладывать левомеколем. Сразу попе стало легче))) а вот морально тяжелее((((
Струей душа в рану немного неприятно стало направлять — обугленная поверхность отваливается и оголяется свежее мясо) Потом перекись иногда щипет. Но говорят — так и надо) Пока вся чернота не отвалится — заживление не пойдет. Сегодня еще 5 км прошел — чего-то ноги болеть начали — такое чувство, что ягодицы между собой связь потеряли)))
Сегодня еще 5 км прошел — чего-то ноги болеть начали — такое чувство, что ягодицы между собой связь потеряли)))

Сегодня 5 день после оперции — кожа вокруг раны немного покраснела, рана немного чешется и стала немного болеть. У кого так было? Вчера и позавчера ничего не болело.
Врач посоветовала сменить левомеколь на банеоцин — сказала, что левомеколь перестает работать, развилось привыкание.
Dmitry333, лучше бы показаться врачу
Уже общался с врачом — сказала, что вопрос времени, когда на левомеколь разовьется привыкание — вот оно и есть, поменяла его на другую мазь с антибиотиком. Криминала в общем нет — почитал, у многих левомеколь быстро перестает работать.
Чую — процесс будет долгим и нудным)прорвемся)))
Как у Вас дела?
Из 10 уколов цефтриаксона (антибиотик) осталось всего 3. Перевязки 3 раза в день, с левомеколем. Снять швы должны в четверг. Осталось чуть чуть потерпеть)) ну а так не ощущаю себя больным человеком, стараюсь больше ходить, стоять. Очень интересно когда смогу на работу выйти, врач обещала максимум 10-14 дней. Но мне кажется недели 3 минимум будет в итоге.
Они все обещают быстро. Мне говорили, что машину водить буду сразу, сидеть без проблем. Сидеть худо-бедно еще могу, но машину водить — пока неа)))В первый день с анастезией еще сел, а потом пробовал — ну если совсем мягко сказать — не очень комфортно)А так — пассажиром с упором в подлокотник и дверь)
Ну зато сама операция позади)
На 6 день операции сняли почти все швы, сказали что пусть лучше заживает вторичным натяжением. Я очень рада, потому что швы начали тянуть и чесаться. Врачи сказали что очень нежная кожа и зашивать не надо было. Домой пока не говорят когда отпустят. А, сказали можно присаживаться уже. Но не буду, так как еще больно.
Обратная сторона медали снятия швов: перед душем при снятии старой повязки закапала кровь на пол. Как же я испугалась 
Обратная сторона медали снятия швов: перед душем при снятии старой повязки закапала кровь на пол. Как же я испугалась 
У меня,к слову, тоже постоянно из раны какая-то жидкость подтекает — сукровица наверное. Врач сказала — пока не заживет полностью, будет немного мокнуть.
У Вас думаю, через день-два тоже только сукровица будет идти.
Интересно — довольно многим снчала зашивают а потом распускают. почему бы сразу не делать так?
Так ведь у многих после сшивания рана практически заживает, снимают швы — и почти все срослось. А у некотрых наоборот, снимают швы — и рана разваливается. Все очень индивидуально. P.s. Сегодня в каше попался таракашка 
Так ведь у многих после сшивания рана практически заживает, снимают швы — и почти все срослось. А у некотрых наоборот, снимают швы — и рана разваливается. Все очень индивидуально. P.s. Сегодня в каше попался таракашка 
Зашивают сейчас методом Clean-Lift или подшивают ко дну в основном. Первый метод редкий и дорогой — но там шьют наглухо. Чаще второй или вообще не зашивают.
Итак, могу уже подолгу сидеть, описываю весь процесс с момента операции до почти полного заживления. Делю на этапы для удобства.
1. Этап выявления своего недуга. Его мы опустим, в принципе у всех это было одинаково. Мы созрели для радикального иссечения, проктолог выписывает нам направление на госпитализацию, узнаем куда и во сколько прибыть, морально готовимся.
2. Этап между госпитализацией и операцией.
Что с собой брать? Помимо стандартных вещей для пребывания в больнице, рекомендую заранее взять одноразовый станок для бритья и немного наличности, чтобы на месте купить питьевую воду для разбавления слабительного. Также советую гигиенических салфеток набрать, так как помыться с наложенными швами будет нереально.
Отдельно отмечу: берите с собой ноутбук/электронную книгу/планшет. Это здорово сократит ваше скучное времяпрепровождение. У нас в соседней палате парень в танки рубился целый день, а я эл.книгу взял и почитывал то фантастику, то этот форум со смартфона.
Спазу после вписки мне дали 3 упаковки Фортранса и поставили задачу разбавить их на три литра воды, после чего выпить за 2 часа. Есть ничего нельзя. Пить после 10 вечера нельзя.
Потом осмотр у оперирующего врача, он быстро осматривает, рассказывает что операция будет «подшивание краев раны ко дну», подписываем бумажки, потом консультация у анестезиолога, он говорит что будет спинно-мозговая анестезия и все. Если что-то интересно обязательно спрашивайте.
Весь день до операции занимаемся бездельем и побегами в туалет..Вечером пришла медсестра и по одному завела нас в клизменную, где выбрила то самое место, которое будут оперировать.
3. Этап операции. Заходит медсестра, вызывает нас, просят взять какой-нибудь пакет для вещей, идем с ней и каталкой к операционной, в моей больнице она вообще на другом этаже была.
Нам дают забавную шапку на голову, раздеваемся полностью оставляя только футболку, все складываем в пакетик.
Садимся на операционный лежак, или как он там называется, спиной к анестезиологу. Он просит избегать резких движений, натирает место на позвоночнике, делает укол. Далее ложимся на живот.
По телу разбегается тепло, мы в сознании, чувствуем, что потихоньку теряем чувствительность ниже пупка. Медсестра ставит катетер в вену и капельницу.
Обычно обстановка в операционной расслабляющая, играет радио. Даже и не почувствовал, что мой хирург начал меня резать..пока резал обсуждал с медсестрой какие стеклопакеты поставить, из пластика или дерева. и парковку у Ашана. Очень занимательно.
Анестезиолог спросил у меня как дела, я сказал все норм, он ушел.
Итак лежим терпеливо ждем, когда наш врач виртуозно все завершит, после последнего шва он уходит, а мы с медсестрами(двое их было) пытаемся мое тело перекинуть на каталку..
Далее нас везут обратно в палату, снова перебираемся на свою кровать и лежим на животе.
Спать после анестезии вообще не хочется. Ничего не чувствуется ниже пупка.
!про катетер! Я его сразу возненавидел. Эта штука в вене очень мешала переворачиваться и лежать на боку, а спина после лежания на животе очень дико начинает болеть. бррр. Мучался, пока его не сняли утром. Прооперировали меня к 13.00, к 19.00 мог шевелить пальцами на ногах. Вставать нельзя до следующего утра. Никакого обезболивающего не понадобилось.
4. Этап после операции и до выписки.
Ну и собственно начинается долгий процесс реабилитации. Сползать с кровати надо аккуратно, я делал так: прямые ноги сводил вместе, передвигался к краю кровати, приподнимался на руках и спускал обе ноги на пол.
Утром после операции перевязка у врача и завтраааак. Ходить рекомендуется только по крайней нужде и поесть. Еда была нормальная, но пресная, диетическая. Может поэтому многие и хаят больничные столовые. Скудно покушав, дальше просто валяемся в палате и чередуем чтение со сном. Обед я пропустил, зато хорошо поужинал.
С каждым днем чувствуем себя все лучше, я на второй день вовсю принесенные шоколадки и сникерсы точил, хотя много вроде как вредно — крепит сильно и в туалет будет трудно сходить. Но я не перебарщивал.
Стул был на 3-й день, взял пачку влажных салфеток, стоя совершил подвиг, салфетками почистился и все. Дальше через день как то приноровился.
Перевязки делают каждое утро.
Таким образом мы проводим все две недели в больнице и вот выписка.
5. Этап выписки и последующей реабилитации.
Вот нас и выписывают! Врач мне распечатал рекомендации, дал больничный и наказал явиться в понедельник в поликлинику по месту жительства к хирургу для дальнейшего ведения раны. А выписали в пятницу.
Собрал шмотки и с родными на общественном транспорте поехал домой. Это был ад. Задница чувствовала каждый камешек и ямку по которым ехал автобус..брр.
Но дома было классно, супец куриный с приправами, макароны с майонезом. Жизнь заиграла яркими красками!
В понедельник пришел в поликлинику и пошел не к хирургу, а к проктологу который меня направлял. Показал документы и попросил у него вести рану. Вобщем к нему прибился, он сказал когда ходить перевязываться. Швы мне сняли через неделю после выписки, довольно неприятно, но не больно.
Можете посчитать, операцию мне 23-го августа сделали..сижу нормально, но много не могу. Раньше любил развалиться, а щас так не сделать — нагрузка на копчик сразу. Сижу ровно и быстро затекают ноги)) Каждый день марганцовкой промываю рану, кладу кусочек сухого бинта. У врача раз в неделю показываюсь..Пока без работы, так что целыми днями либо лежу смотрю телек, либо за компом сижу. Последнюю неделю уже и за рулем с небольшим дискомфортом получается ездить.
Так что не надейтесь особо, что через 2-3 недели вы бегать будете. задница это место, где все нервы тела наверно сходятся..долго заживает и восстанавливается. Даже если визуально зажило, все равно неприятные ощущения когда встаешь например или садишься..Будто напрягается там что-то внутри. Или чувство, что эта новая кожа с мясцом не родная. Бррр)))
Спрашивайте, что интересно. Мог упустить какую-то деталь за два то месяца
Итак, могу уже подолгу сидеть, описываю весь процесс с момента операции до почти полного заживления. Делю на этапы для удобства.
1. Этап выявления своего недуга. Его мы опустим, в принципе у всех это было одинаково. ИМ созрели для радикального иссечения, проктолог выписывает нам направление на госпитализацию, узнаем куда и во сколько прибыть, морально готовимся.
2. Этап между госпитализацией и операцией.
Что с собой брать? Помимо стандартных вещей для пребывания в больнице, рекомендую заранее взять одноразовый станок для бритья и немного наличности, чтобы на месте купить питьевую воду для разбавления слабительного. Также советую гигиенических салфеток набрать, так как помыться с наложенными швами будет нереально.
Отдельно отмечу: берите с собой ноутбук/электронную книгу/планшет. Это здорово сократит ваше скучное времяпрепровождение. У нас в соседней палате парень в танки рубился целый день, а я эл.книгу взял и почитывал то фантастику, то этот форум со смартфона.
Спазу после вписки мне дали 3 упаковки Фортранса и поставили задачу разбавить их на три литра воды, после чего выпить за 2 часа. Есть ничего нельзя. Пить после 10 вечера нельзя.
Потом осмотр у оперирующего врача, он быстро осматривает, рассказывает что операция будет «подшивание краев раны ко дну», подписываем бумажки, потом консультация у анестезиолога, он говорит что будет спинно-мозговая анестезия и все. Если что-то интересно обязательно спрашивайте.
Весь день до операции занимаемся бездельем и побегами в туалет..Вечером пришла медсестра и по одному завела нас в клизменную, где выбрила то самое место, которое будут оперировать.
3. Этап операции. Заходит медсестра, вызывает нас, просят взять какой-нибудь пакет для вещей, идем с ней и каталкой к операционной, в моей больнице она вообще на другом этаже была.
Нам дают забавную шапку на голову, раздеваемся полностью оставляя только футболку, все складываем в пакетик.
Садимся на операционный лежак, или как он там называется, спиной к анестезиологу. Он просит избегать резких движений, натирает место на позвоночнике, делает укол. Далее ложимся на живот.
По телу разбегается тепло, мы в сознании, чувствуем, что потихоньку теряем чувствительность ниже пупка. Медсестра ставит катетер в вену и капельницу.
Обычно обстановка в операционной расслабляющая, играет радио. Даже и не почувствовал, что мой хирург начал меня резать..пока резал обсуждал с медсестрой какие стеклопакеты поставить, из пластика или дерева. и парковку у Ашана. Очень занимательно.
Анестезиолог спросил у меня как дела, я сказал все норм, он ушел.
Итак лежим терпеливо ждем, когда наш врач виртуозно все завершит, после последнего шва он уходит, а мы с медсестрами(двое их было) пытаемся мое тело перекинуть на каталку..
Далее нас везут обратно в палату, снова перебираемся на свою кровать и лежим на животе.
Спать после анестезии вообще не хочется. Ничего не чувствуется ниже пупка.
!про катетер! Я его сразу возненавидел. Эта штука в вене очень мешала переворачиваться и лежать на боку, а спина после лежания на животе очень дико начинает болеть. бррр. Мучался, пока его не сняли утром. Прооперировали меня к 13.00, к 19.00 мог шевелить пальцами на ногах. Вставать нельзя до следующего утра. Никакого обезболивающего не понадобилось.
4. Этап после операции и до выписки.
Ну и собственно начинается долгий процесс реабилитации. Сползать с кровати надо аккуратно, я делал так: прямые ноги сводил вместе, передвигался к краю кровати, приподнимался на руках и спускал обе ноги на пол.
Утром после операции перевязка у врача и завтраааак. Ходить рекомендуется только по крайней нужде и поесть. Еда была нормальная, но пресная, диетическая. Может поэтому многие и хаят больничные столовые. Скудно покушав, дальше просто валяемся в палате и чередуем чтение со сном. Обед я пропустил, зато хорошо поужинал.
С каждым днем чувствуем себя все лучше, я на второй день вовсю принесенные шоколадки и сникерсы точил, хотя много вроде как вредно — крепит сильно и в туалет будет трудно сходить. Но я не перебарщивал.
Стул был на 3-й день, взял пачку влажных салфеток, стоя совершил подвиг, салфетками почистился и все. Дальше через день как то приноровился.
Перевязки делают каждое утро.
Таким образом мы проводим все две недели в больнице и вот выписка.
5. Этап выписки и последующей реабилитации.
Вот нас и выписывают! Врач мне распечатал рекомендации, дал больничный и наказал явиться в понедельник в поликлинику по месту жительства к хирургу для дальнейшего ведения раны. А выписали в пятницу.
Собрал шмотки и с родными на общественном транспорте поехал домой. Это был ад. Задница чувствовала каждый камешек и ямку по которым ехал автобус..брр.
Но дома было классно, супец куриный с приправами, макароны с майонезом. Жизнь заиграла яркими красками!
В понедельник пришел в поликлинику и пошел не к хирургу, а к проктологу который меня направлял. Показал документы и попросил у него вести рану. Вобщем к нему прибился, он сказал когда ходить перевязываться. Швы мне сняли через неделю после выписки, довольно неприятно, но не больно.
Можете посчитать, операцию мне 23-го августа сделали..сижу нормально, но много не могу. Раньше любил развалиться, а щас так не сделать — нагрузка на копчик сразу. Сижу ровно и быстро затекают ноги)) Каждый день марганцовкой промываю рану, кладу кусочек сухого бинта. У врача раз в неделю показываюсь..Пока без работы, так что целыми днями либо лежу смотрю телек, либо за компом сижу. Последнюю неделю уже и за рулем с небольшим дискомфортом получается ездить.
Так что не надейтесь особо, что через 2-3 недели вы бегать будете. задница это место, где все нервы тела наверно сходятся..долго заживает и восстанавливается. Даже если визуально зажило, все равно неприятные ощущения когда встаешь например или садишься..Будто напрягается там что-то внутри. Или чувство, что эта новая кожа с мясцом не родная. Бррр)))
Спрашивайте, что интересно. Мог упустить какую-то деталь за два то месяца
А у Вас какой разрез был? С августа еще не зажило.
источник
Киста копчика (пилонидальный синус) наиболее часто выявляется в молодом возрасте в тот момент, когда она начинает доставлять дискомфорт – воспаляться или нагнаиваться. Наличие эпителиального копчикового хода может длительное время никак себя не обнаруживать, и лишь преобразование его в объёмную кисту или свищ заставляет прибегнуть к медицинской помощи.
Киста копчика представляет собой не полностью редуцированные мышцы рудиментарных остатков хвоста в виде узкого хода, открывающегося микроотверстиями на поверхности кожи. Эта эпителиальная трубка не связана с копчиком или крестцом.
Пилонидальный синус более распространён среди мужчин. Собственно в кисту он преобразуется в процессе накопления клеток эпидермиса и внедрении волос. Эти массы могут воспаляться. Гнойная киста в зрелой стадии вскрывается, преобразуясь в кожный свищ.
Киста копчика является врождённой аномалией. Она формируется в процессе закрытия нервной трубки эмбриона вследствие частичного нарушения разделения тканей самой нервной трубки и дермы. На стыке формируются полости, которые могут иметь микроотверстия, выходящие наружу. Закупорка этих ходов препятствуют оттоку отмерших клеток эпидермиса, волос, кожного секрета.Киста переполняется и воспаляется. Пусковым фактором закупорки могут стать травмы, переохлаждение или инфекции, а также возрастные изменения, связанные с общим развитием тканей.
Дискомфорт проявляется лишь тогда, когда капсула кисты увеличивается, воспаляется или преобразуется в гнойный свищ. Ранняя симптоматика может ограничиваться лёгким дискомфортом и болевыми ощущениями. По мере роста кисты в анальной складке можно обнаружить припухлость, покраснение и отёчность. Пульсирующая боль затрудняет нахождение в положении сидя или лёжа на спине.
Острый воспалительный процесс может вызвать общее повышение температуры тела и недомогание. Самопроизвольной вскрытие кисты приводит к формированию вторичного отверстия в коже – свищу. Из-за постоянной необходимости выхода гнойных масс свищ не закрывается и может сопровождаться гнойной экземой.
Чаще всего больные обращаются за медицинской помощью на той стадии, когда киста копчика имеет характерную клиническую картину. Хирург по жалобам пациента и результатам первичного осмотра ставит предварительный диагноз. Для более точной диагностик и исключения других заболеваний (остеомиелита, свища прямой кишки) могут быть назначены дополнительные исследования:
- ректороманоскопия;
- зондирование прямой кишки;
- рентгенография крестца и копчика.
Киста копчика подлежит хирургическому удалению. Консервативные меры (мази, компрессы) не дают стойкого эффекта. Поверхностное удаление гноя не позволяет избавиться от масс, накапливающихся в глубине канала. Незакрытие свища грозит хроническим инфицированием и систематическим микротравмированием.
Только тщательное оперативное удаление капсулы кисты и всех её ответвлений позволяет говорить об эффективном лечении, которое на всю жизнь избавит от существующей врождённой аномалии.
Операция по удалению копчиковой кисты включает следующие этапы:
- вскрытие капсулы кисты;
- очистка подкожного пространства от гнойных масс;
- удаление эпителиального копчикового хода и всего русла каналов.
В ходе операции всегда стараются обеспечить минимальный размер оперативной раны, поскольку успешность лечения во многом зависит от периода после операции, когда принимаются меры для скорейшего заращения кожи в месте доступа к кисте.
Процесс заживления довольно длителен из-за расположения раны в анальной складке, однако хирургическое лечение даёт положительный результат и позволяет быть уверенным, что киста больше не сформируется.
Послеоперационный период делится на несколько этапов и требует от врача и пациента тесного взаимодействия. Только неукоснительное выполнение рекомендаций гарантирует полное выздоровление. Индивидуальные рекомендации пациент получает после операции от оперирующего хирурга. В течение 48 часов врач дважды посещает прооперированного больного и, лишь убедившись, что нет риска осложнений, позволяет уйти домой. Наиболее общие правила после хирургического лечения кисты копчика включают следующие:
- после удаления кисты дважды в день проводится обработка раны со сменой повязки;
- перед перевязкой могут быть рекомендованы тёплые ванны с антисептическим раствором или отваром трав;
- перед наложением новой повязки рана обрабатывается заживляющей мазью (Левомеколь или Постеризан);
- больной после операции еженедельно проходит осмотр у хирурга;
- трёхнедельный срок после операции исключает сидение, понятие тяжестей, физическую активность и спортивные упражнения;
- в течение полугода после операции рекомендована эпиляция в зоне удаления кисты.
источник
При постановке диагноза копчиковая киста лечение без операции возможно, но оно не поможет навсегда избавиться от болезни. Сегодня лишь хирургическое вмешательство может навсегда излечить от кисты.
Киста копчика на различных стадиях развития и в зависимости от расположения носит разные названия. Представляет собой узкое отверстие в форме трубки, находящееся в области ягодичной линии, примерно на 10 см выше анального отверстия, конец которой выходит наружу, представляя собой первичное отверстие. Это пространство, не связанное ни с копчиком, ни с крестцом, состоит из эпителиальных клеток, поэтому обладает всеми характеристиками и свойствами кожи, может потеть, отторгать частицы эпителия, которые выходят через первичное отверстие. Вследствие закупорки или механических повреждений область может воспалиться, гнойный абсцесс может прорваться наружу, образовав новое отверстие — гнойный свищ.
Когда пространство формируется в подкожных слоях эпителия, оно носит название эпителиальный копчиковый ход; если вблизи поверхности кожи — дермоидный синус; при внедрении под кожу волосяного покрова (что является аномалией) — пилонидальная киста; стадия воспаления кисты с прорывом гноя называется свищ копчика.

- Прорастание волос в подкожный слой.
- Нейрогенная теория (теория копчикового мозгового остатка) гласит, что ход образовался из концевых отделов спинного мозга, которые подверглись обратному развитию.
- Теория эктодермальной инвагинации причиной называет внедрение эктодермы, формирующейся в период эмбрионального развития.
Копчиковая киста может длительное время не беспокоить, пока не возникнет воспаление в результате закупорки или травм, что вызовет покраснение и боль в области копчика, иногда повышение температуры.
Также воспаление может быть вызвано переохлаждением, наличием в организме инфекций, ослаблением иммунной системы, сидячим образом жизни, несоблюдением правил личной гигиены, поражением волосяных фолликулов.
Воспаление кисты чаще наблюдается у мужчин, но аномалия встречается и у женщин. Проявляет себя по большей части у лиц не старше 30 лет. Эпителиальный копчиковый ход часто встречается у арабов, кавказцев, очень редко у представителей негроидной расы.
Симптомы, свидетельствующие о воспалительной стадии развития кисты:
- Покраснение (гиперемия, то есть эпителиальный ход переполняется кровью сосудов кровеносной системы), припухлость, уплотнения в зоне ягодичной линии.
- Боль, усиливающаяся в положении лежа и сидя.
- Выделения бесцветной жидкости или гноя из первичного отверстия.
- Повышенная температура.
- Появление новых отверстий.
При наличии гнойного процесса можно говорить об осложненном течении копчикового хода, если гной отсутствует — ход неосложненный.
Осложненное течение может быть как острого, так и хронического характера. Острое состояние характеризуется воспалительным процессом со всеми сопутствующими ему симптомами.
Хроническое состояние характеризуется редкими выделениями из первичного отверстия, периодическими болями в районе копчика, в случае возникновения вторичных отверстий старые подвергаются рубцеванию. Хроническое проявление кисты чередуется с периодами ремиссии, то есть отсутствием всяческих симптомов.

Врач ставит диагноз в процессе осмотра и сбора подробного анамнеза.
В процессе осмотра могут использоваться следующие методы:
- Ректороманоскопия — введение аппарата (ректороманоскопа) в задний проход для исследования внутренней поверхности прямой и дистального отдела сигмовидной кишки.
- Зондирование копчикового хода — введение специального зонда в отверстия эпителиального хода.
- Рентгенография копчика и крестца.
Игнорирование заболевания и отсутствие правильного лечения на протяжении длительного времени может привести к серьезным негативным последствиям для организма, таким как:
- появление множественных свищей;
- поражение кожных покровов экземой;
- рецидивы гнойного абсцесса, которые могут привести к абсцессу всей крестцово-копчиковой области;
- копчиковая киста может образовать вторичные входы не на поверхность кожи, а во внутренние органы (прямую кишку, половые органы);
- в редких случаях длительный воспалительный процесс может повлиять на развитие плоскоклеточного рака.
Лечение кисты консервативными методами способно лишь на время избавить пациента от симптомов. Терапевтические методы включают в себя прием антибиотиков и противовоспалительных медикаментов, а также использование средств нетрадиционной медицины для снятия боли и воспаления, заживления поверхностных ран.
- Примочки с настойкой календулы. Прикладывать чистую салфетку, смоченную в настойке, к области воспаления на 3 — 4 часа. Повторять процедуру 6 — 7 раз.
- Настойка прополиса на спирте (1 часть прополиса на 6 спирта). Прикладывать чистую салфетку, смоченную в настойке, к области воспаления на 2 — 3 часа. Повторять процедуру в течение 7 дней.
- Отвар зверобоя для лечения гнойного воспаления. 3 ст. л. на 2 стакана воды, варить 15 минут. Воду слить, зверобой разложить на полиэтилене и сидеть на нем. Процедуру проводить 2 — 3 дня.
- Дегтевые компрессы. 1 ст. л. дегтя на 2 ст. л. сливочного масла. Прикладывать компресс на ночь.
- Смазывать место воспаления зубной пастой с экстрактом хвои. Нанести на 2 — 3 минуты, затем смыть.
Данные средства можно использовать для купирования острого воспалительного процесса, предварительно проконсультировавшись с врачом. При наступлении ремиссии следует как можно скорее провести оперативное удаление кисты.
Откладывание хирургического лечения грозит серьезными осложнениями.
Единственный на сегодняшний день метод 100%-го избавления от данного заболевания — проведение операции по удалению кисты копчика, и чем раньше ее провести, тем меньше осложнений может возникнуть в процессе операции и тем более благоприятный прогноз ожидает пациента. Удаление кисты проводится хирургом-проктологом в период ремиссии. Операция считается несложной, длится 20 — 60 минут под местным или общим наркозом. В случае острого воспалительного процесса вскрывается гнойный абсцесс, дренируется, а после того как воспаление пройдет, проводится удаление кисты.
Чтобы не допустить рецидивов заболевания, необходимо соблюдать рекомендации врачей. После проведения операции пациенту запрещается сидеть (3 недели), поднимать тяжести, физически утруждаться (1 месяц). Нельзя проводить послеоперационные гигиенические процедуры, эпиляцию в области проведения операции. Необходимо регулярно проходить врачебный осмотр (2 раза в месяц в течение полугода). И наконец, после полного заживления нужно будет вести активный образ жизни, не допускать набора лишнего веса, соблюдать правила гигиены.
источник