Для лечения грибка ногтей наши читатели успешно используют Tinedol. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Если вы все еще мечтаете о педикюре или маникюре, но грибок или вросший ноготь не дают осуществить идею, используйте левомеколь, который благодаря двум активным препаратам: антибиотику левомицетину и стимулятору регенерации ткани, поможет вам надолго забыть о зуде и неприятных ощущениях. Ниже представлена инструкция использования мази левомеколь для ногтей и ее показания.
Мазь левомеколь имеет в своем составе два активных компонента, а потому может заменить несколько средств. Так, действие антибиотика направлено на лечение грибковых и инфекционных заболеваний. А метилурацил воздействует на регенерацию тканей и тем самым помогает ее скорейшему заживлению. Основа полиэтиленоксид 1500 и полиэтиленоксид 400 поможет компонентам лучше проникнуть в зараженное место.
Особое действие средство левомеколь имеет на грибок или вросший ноготь. После применения препарата, вы сможете забыть о проблемах инфекций на ногтях, о возможности их гноения, или долгого заживления раны. Кроме того, мазь поможет быстро вылечить место поражения и снять воспаление.
Грибок ногтей – то, что может поразить каждого из нас. Одним из самых популярных средств против грибка на сегодня является левомеколь. Если у вас наблюдается уже запущенная форма заболевания, которая сопровождается воспалением и нагноением ногтей, левомеколь также поможет вам вытянуть гной и затянуть рану после этого. Попробовав его один раз, вы не вернетесь к другим лекарства, ведь для удаления грибка они вам больше не понадобятся.
Для того чтобы навсегда удалить проблему у себя и ребенка, вам стоит использовать левомеколь мазь каждый день. Для удаления болезни, намажьте марлю средством и приложит к пораженному месту. Лучше всего процедуру проводить вечером, чтобы марля не спала, можете накрыть ее лейкопластырем.
Вросший ноготь может появиться из-за неправильной обуви или же по причине запущенной болезни грибка. Инфекция делает ноготь тверже, а значит для их удаления потребуется больше усилий. При некачественном выполнении педикюра, вросший ноготь перерастает в воспаление валика и тревожит своих хозяев не только ужасным внешним видом, но и болью. Для того чтобы вылечить данный недуг, аптеки предлагают множество препаратов, один из них – мазь левомеколь, которая помогает эффективно справиться с таким неприятным заболеванием, как вросший ноготь.
Когда возникло воспаление, организму необходимо действие антибиотиков, но применять их внутрь не всегда разумно и действенно. Именно в этом случае на помощь приходят средства, которые в своем составе имеют антибиотики.
Для того чтобы вылечить вросший ноготь в домашних условиях, используйте мазь левомеколь. Так действие антибиотика поможет вам убрать воспаление и очистить рану от гноя. Для лучшего действия мази ее стоит нанести на бинт и приложить ее к воспаленному участку у валика. Если же гнойная полость находится у вас под кожей, можно ввести средство в рану с помощью шприца. Но, помните, что это может быть опасно.
Потому, перед любыми воздействиями на ноготь, посоветуйтесь с врачом.
Каждый день мазь необходимо наносить на ноготь, желательно на ночь. Врачи затрудняются в ответе на вопрос: «Сколько нужно лечить ногти левомеколем?», а потому использовать средство нужно до полного улучшения состояния ногтя или же до того момента, пока не спадет воспаление.
Левомеколь может не подходить по различным причинам: высокая цена, отсутствие в аптеке или проявление побочных эффектов и т.д. Кроме того, врачи отмечают, что левомеколь хорошо борется с ранами, которые расположены на поверхности кожи, снимает воспаление и опухлость. Если же гной находится внутри, действие мази левомеколь значительно ухудшается. В этом случае, можете использовать аналоги, которые имеют те же свойства и похожий состав:
Несмотря на все полезные свойства, мазь имеет противопоказания к применению. Согласно мнению врачей, их два: гиперчувствительность к отдельным компонентам мази или же аллергия на левомеколь. Так, чаще всего резкую реакцию может вызывать такой компонент, как полиэтиленоксид.
Именно поэтому так важно, чтобы именно доктор давал показания к применению тех или иных препаратов. При посещении врача сообщите ему о наличии у вас аллергии, применении другого препарата, беременности или же кормлении грудью ребенка.
У средства нет ограничений по возрасту, а потому его можно использовать для ребенка или возможно применение беременной. Но на этот счет нет единого мнения, многие считают, что применение мази левомеколь для ребенка или беременной будет безопасным только в том случае, если малышу исполнится год, а у матери нет проблем со здоровьем. В противном случае препарат может вызвать ряд побочных эффектов, что пагубно повлияет на организм малыша.
Кроме того, мазь имеет свои побочные действия после применения. Чаще всего у пациентов наблюдается зуд, покраснение участка кожи, на котором находилась мазь. Иногда это может приводить к аллергической реакции в виде сыпи или отека. После проявления таких симптомов, вам стоит немедленно обратиться к врачу, чтоб он выписал показания к новому препарату. Как правило, спустя несколько дней после того, как вы перестанете использовать препарат, ваши симптомы пропадут.
Необходимо отличать симптомы аллергии от грибка. Когда зуд наблюдается только после нанесения мази, скорее всего это результат действия левомеколя, если же зуд не проходит в любое время, это симптомы грибка, тогда препарат следует применять дальше согласно показанию врача.
Левомеколь имеет уникальное воздействие на ноготь. Благодаря двум активным компонентам: антибиотику левомеколю и метилурацилу, проявляющему заживляющее действие, мазь является одним из лучших средств на сегодня. Использовать ее можно при отите, гайморите, проблемах ногтей, в том числе грибке и вросшем ногте. Благодаря локальному действию антибиотика, вы сможете быстро избавиться от зуда, покраснения кожи, огрубения ногтя и т.д. Но будьте осторожны, инструкция и показания врача должны стать основой для применения препарата, и при проявлении побочных эффектов, необходимо сразу же обратиться к доктору.
Грибковые заболевания кожи (дерматомикозы или дерматофитии) относятся к одним из самых распространенных болезней, с которыми обращаются к дерматологу. Порядка 40% из них относятся к грибковым поражениям паховой и подмышечной области — дерматофитии крупных складок.
Грибок в паховой области фото у мужчины
Все случаи дерматофитии крупных складок вызваны присутствием одного из болезнетворных грибов рода Epidermophyton (паховая эпидермофития), Trichophyton или Microsporum. Чаще всего при диагностике выделяется возбудитель рода Trichophyton — T.rubrum, который также вызывает грибковые заболевания волосистой части головы.
Грибок в паху у мужчины 38 лет
Для идентификации грибка, вызвавшего симптомы у пациента, проводятся лабораторные исследования, включающие в себя микроскопический анализ образца, взятого из пораженного участка.
Чтобы определить виды грибка в паху под специальным освещением клетки кожи, инфицированные грибком, производят эффект люминесценции, что позволяет диагностировать заболевание.
При диагностике грибка крупных складок необходимо дифференцировать микоз от других патологий, которые проявляются схожими симптомами (сухая себорея, псориаз, эритразма, экзема и пр.), а также провести бактериологическое исследование образца кожи на предмет присутствия болезнетворных бактерий (особенно при наличии характерных симптомов).
Грибок в паху фото у женщины
Грибок крупных складок имеет достаточно характерные начальные проявления: участки пораженной кожи располагаются в подмышечных впадинах, паховой области, на внутренней поверхности бедер и плеч, между ягодицами и в складках под ними.
Следует понимать, что термин «грибок крупных складок» имеет относительное значение — заболевание может развиться в любой области тела, для которой свойственен длительный контакт «кожа к коже». Так, если профессиональная занятость человека предусматривает продолжительное положение рук, согнутых в локтях то дерматофития может развиться на внутренней локтевой поверхности.
Грибок крупных складок проявляется следующими симптомами:
- появление круглых пятен ярко-розового или красного цвета с четко очерченными краями;
- по мере развития заболевания пятна увеличиваются в размерах, при этом их края остаются интенсивно окрашенными и слегка приподнятыми над здоровой кожей, а центральная часть остается светлой;
- на границе пятен может образовываться шелушение или появляются пузырьки с прозрачным или гнойным содержимым;
- жалобы на зуд, жжение в области поражения;
- появление неприятного запаха от пораженных участков.
Грибковидный микоз ягодичной области
Длительное течение заболевания часто осложняется нарушениями со стороны нервной системы: постоянный дискомфорт, зуд, эстетическое несовершенство кожи приводит к тому, что человек начинает испытывать частые перепады настроения, развиваются нарушения сна.
Кроме того, грибок крупных складок более чем в 70% случаев распространяется на здоровые участки кожи кистей рук, стоп и ногти. Внешний вид запущенной болячки, мягко говоря, неприятен.
При лечении грибка крупных складок используются антимикотические препараты, активные по отношению к возбудителю заболеваний. В зависимости от степени тяжести недуга, а также от площади кожи, вовлеченной в патологический процесс, терапия может быть местной или системной (с назначением антигрибковых препаратов для приема внутрь).
Кроме устранения возбудителя необходимо проведение симптоматического и противовоспалительного лечения – облегчение зуда и дискомфорта. Для этого назначаются местные или системные препараты, включающие в свой состав кортикостероиды и антигистамины.
Опоясывающий лишай фото
На время лечения требования к личной и интимной гигиене ужесточаются: больному необходимо исключить ношение белья из синтетических тканей, а при грибке в паховых складках не допускать половых контактов до полного выздоровления.
Партнер человека, страдающего от грибка в паховой области, также должен обратиться за диагностикой, так как это заболевания может передаваться от больного человека к здоровому при сексуальных контактах.
Чесотка в паху фото
Особенностью терапии грибка паховой области у мужчин являются профилактические меры по предотвращению распространения грибка на наружные половые органы. С этой целью рекомендуется курс антибактериальной терапии, направленной на подавление урологических инфекций.
Из препаратов применяются мазь для лечения пахового грибка, антибиотики, народные средства. Грибок в паху у мужчины — серьезное заболевание, так что если обнаружили покраснения в этой области, то обратитесь за консультацией к специалисту.
Дерматомикоз лобка у женщины 33 года
У женщин грибок в подмышечной области и складках под грудью может потребовать консультации с маммологом, особенно если заболевание существует на протяжении длительного времени — глубокое поражение кожи может негативно отразиться на состоянии тканей молочных желез.
Кроме того, микоз в области паховых складок может распространиться на слизистую оболочку влагалища, провоцируя дисбактериоз или вагинит (воспаление слизистой влагалища), что также требует консультации гинеколога и, при необходимости, дополнительного лечения.
Для предупреждения заражения грибковыми инфекциями в области паха подмышечных впадин крайне важно соблюдать правила личной гигиены:
- своевременно меняйте нижнее и нательное белье, особенно при физических нагрузках, вызывающих потоотделение;
- регулярно принимайте душ с последующим тщательным осушением подмышек и паховой области;
- никогда не используйте чужие принадлежности для бритья или эпиляции интимной зоны и подмышек;
- отдавайте предпочтение белью из натуральных тканей, которые обеспечивают оптимальные условия для отведения тепла и впитывают избыток влаги.
Кроме этого необходимо устранить факторы, повышающие вероятность заражения:
Для лечения грибка ногтей наши читатели успешно используют Tinedol. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
источник
Что такое паховая эпидермофития? Причины возникновения, диагностику и методы лечения разберем в статье доктора Агапов С. А., венеролога со стажем в 36 лет.
Паховая эпидермофития — паразитарное, инфекционное заболевание кожи, вызванное патогенными грибами, характеризующееся зудом и сыпью в области преимущественно паховых складок.
В отечественной дерматологии паховая эпидермофития (epidermophytia inguinalis, eczema marginatum) выделена в отдельное заболевание, причиной которого является инфицирование паразитарным грибом Epidermophyton floccosum. В мировой дерматологии этот термин не применяется, так как поражение паховых и других складок тела, помимо E. floccosum, чаще вызывают другие патогенные грибы, такие как Trichophyton rubrum, Trichophyton tonsurans и Trichophyton mentagrophytes. Поэтому в практике применяется термин микоз крупных складок тела (Tinea cruris). [1]
Пути инфицирования:
- Прямой — передача возбудителя непосредственно от носителя или больного при тесном телесном контакте.
- Непрямой — более частый путь заражения через различные предметы, на которых находятся чешуйки кожи с патогенными грибами (простыни, деревянные скамьи, одежда, полотенца, сидения унитазов, лежаки на пляжах, медицинский инструментарий).
- Аутоинокуляция — перенос возбудителя из очагов поражения на руках или ногах.
Факторы риска:
- повышенная температура и влажность — поэтому пик заболеваемости приходится на лето и пребывание в тропическом и субтропическом климате;
- плотно прилегающая к телу одежда;
- ряд хронических заболеваний, таких как сахарный диабет, лимфома, синдром Кушинга;
- гипергидроз (повышенная потливость);
- ожирение;
- иммунодефицит (например, ВИЧ-инфекция);
- семейная и генетическая предрасположенность. [2]
Паховая эпидермофития является распространённым заболеванием, так, в США пациенты с этой патологией составляют до 10-20% всех посещений дерматологов. [3] Мужчины в три раза чаще, чем женщины, болеют этой инфекцией. Наиболее часто заболевание отмечается у военнослужащих, заключённых, спортсменов. Заболевание в более редких случаях может встречаться и у детей, особенно страдающих ожирением. [4]
Для паховой эпидермофитии характерно:
- Острое начало заболевания с переходом без лечения в вялотекущий хронический процесс.
- Появление симметрично расположенных розово-красных пятен, резко ограниченных от здоровой кожи, с шелушащейся поверхностью, которые вследствии быстрого периферического роста формируют обширные очаги до 10-15 см в диаметре.
- Формирование кольцевидных или гирляндообразных очагов с периферическим сливным или прерывистым отёчным валиком красного цвета, состоящим из папул, пустул, везикул, чешуек и с центральной зоной видимо здоровой кожи. [7]
- Локализация сыпи в области паховых складок и внутренней поверхности бёдер, причём мошонка у мужчин нередко вовлекается в процесс, а поражения кожи полового члена не наблюдаются. Реже высыпания могут локализоваться в подмышечной области, промежности, межъягодичной складке, в складках под молочными железами.
- У части больных могут появляться дополнительные очаги поражения за пределами основного очага — так называемые отсевы.
- Приблизительно у половины больных имеется микоз стоп.
- Зуд и болезненность в очагах поражения, которая усиливается при ходьбе.
Паховую эпидермофитию следует отличать от:
- Эритразмы — хронически протекающего заболевания кожи, вызванного Corynebacterium minutissimum;
- Опрелости (интертриго, интертригинозный дерматит) — дерматита от механического раздражения кожи за счёт трения соприкасающихся складок тела;
- Стрептококкового интертриго, часто возникающего у детей и у взрослых с ожирением;
- Ограниченного нейродермита, который может проявляться в пахово-бедренных складках, на внутренней поверхности бёдер, на коже мошонки;
- Кандидоза складок, чаще возникающего у больных с сахарным диабетом;
- Чёрного акантоза, связанного с ожирением;
- Гистиоцитоза Х у детей — генетически обусловленного заболевания;
- Аллергического дерматита крупных складок, возникающего вследствие аллергии кожи к различным веществам, содержащимся в нижнем белье, одежде, дезодорантах, туалетном мыле, медикаментах;
- Инверсионного псориаза складок;
- Себорейного дерматита при его локализации в складках кожи;
- Доброкачественной семейной хронической пузырчатки Гужеро–Хейли–Хейли — наследственного буллёзного дерматоза. [8]
При наличии благоприятных условий патогенный гриб внедряется и начинает размножаться в коже. Важное значение придается продуцируемому грибами ферменту кератиназе, который позволяет им проникать в клетки эпидермиса.
После внедрения гриб прорастает в виде ветвистого мицелия, если скорость отшелушивания (десквамации) эпителия невелика, мицелий гриба распространяется далее по прилегающим участкам кожи. В противном случае происходит либо самопроизвольное выздоровление, либо бессимптомное носительство. Решающим моментом является состояние местной иммунной защиты (макрофагов, Т-клеток, секреции IgA). [5] Дерматофиты содержат молекулы углеводной стенки (β-глюкан), которые распознаются врожденными иммунными механизмами, такими как Dectin-1 и Dectin-2, которые активируют сходные рецепторы 2 и 4 (TLR-2 и TLR-4) и запускают механизм иммунной защиты. [6] Определенную роль имеют ненасыщенный трансферрин плазмы (ингибирует дерматофиты, связывая их гифы), комплемент, опсонизирующие антитела и фагоцитоз нейтрофилами. Все эти механизмы препятствуют вовлечению в процесс глубоких тканей, и поэтому дерматофиты никогда не проникают дальше базальной мембраны эпидермиса. В типичных случаях скорость разрастания мицелия значительно превышает как десквамацию эпителия, так и время на формирование иммунного ответа, в результате чего образуются кольцевидные очаги с периферической зоной активного размножения грибов и с центральной, видимо, здоровой кожей, где процесс частично или полностью подавлен средствами местного иммунитета.
Общепринятой классификации не существует. Международная классификация болезней 10 пересмотра в российской редакции определяет заболевание как В35.6 — эпидермофития паховая, оригинальная редакция — как Tinea inguinalis [Tinea cruris] — микоз складок.
В развитии заболевания можно выделить несколько стадий:
- Инкубационный (скрытый) период — от момента инфицирования до появления клинических симптомов, который составляет в среднем около 2-3 недель;
- Стадия активных клинических проявлений различной интенсивности, продолжающаяся от нескольких недель до нескольких месяцев.
В дальнейшем патологический процесс может развиваться по различным сценариям:
- переход в хроническую форму с частыми рецидивами заболевания — наиболее частый вариант;
- самопроизвольное излечение, которое наступает в редких случаях;
- бессимптомное носительство, которое может наблюдаться изначально и без стадии клинических проявлений и представляющее опасность в эпидемиологическом плане. [8]
Без лечения заболевание может продолжаться годами, обостряясь в летнее время или при пребывании в областях с тёплым и влажным климатом.
Частым осложнением хронической формы паховой эпидермофитии является лихенизация, возникающая от расчёсов при сильном зуде, при которой процесс напоминает ограниченный нейродермит. [8]
Другим осложнением является присоединение вторичной бактериальной инфекции, что ведёт к эрозированию очагов поражения, появлению пустул (гнойничков), мокнутию, резкой болезненности. В запущенных случаях возможно появление обширных язв.
В некоторых случаях происходит вторичное инфицирование дрожжеподобными грибами Candida, что утяжеляет течение заболевания и его лечение.
Применение для лечения препаратов, содержащих стероиды, приводит к появлению так называемого микоза инкогнито, при котором клиническая картина заболевания может кардинально меняться и становится атипичной. [9] Кроме того, длительное применение этих препаратов может привести к атрофии кожи в очагах поражения и инфицированию пиококками.
Диагностика паховой эпидермофитии основывается на данных анамнеза, клинической картины и результатах лабораторных и инструментальных исследований. [10]
- Наиболее распространенным и общепринятым методом диагностики является микроскопическое исследование нативного препарата чешуек кожи с очагов поражения, обработанных 10-15% раствором едкой щёлочи (КОН), при помощи которого можно выявить мицелий и споры гриба. [11] Данный метод позволяет быстро подтвердить диагноз, недостатком является невысокая чувствительность (ложноотрицательный результат наблюдается в 15% случаев).
- Культуральное исследование с посевом материала из очагов поражения на специальную среду Сабуро, которое позволяет определить вид возбудителя и чувствительность его к антимикотическим препаратам. Недостатком метода является длительность исследования (от 3 до 6 недель).
- В последнее время для диагностики паховой эпидермофитии стал применяться метод определения ДНК возбудителя с помощью полимеразной цепной реакции (ПЦР). [12] Самый перспективный метод диагностики, но основным недостатком является дороговизна исследования и наличие специализированной лаборатории.
- В затруднительных случаях может применяться биопсия с очагов поражения с последующим гистологическим исследованием.
- Осмотр лампой Вуда позволяет отдифференцировать паховую эпидермофитию от эритразмы, при которой отмечается кораллово-розовое свечение очагов.
Во всех случаях диагноз заболевания должен быть подтвержден лабораторными методами исследования.
Лечение паховой эпидермофитии должно включать в себя:
- применение этиотропных средств: фунгистатических (подавляющих жизнедеятельность гриба) и фунгицидных (уничтожающих грибы);
- мероприятия, направленные на устранение факторов, способствующих развитию заболевания или возникающих в процессе течения болезни (патогенетическое лечение);
- применение препаратов, влияющих на объективные и субъективные симптомы заболевания (симптоматическая терапия). [8]
Для лечения применяются препараты группы имидазолов, триазолов и аллиламинов.
Перспективным и эффективным является новый азоловый антимикотик люликоназол, обладающий фунгицидным действием против различных видов дерматоф10тов5 более сильным, чем тербинафин. Применяется в форме 1% крема один раз в день в течение 1–2 недель. Одобрен US Food and Drug Administration для лечения микозов паховой области.
При наличии острых воспалительных явлений применяют примочки: [14]
- и10тио5, раствор 5-10% (D) 2–3 раза в сутки наружно в течение 1–2 дней;
- бриллиантовый зеленый, водный раствор 1% (D) 1–2 раза в сутки наружно в течение 1–2 дней;
- фукорцин, раствор (D) 1–2 раза в сутки наружно в течение 2–3 дней;
с последующим назначением 10аст5и мазей, содержащих противогрибковые и глюкокортикостероидные лекарственные средства:
- миконазол + мазипредон (B) 2 раза в сутки наружно в течение 7–10 дней;
- изоконазол нитрат + дифлукортолон валерат (B) 2 раза в сутки наружно в течение 7–10 дней;
- 10лот5имазол + бетаметазон, крем (B) 2 раза в сутки наружно в течение 7–10 дней.
При выраженном мокнутии (в острой фазе) и присоединении вторичной инфекции назначают противовоспалительные растворы в качестве «примочки» и комбинированные антибактериальные препараты:[re10ere5ce:14]
- ихтиол, раствор 5–10% (D) 2–3 раза в сутки наружно в течение 2–3 дней;
- натамицин + неомицин + гидрокортизон, крем (B) 2 раза в сутки наружно в течение 3–5 дней;
- бетаметазон дипропионат + гентамицина сульфат + клотримазол, мазь, крем (B) 2 раза в сут10и н5ружно в течение 3–5 дней.
В большинстве случаев для лечения достаточно местного применения лекарственных средств. В отдельных случаях при распространённом процессе и наличии осложнений возможно назначение системной терапии:
- итраконазол 100 мг 1 раз в сутки в течении 14 дней;
- тербинафин 250 10г 15раз в сутки в течении 2-3 недель.
При выраженном зуде рекомендуется назначение антигистаминных и седативных препаратов.
Важным моментом является борьба с потливостью, которая способствует возникновен10ю р5цидивов. Уменьшение гипергидроза достигается ежедневным обмыванием кожи складок прохладной водой или обтирание ее влажным полотенцем с последующим тщательным высушиванием. Помимо этого, рекоменду10тся5обтирать кожу 2% салициловым или 1% таниновым спиртом с последующей присыпкой 10% борной пудрой, амиказолом, певарилом, батрафеном, толмиценом. [8]
Прогноз при паховой эпидермофитии благоприятный. При вовремя и правильно назначенном лечении быстро наступает выздоровление. Однако, если факторы риска не устранены, возможно повторное инфицирование, так как иммунитет после перенесённого заболевания не формируется. Поэтому во избежание нового заражения и возникновения заболевания необходимо исключить все факторы риска и соблюдать профилактические меры:
- не пользоваться чужим постельным бельем, полотенцами, мочалками;
- при посещении бассейнов, саун, бань, пляжей использовать простыни, подкладки;
- при посещении общественных туалетов применять специальные накладки на сидения унитазов;
- бороться с ожирением и потливостью;
- стараться не носить тесную и облегающую одежду;
- после купания тщательно высушивать область паха полотенцем или феном;
- при первых признаках заболевания обращаться к врачу.
- 1. Drake LA, Dinehart SM, Farmer ER, Goltz RW, Graham GF, Hardinsky MK, et al. Guidelines of care for superficial mycotic infections of the skin: Tinea corporis, tinea cruris, tinea faciei, tinea manuum, and tinea pedis. Guidelines/Outcomes Committee. American Academy of Dermatology. J Am Acad Dermatol 1996;34(2 Pt 1):282-6
- 2. Jaradat SW, Cubillos S, Krieg N, Lehmann K, Issa B, Piehler S. Low DEFB4 copy number and high systemic hBD-2 and IL-22 levels are associated with dermatophytosis. J Invest Dermatol 2015; 135:750-8
- 3. Foster KW, Ghannoum MA, Elewski BE. Epidemiologic surveillance of cutaneous fungal infection in the United States from 1999 to 2002. J Am Acad Dermatol. 2004 May. 50(5):748-52
- 4. Patel GA, Wiederkehr M, Schwartz RA. Tinea cruris in children. Cutis. 2009 Sep. 84(3):133-7
- 5. Dahl MV. Dermatophytosis and the immune response. J Am Acad Dermatol 1994;31(3 Pt 2): S34-41
- 6. Tainwala R, Sharma Y. Pathogenesis of dermatophytoses. Indian J Dermatol 2011; 56:259-61
- 7. Дерматовенерология. Национальное руководство / под ред. Ю. К. Скрипкина, Ю. С. Бутова, О. Л. Иванова. — М.: ГЭОТАР-Медиа, 2014. — 1024 с
- 8. Родионов А. Н. Грибковые заболевания кожи: руководство для врачей (2-е изд.). — СПб: Издательство «Питер», 2000. — 288 с.
- 9. Wan SJ, Lara-Corrales I. An unresponsive rash to topical steroids: tinea incognito. Arch Dis Child. 2018 Jan;103(1):13
- 10. Федеральные клинические рекомендации. Дерматовенерология 2015: Болезни кожи. Инфекции, передаваемые половым путем. — 5-е изд., перераб, и доп. — М.: Деловой экспресс, 2016. — 768 с.
- 11. Sahoo AK, Mahajan R. Management of tinea corporis, tinea cruris, and tinea pedis: A comprehensive review. Indian Dermatol Online J. 2016 Mar-Apr;7(2):77-86
- 12. Hazlianda C, Muis K, Lubis I. A Comparative Study of Polymerase Chain Reaction-Restriction Fragment Length Polymorphism and Fungal Culture for the Evaluation of Fungal Species in Patients with Tinea Cruris. Open Access Maced J Med Sci. 2017 Nov 21;5(7):844-847
- 13. Weitzman I, Summerbell RC. The dermatophytes. Clin Microbiol Rev 1995; 8:240-59
- 14. Сергеев А.Ю., Сергеев Ю.В. Грибковые инфекции. Руководство для врачей. – М.: «БИНОМ», 2003. – 440 с.
В хозрасчетную поликлинику на «Юношеской библиотеке» (г. Уфа) обратился мужчина в возрасте 44 лет с высыпаниями в области промежности. После оформления необходимой документации был направлен к врачу дерматологу на первичный приём.
При осмотре больной предъявлял жалобы на высыпания и сильный зуд в области промежности, а также неприятный запах в генитальной области. Поражение кожи в паху привело к снижению качества жизни — стало трудно ходить, нарушилась работоспособность, снизился эмоциональный фон, появились сексуальные проблемы.
Зуд уменьшался после гигиенических процедур, но снова усиливался ночью.
Пациент обращался в ближайшую аптеку, где ему посоветовали гормональную мазь для наружного применения. После нескольких нанесений почувствовал временное улучшение без общей динамики процесса.
Точное время наступления заболевание пациент назвать не может. Впервые симптомы появились около двух недель назад, когда заметил красно розовые пятна на коже, которые постепенно стали разрастаться и сливаться, образовывая более крупные болячки. Одновременно появился сильный зуд в аногенитальной области, паховых складках и мошонке. Также пациент отметил, что и ранее замечал повышенную влажность кожных покровов в паховой и генитальной области.
Пациент состоит на учёте у врача-эндокринолога с диагнозом «Сахарный диабет 2 типа», получает таблетированные формы сахароснижающих препаратов, соблюдает диету, рекомендованную доктором.
Жилищные условия хорошие. Личная гигиена: приём душа дважды в неделю. Раньше часто посещал сауну и бассейн.
Трудовая жизнь началась с 18 лет, в настоящий момент работает в офисе. Вредных привычек не имеет, алкоголь не употребляет.
При осмотре: общее состояние удовлетворительное, температура тела 36,8°C, сознание ясное, положение активное.
Локальный статус: воспалительный кожный процесс, ограниченный паховыми складками, располагается симметрично, представлен сливающимися между собой эритематозными пятнами, чешуйками, трещинами, эрозиями, изменениями рогового слоя и усилением кожного рисунка. Плоские розово-красные пятна круглой формы 1-2 см в диаметре с резкими границами и шероховатой поверхностью, покрытой чешуйками. Муковидные чешуйки белесоватого цвета чаще встречаются в области крупных складок, не осыпаются, но легко отделяются при поскабливании.
Проведены лабораторные исследования в микологической лаборатории на базе Республиканского кожно-венерологический диспансера. С диагностической целью исследовался соскоб на грибы — в анализах обнаружены нити мицелия. Также проводилось культуральное исследование на питательную среду Сабуро — на седьмой день отмечен рост колоний грибов Epidermophyton inguinale Sabouraud.
При обследовании поражённых участков кожи с помощью люминесцентной лампы Вуда выявлено зеленоватое свечение.
Паховая эпидермофития
Сопутствующий диагноз: сахарный диабет 2 типа
С целью купирования острых воспалительных явлений наружно применялся 0,05–0,1% раствор хлоргексидина биглюконата. Через два дня после исчезновения симптомов воспалительного характера была назначена наружная противогрибковая терапия раствором «Экзодерил» 2 раза в день утром и вечером в течение двух недель. После исчезновения кожных проявлений пациенту были рекомендованы протирания салициловым спиртом. Для купирования зуда проводилась антигистаминная терапия препаратом «Супрастин» 2 раза в день.
На второй день лечения отмечена положительная динамика. Так как пациент строго следовал рекомендациям специалиста врача дерматолога, это позволило исключить проведение наружной гормональной и специфической противогрибковой терапии.
По итогам лечения больному рекомендована дальнейшая профилактика заболевания, нацеленная прежде всего на соблюдение правил личной гигиены, а также использование индивидуальных принадлежностей, которые нуждаются в профилактической термической обработке.
При правильно проведённой терапии лечение паховой эпидермофитии не представляет серьёзных трудностей, однако важно не допускать появление подобного заболевания. Поэтому правила личной гигиены следует помнить не только людям, страдающим паховой эпидермофитией, но и тем, кто однажды обращался за медицинской помощью к врачу-дерматологу. В основе профилактики кожных инфекционных заболеваний лежат принципы индивидуальности каждого организма. Неправильное питание, нарушение обмена веществ, чрезмерная потливость, ношение стеснённой одежды и обуви также может привести к заболеванию.
источник
Паховая эпидермофития, или паховый грибок, представляет собой одну из разновидностей поражений кожи, которое образуется, в основном, в крупных складках кожи. Обычная локализация этого заболевания – область паха.
Если болезнь находится в запущенной стадии, она может распространяться и на другие места – чаще всего это внутренние поверхности бедер, ягодицы, ноги, а также области под молочными железами у женщин.
Паховая эпидермофития является грибковым заболеванием и достаточно широко распространена среди взрослых мужчин. У женщин это заболевание встречается гораздо реже.
Паховая эпидермофития возникает из-за активного развития и размножения таких грибков как Trichophyton rubrum, Epidermophyton floccosum и Trichophyton mentagrophytes. Эти грибки имеют высокую устойчивость к условиям окружающей среды. При высокой температуре и влажности воздуха активность паразитов повышается.
Так же вам может быть интересно:
Грибок содержится на чешуйках кожи больного человека и может передаваться здоровым людям при прикосновениях или через предметы, с которыми контактировал больной. Заражаются обычно через полотенца, белье, обувь, носки, мочалки, любой спортивный инвентарь .
Часто этим заболеванием можно заразиться в таких общественных местах как сауны, душевые, раздевалки, бани, пляжи.
- наличие у человека грибковых заболеваний стоп и кистей ожирение, в результате которого у человека образуется множество складок кожи, уход за которыми затрудняется царапины на коже – облегчают грибку задачу проникновения в организм высокая потливость, при которой для грибка создаются благоприятные условия для размножения несоблюдение гигиены, опрелости нарушения в работе эндокринной системы пониженный иммунитет
Болезнь проявляется на коже в виде шелушащихся пятен красного или розового цвета, вначале небольших, но со временем разрастающихся в форме кольца на площадь до 10 кв.см. Вокруг этих пятен кожа воспаляется, краснеет, иногда появляются признаки отека.
На пораженных участках могут возникать маленькие пузыри, наполненные мутноватой жидкостью. Постепенно очаги заболевания разрастаются на близлежащие области кожи, с угасанием воспаления в центре очага. В том месте, где болезнь начала проявляться, кожа будет выглядеть чистой.
Характерным признаком паховой эпидермофитии является то, что появление и рост этих пятен почти всегда сопровождаются жжением или зудом, а также дискомфортом при любых движениях, затрагивающих пораженные участки.
Чаще всего поражению подвержены паховые области, внешняя или внутренняя часть бедер, мошонка, пенис.
В некоторых случаях – складка между ягодицами, подмышечные впадины, а у женщин нередки поражения участков, располагающихся под молочными железами. У мужчин в паху может еще развиваться урогенитальный кандидоз, который для не профессионала имеет схожие симптомы. Иногда болезнь может распространяться на межпальцевые промежутки стоп, а в очень редких случаях – даже на ногти.
Лечение данного заболевания начинается только при тщательном обследовании больного. Имеют значение не только внешние формы проявления эпидермофитии, но и анализы на грибки, проводимые в лабораторных условиях. Если поставлен точный диагноз, врач назначает курс лечения.
В лечении паховой эпидермофитии используют комплексную терапию, которая включает противогрибковые мази, противовоспалительные препараты и антигистаминные препараты.
Противогрибковые мази. Наибольший эффект в борьбе с этим заболеванием показали такие крема и мази: Ламизил, Оксиконазол, Микосептин, Кетоконазол, Эконазол, Тербинафин, Клотримазол, Циклопирокс и т.д.
Иногда назначается салициловая кислота. Данные мази необходимо наносить на пораженные болезнью области кожи.
Противовоспалительные препараты. Если болезнь находится на острой стадии развития, применяют мази с содержанием ГКС — Изоконазол, Мазипредон, Дифлукортолон, раствор нитрата серебра, резорцина или мазь Тридерм. Данные препараты используют вплоть до полной ликвидации воспалительных процессов, после чего применяют только противогрибковые мази.
В некоторых случаях пациент страдает непереносимостью некоторых вышеуказанных препаратов. В этом случае будет целесообразно воспользоваться народными методами лечения паховой эпидермофитии в домашних условиях.
- Натуральные эфирные масла на основе листьев эвкалипта, черного тополя или пихтовой хвои, обладающие противогрибковыми свойствами. Эти масла разводят с растительным маслом и обрабатывают пораженные участки несколько раз в день. Настойки тополиных почек, календулы или березы не только помогают бороться с грибком, но и снимают воспалительные процессы. Отвары трав тысячелистника, череды, цветков ромашки, ягод можжевельника, коры дуба и цветков календулы пьют по 50-100 г трижды в день. Эти отвары выводят паразитов, а также помогают избавиться от зуда, сопровождающего эпидермофитию. Отлично поможет избавиться от зуда и сок чистотела, разведенный с растительным маслом.
Чтобы предотвратить развитие паховой эпидермофитии, требуется соблюдать определенные правила личной гигиены:
- Никогда не пользоваться чужими мочалками, полотенцами, бельем, халатами, а также не допускать пользования своими вещами другим людям, особенно тем, кто уже заражен какими-либо кожными заболеваниями. Применять средства по борьбе с повышенной потливостью тела. При ожирении – чаще проводить водные процедуры, уделяя особое внимание складкам кожи. В таких общественных местах как бани, сауны, пляжи, бассейны обязательно ходить в своих тапочках или шлепках.
При обнаружении первых признаков паховой эпидермофитии требуется немедленно обратиться к врачу. Чем раньше начнется лечение этой болезни, тем на меньшую область она сможет распространиться. Продолжительность лечения этой болезни достаточно длительная, поэтому затягивать с ней ни в коем случае нельзя.
К противогрибковым мазям добавлю еще крем Акридерм ГК. Очень хороший. Противогрибковый, противовоспалительный, противоаллергический и антибактериальный.
Страдал эпидермофитией 3 года
3 долгих ужасных года
всю ночь руки в трусах , расчесывал до крови.
перепробовал вообще все. истратил несколько сотен тысяч рублей на лечение, развелся с женой (непомерные траты на лечение + неспособность физически исполнять супружеский долг (больно) месяцами)
заразился предположительно в мотеле на трассе(душ/обшее мыло/ сырое белье) симптомы появились на 3 день
у меня есть советы всем кто страдает эпидермофитией:
1) идите к врачу. делайте анализ — на предмет диагноза и типа грибка
— это реально удешевит лечение и ускорит выздоровление
— в моем случае у меня оказался редкий вид грибка — который визуально был схож с псориазом
— врач — обязательно профильный , с опытом борьбы с эпидермофитией
2) четко выполняйте все рекомендации врача
3) не останавливайтесь после исчезновения симптомов . Я 3 раза «вылечивался» и все начиналось по новой , только сильнее в 2 раза
4) выкидывайте все нательное бельё + джинсы + рубашки и футболки + постельное бельё. не жалейте , и не отдавайте никому — жгите .
— делайте это 1 раз в месяц во время лечения . покупайте самое дешевое и не жалейте выкидывая, стирка/глажка/кипячение не помогают
5) соблюдайте диету предписанную врачем неукоснительно
— съеденный кусок колбасы или выпитый квас/алкоголь на 5 месяце лечения может реально перечеркнуть все старания
6) все грибки разные и лечатся !РАЗНЫМИ! препаратами , что при одном грибке лекарство — при другом грибке усугубляет течение болезни
7) пожалейте родных и детей. лечитесь . не пускайте на самотек — оно само не проходит, и Вы во время болезни — ЗАРАЗНЫ.
8) лечится эта зараза ТАБЛЕТКАМИ. МАЗИ убирают внешние симптомы / зуд
но НЕ ЛЕЧАТ.
9) к сожалению на рынке противогрибковых препаратов много подделок
покупайте препараты в одном месте на весь срок лечения .
10) мыло оказывается не убивает грибок , грибок прекрасно живет и размножается на мыле. мыло лишь смывает с кожи результаты жизнедеятельности грибка (это относится и к антибактериальному мылу)
11) И последнее : первые признаки выздоровления могут наступить через месяц применения лекарств. НЕ ОСТАНАВЛИВАЙТЕСЬ.
_______________________
мое лечение было следующим. просто для примера. может не подойти конкретно в вашем случае
1 день — 2 таблетки ламизил + мазь акридерм
2 день — 1 таблетка «тербинафин тево» + мазь аргосульфан
лечение 180 дней / 26000р — лекарства
начал лечение в феврале 2016 , закончил в июне 2016 .
источник
Эпидермофития – диагностика, лечение и профилактика. Какими препаратами лечить паховую и эпидермофитию стоп у мужчин и женщин?
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
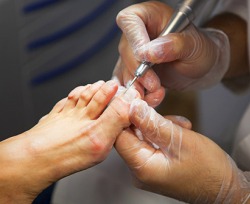
Кроме того, для подтверждения диагноза врач берет соскобы с очагов поражения, после чего специалисты-лаборанты изучают их под микроскопом. При эпидермофитии в соскобах обнаруживаются нити грибков, что и позволяет уточнить диагноз. Однако соскоб бывает неинформативным, если взят с влажной, мокнущей кожи. Какие-либо иные диагностические манипуляции, за исключением соскобов и внешнего осмотра, для подтверждения эпидермофитии не проводятся.
Поскольку при эпидермофитии источником инфекции являются различные предметы и вещи, которыми пользовался больной человек, то одновременно с началом терапии следует провести тщательную дезинфекцию и уборку в доме. Для этого проводят влажную уборку всех предметов и поверхностей водой с уксусом (столовая ложка уксусной эссенции на литр воды). Особенно тщательно промывают труднодоступные места. Мочалки, пемзу и другие предметы, которые нельзя продезинфицировать, выбрасывают. Всю мягкую рухлядь (полотенца, белье, одежду и т.д.) стирают в горячей воде при температуре 90 o С или кипятят. Обувь дезинфицируют следующим образом – смятую газету смачивают 40% формалином или уксусной эссенцией, и закладывают ее внутрь ботинка. Затем каждый ботинок заворачивают в газету и укладывают в непроветриваемые ящики. По прошествии двух суток обувь достают и хорошо проветривают на протяжении 24 часов.

Итак, на первом этапе терапии для купирования воспаления и устранения мокнутия применяют примочки с 1 – 2% раствором резорцина, 0,1% раствором этакридина лактата, 0,1% раствором хлоргексидина, 0,25% раствором серебра или Микозолона. Если воспаление очень сильное (настолько, что человек не может выполнять обычные домашние обязанности или ходить на работу), то для его быстрого купирования применяют мази и крема с гормонами глюкокортикоидами, например, Дексаметазон, Гидрокортизон и т.д. Такие гормональные средства применяют короткими курсами длительностью 2 – 7 дней. После завершения терапии гормональными средствами начинают делать примочки с вышеперечисленными противовоспалительными препаратами. Если имеются пузыри, то их предварительно прокалывают стерильной иглой и выпускают жидкость. Примочки меняют по два раза в сутки. Для постановки примочек куски ваты смачивают в любом указанном растворе и прикладывают к очагам поражения, фиксируя бинтом. Когда под влиянием примочек воспалительные явления (краснота, отек, боль, зуд) пройдут, переходят к основному этапу терапии – применению противогрибковых средств.

На первом противовоспалительном этапе терапии дополнительно можно принимать любые антигистаминные препараты (например, Эриус, Телфаст, Цетрин, Зодак, Парлазин, Супрастин и др.) для купирования зуда, уменьшения отека и устранения аллергических проявлений грибковой инфекции. Если эпидермофития осложнена бактериальной инфекцией с гнойными повреждениями кожи, то на начальном этапе терапии совместно с противовоспалительными примочками обязательно проводят короткий курс антибиотикотерапии. Для этого применяют антибиотики широкого спектра действия, такие, как Цефалексин, Имипенем и др.
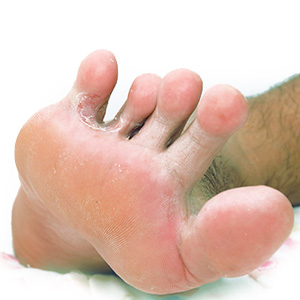
На первом этапе при сквамозно-гиперкератотической форме проводят удаление чешуек и роговых наслоений с поверхности очагов поражения, чтобы освободить кожу от омертвевших тканей. Для этого применяют различные методы отслойки, среди которых довольно эффективна отслойка по Арисвичу. Для такой отслойки готовят состав, содержащий 12 г сухого порошка салициловой кислоты, 6 г порошка молочной кислоты и 82 г медицинского белого вазелина. Состав наносят на очаги поражения, закрывают компрессом и оставляют на двое суток, после чего удаляют скребущими движениями всю отслоившуюся кожу. Кроме того, для отслойки чешуек и роговых элементов можно применять молочно-салициловый коллодий, который приготавливается из расчета 10 г порошка молочной кислоты, 10 г порошка салициловой кислоты и 80 г коллодия. Готовым коллодием смазывают очаги поражения дважды в сутки (утром и вечером) в течение недели, после чего на ночь под компресс наносят 5%-й салициловый вазелин. Утром компресс снимают, ноги парят в мыльно-содовом растворе, удаляя пемзой отслаивающийся эпидермис. При необходимости отслойку чешуек и роговых элементов проводят повторно.
После удаления роговых чешуек приступают ко второму (основному) этапу лечения сквамозно-гиперкератозной формы эпидермофитии. На втором этапе лечение заключается в наружном применении противогрибковых мазей, кремов, лосьонов и спреев, содержащих в качестве активных веществ тербинафин, нафтифин, оксиконазол, кетоконазол или бифоназол. Данные противогрибковые средства применяют вплоть до полного исчезновения клинических проявлений инфекции, то есть до полной нормализации состояния кожного покрова.
При интертригинозной и дисгидротической формах эпидермофитии стоп на первом этапе проводят противовоспалительную терапию с целью устранения воспалительных элементов, купирования отека и прекращения мокнутия. Противовоспалительную терапию первого этапа проводят наложением дважды в сутки на пораженные участки кожи примочек с 1 – 2% раствором резорцина, 0,1% раствором этакридина лактата, 0,1% раствором хлоргексидина, 0,25% раствором серебра или Микозолона. Если воспалительные элементы сильно выражены, то можно коротким курсом использовать гормональные мази с глюкокортикоидами (Дексаметазон, Гидрокортизон и т.д.). Гормональные средства применяют короткими курсами длительностью 2 – 7 дней, и после завершения периода их использования начинают делать примочки с вышеперечисленными противовоспалительными препаратами. Если имеются пузыри, то их предварительно прокалывают стерильной иглой и выпускают жидкость. Когда краснота, отек, боль, зуд и мокнутие пройдут, переходят к основному этапу терапии – применению противогрибковых средств. На втором этапе при интертригинозной и дисгидротической формах эпидермофитии стоп применяют противогрибковые препараты для наружного использования, содержащие в качестве активных веществ тербинафин, нафтифин, оксиконазол, кетоконазол, бифоназол и др. Противогрибковую терапию проводят вплоть до полной нормализации состояния кожи на стопах.
При запущенных инфекциях и очень тяжелом состоянии кожи при сквамозно-гиперкератотической, дисгидротической и интертригинозной формах эпидермофитии стоп противогрибковые средства назначают для приема внутрь. Однако это бывает очень редко, и к приему противогрибковых препаратов внутрь следует прибегать лишь при неэффективности наружных средств.
При стертой форме эпидермофитии стоп лечение проводят в один этап, который заключается в применении наружных противогрибковых препаратов вплоть до исчезновения патологических симптомов.
В настоящее время для лечения эпидермофитий (основного этапа терапии) применяются следующие противогрибковые лекарственные препараты:
1. Растворы йода (для наружного применения).
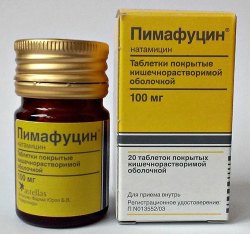
- Гризеофульвин;
- Амфоглюкамин;
- Леворин (Леворидон);
- Нистатин;
- Пимафуцин.
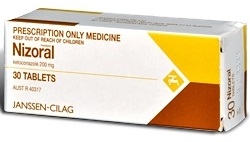
- Флуконазол (Дифлазол, Дифлюкан, Медофлюкан, Микомакс, Микосист, Флуконазол, Флюкостат, Цискан и др.);
- Итраконазол (Ирунин, Итразол, Итраконазол, Кандитрал, Орунгал, Орунит, Румикоз, Текназол);
- Кетоконазол (Кетоконазол, Микозорал, Низорал, Ороназол, Фунгинок, Фунгистаб, Фунгавис);
- Тербинафин (Атифин, Бинафин, Брамизил, Ламизил, Тербизил, Тербинафин, Тербинокс, Тербифин, Тигал-Сановель, Фунготербин, Экзитер, Экзифин).

- Изоконазол (Травоген);
- Клотримазол (Амиклон, Имидил, Кандибене, Кандид, Кандизол, Канестен, Канизон, Клотримазол, Фунгинал, Фунгицип);
- Миконазол (Дактарин, Микозон);
- Оксиконазол (Мифунгар);
- Эконазол (Ифенек);
- Нафтифин (Микодерил, Экзодерил);
- Сертаконазол (Залаин, Сертаконазол, Сертамикол);
- Кетоконазол (Кетоконазол, Микозорал, Низорал, Ороназол, Фунгинок, Фунгистаб, Фунгавис);
- Тербинафин (Атифин, Бинафин, Брамизил, Ламизил, Тербизил, Тербинафин, Тербинокс, Тербифин, Тигал-Сановель, Фунготербин, Экзитер, Экзифин);
- Лоцерил;
- Батрафен;
- Ундециленовая кислота (Ундецин, Цинкундан);
- Октицил;
- Анмарин;
- Декамин;
- Нитрофунгин;
- Фукорцин.

- Микозолон;
- Микоспор;
- Травокорт;
- Тридерм;
- Пимафукорт.
Лечение паховой эпидермофитии: противогрибковые средства, антимикотики, антигистамины, мази и др. Народная медицина – видео
Принципы терапии эпидермофитии и применяющиеся лекарственные препараты совершенно одинаковы как для мужчин, так и для женщин.
Все этапы лечения эпидермофитии можно проводить в домашних условиях, за исключением удаления ногтя, если процесс затрагивает ногтевые пластинки. Во всех остальных случаях эпидермофитию можно лечить дома, соблюдая этапность терапии.

- Ношение только своей обуви и носков;
- Исключение использования общих предметов гигиены, таких, как мочалки, пемза, губки, полотенца;
- Обязательное ношение индивидуальных резиновых тапочек в местах общего пользования (души, бани, сауны, раздевалки, пляжи и т.д.);
- Ношение удобной обуви, в которой нога дышит и не потеет;
- Ношение носков и колготок из натуральных тканей, которые впитывают пот;
- Смена носков, колготок дважды в день;
- Тщательное высушивание кожи полотенцем после плавания, купания или приема ванны;
- Нанесение на ноги и кожу тела талька, детской присыпки или иных пудровых составов, впитывающих пот;
- Проветривание обуви в течение 24 часов перед повторным ее надеванием.
Вышеперечисленные способы профилактики человек может применять самостоятельно.
Кроме того, профилактика эпидермофитий также заключается в регулярной дезинфекции инструментов для маникюра и педикюра, а также мест общего пользования, где люди находятся по каким-либо причинам раздетыми (например, душевые, бани, раздевалки и т.д.).
После того, как человек вылечился от эпидермофитии, для профилактики рецидива ему следует в течение трех недель ежедневно смазывать бывшие очаги поражения 2%-м раствором йода.
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник
Одним из методов терапии пахового грибка служат наружные препараты, которые помогут побороть патогенные микроорганизмы.

Зуд и покраснение эпидермиса влекут за собой снижение половой активности. Диагностика основывается на подтверждении грибковой этиологии. Лечение проводится антигистаминными препаратами и противогрибковыми мазями.
Заболевание носит хронический характер. Грибок поражает крупные, в основном, паховые складки кожи. В мировой медицине данная терминология применяется крайне редко, поскольку симптомы могут проявиться и на других частях тела. Проявляется недуг сильным зудом, шелушением и розовыми пятнами с четкими границами.
Болеют чаще всего мужчины, крайне редко грибок может поразить детей и подростков. Влажная кожа – основная причина развития и размножения паразита. Возбудителем является паразитарный грибок Epidermophyton floccosum.

- бактериологический посев на патогенную среду;
- соскоб для микроскопического исследования с пораженного участка.
В последнее время все чаще стали прибегать к современному методу, который основывается на определении ДНК паразита при помощи ПЦР (полимеразной цепной реакции). Поскольку этот способ дорогой, также может назначаться биопсия.
Также для постановления диагноза специалисты применяют лампу Вуда. Ее освещение приближено к ультрафиолетовому свету. В лучах этого прибора поражения грибкового происхождения отсвечиваются зеленым цветом.
Чтобы терапия проходила эффективнее, нужно при появлении первых признаков обратиться к врачу. Специалист после осмотра и диагностики назначит нужные препараты. В основном лечение основывается на приеме антигистаминных средств, которые направлены на уменьшение зуда и воспаления, и использовании антимикозных мазей.

Врач может назначить следующие мази:
- Клотримазол. Обладает противогрибковым, антибактериальным, а также противопротозойным действием. Активные вещества направлены на разрушение цитоплазмы паразита и торможения синтеза белка. Беременным и кормящим женщинам мазь противопоказана. Также нельзя ее использовать при гиперчувствительности к компонентам. Втирать тонким слоем трижды в день на протяжении 1-3 недель (в зависимости от сложности течения болезни).
- Микозолон. Обладает противовоспалительным, антигрибковым и антисептическим действием. Активное вещество повысит проницаемость стенок клеток паразита, сменит липидный состав и остановит синтез эргостерола. В кровь практически не всасывается, но, несмотря на это, мазь имеет свои противопоказания: беременность, гиперчувствительность, сахарный диабет, почечная недостаточность. Использовать 2 раза в день. Втирать мягкими движениями.
- Тридерм. Обладает противовоспалительным, противогрибковым, сосудосуживающим, противозудным и бактерицидным действием. Герпес, сифилис и туберкулез кожных покровов – противопоказания к использованию препарата. Использовать дважды в день на протяжении 3 недель.
- Кетоконазол. Активное вещество отлично справляется с возбудителем, нарушая его биосинтез эргостерина. Кроме мази есть еще и шампунь под таким же названием. Ним рекомендуется обрабатывать волосяной покров в паху. Наносить нужно не только на пораженный участок, но и немного затрагивая здоровую кожу вокруг сыпи. Использовать 1 раз в день на протяжении 3 недель.

Для лечения пахового грибка детям назначают:
- Травоген. Крем нужно наносить на высыпания один раз в день. Эффективность лечения можно заметить только через 2-3 дня. Для младенцев курс лечения составляет 5-8 суток, для малышей постарше – 2-3 недели.
- Ламизил. Препарат разрешен детям после 12 лет. Использовать можно только на очищенную и высушенную кожу. Курс лечения 1-2 недели дважды в день. Эффект заметен уже с первых дней.
- Микоспор (1%). Применять следует раз в день перед ночным сном. Крем наносится очень тонким слоем, легкими движениями. Терапия должна длиться не менее двух недель.
- Пимафуцин (2%). Использовать разрешается 2-4 раза в сутки. Уже через 2 дня ребенок почувствует улучшение состояния.

Наиболее эффективными считаются следующие средства:
Средства помогут уменьшить зуд, шелушение и замедлить размножение грибка.

Длительность приема и дозировку назначит лечащий врач.
Чтобы не допустить развитие грибковой инфекции или предотвратить рецидивы, нужно более внимательно относиться к мерам профилактики, следить за питанием и образом жизни.

- соблюдение всех личных правил гигиены;
- укрепление работы иммунной системы;
- использование в общественных бассейнах и банях одноразовых тапочек;
- ношение белья из натуральных тканей;
- кипячение нижнего белья и обязательная стирка перед первым ношением после покупки;
- лечение повышенной потливости;
- использование детской пудры для паховой области.
Больной должен будет соблюдать правильное диетическое питание. Следует отказаться от острых, перченых, слишком соленых и копченых блюд, которые провоцируют развитие патогенных микроорганизмов.
Паховая эпидермофития излечима, но больному нужно не стесняться и при появлении первых симптомов обратиться за медицинской помощью. Своевременные препараты помогут уничтожить грибок и устранить все неприятные признаки болезни.
источник