При незаращении желточно-кишечного протока в области пупка образуется кишечно-пупочный свищ с кишечным или слизистым отделяемым. Основные симптомы — это покраснение, отек кожи в области пупка и появление в пупочной ямке серозных выделений.
Недели полторы назад из пупка стала течь жидкость, мазала дней пять зеленкой, пртирала спиртом, жидкость стала густой, похожей на гной и больше. Пупок прокалола нескольно недель назад гноиться жуть….гной пряп прилипился. Спиртом перекесью водорода обрабатываю и мазью мажу «Спасатель» «Хранитель» ни фига не помогует. А я проколола пупок,примерно месяца три-четыре назад…первые две недели он гноился,так как прокол свежим был…протирала перекисью.
Для выяснения точной причины необходим осмотр хирурга с обязательным бак.посевом отделяемого и ревизией пупочного кольца. Если это омфалит — лечение консервативное.
Развитие омфалита может быть вызвано различными причинами, чаще всего это инфекция (бактериальная или грибковая). Длительное мокнутие приводит к образованию избыточных грануляций на дне пупочной ранки (фунгус пупка), которые затрудняют ее эпителизацию. Некротическая форма омфалита обычно является следствием флегмонозной формы. Процесс распространяется не только в стороны, как при флегмоне передней брюшной стенки, но и вглубь.
При флегмонозной и некротической формах применяют комплексное лечение в условиях стационара, для чего необходимо обратиться в ближайшую дежурную больницу. Только после осмотра хирурга и стандартных диагностических исследований можно выставить правильный диагноз и подобрать оптимальную тактику лечения.
У меня тоже проблема по поводу пупка,прокол уже более года,но гноится не прокол,а сам пупок..не пойму в чем дело..кто может подсказать?но и обрабатываю первый день перекисью…
3- 4 назад начала гноиться верхняя дырочка и кожа вокруг как то немного вздулась. Со всей этой байдой обязательно к хирургу: пупок — ворота во внутрь. Я приехала с моря и у меня стал болеть и гноиться пупок. Я сразу пошла к врачу. Там пупок обработали, осмотрели, прописали антибиотики.
Здравствуйте! у меня 2 дня назад начал болеть пупок… Сегодня неожиданно (при осмотр у зеркала) немножко надавил и из пупка пошла жидкость на подобрее гноя.. Запах не очень резкий (может просто своё себе не воняет)…
При детальном осмотре обнаружил что внутри пупка появилась выпуклость на подобее прыща… На всякий случай в пупок воткнул ватку со спиртом, в конце дня при новом сам осмотре опять было небольшое пупкотечение теперь «жидкость» была немножко с кровью… Счас опять залил пупок спиртом…
И в случае если мне не поможет самолечение, то к какому врачу идти? Понятие «хирург» — растяжимое…. Чаще омфалит развивается у ослабленных детей, родившихся от матерей с неблагоприятно протекавшими беременностью и родами. Клиническая картина омфалита характеризуется местными изменениями и общей реакцией ребенка.
Ребенку при тяжелом течении заболевания назначают антибактериальную терапию в оптимальных дозах и длительным курсом. В настоящее время О. встречается редко. Заболевание чаще всего вызывают стрептококки, стафилококки, реже — кишечная и синегнойная палочка. Кожа в окружности пупка краснеет, напряжена и блестяща, вены расширены, появляются инфильтрация и отек. Инфицированная пупочная ранка чаще закрыта серозными или гнойными корочками.
Гнойное отделяемое свидетельствует о бленнорее пупка (blennorrhea, s. pyorrhea, umbilici). В тяжелых случаях инфекция может распространиться за пределы пупка с развитием флегмоны или даже сепсиса. Неправильно относят к омфалиту мокнущий пупок, который встречается и при чистой пупочной ране с небольшим серозным отделяемым. При разрастании грануляций и образовании гриба пупка необходимо промывать ранку 3% раствором перекиси водорода с последующим прижиганием грануляций палочкой ляписа.
При тяжелом течении с общей реакцией проводят не только местное, но и общее лечение с применением антибиотиков широкого спектра действия. Воспаление пупка встречается нечасто и может развиваться как у детей, так и у взрослых.
Попробуем восполнить этот пробел и рассказать, почему пупок воспаляется у взрослых. Причиной воспаления чаще всего является бактериальная (стрептококки, стафилококки, кишечная и синегнойная палочка) или грибковая инфекция. Однако свищи бывают и приобретённые. Воспаление пупка может быть связано с анатомическими особенностями. Ранки пупка, в которые при ненадлежащем уходе за ними легко попадают болезненные микроорганизмы, которые и становятся возбудителями недуга.
При более тяжелых формах выделения становятся кровянистыми и гнойными, а в результате интоксикации организма страдает общее состояние. Пупок меняет свою форму и становится более выпяченным и горячим на ощупь. Особенно горячим будет область эпицентра воспаления.
Купила мазь тетрациклиновую 3%,помазала и ВСЕ. 3 дня и пупок успокоился!!теперь живу и радуюсь!попробуйте,обязательно поможет. Это может произойти после длительного воспалительного процесса передней брюшной стенки, когда через пупок вскрывается гнойный абсцесс. Но о том, что воспаление пупка бывает и у взрослых, осведомлен не каждый.
источник
Один из первых вопросов, возникающих у молодых родителей после появления в доме малыша, – как правильно обрабатывать пупок? Не нужно бояться этой процедуры, она важна, но в то же время чрезвычайно проста. Всё что нужно – это правильно подобрать средство, соблюдать технику обработки и быть внимательным к своему ребёнку.
До своего рождения ребёнок связан с матерью жизненной нитью – пуповиной. Один её конец соединяется с плацентой, другой – с пупочным кольцом малыша, расположенным на его животике. На протяжении девяти месяцев пуповина снабжает ребёнка питательными веществами и кислородом и одновременно служит каналом для удаления продуктов обмена. После своего первого вдоха младенец перестаёт нуждаться в пуповине, поэтому её перерезают и зажимают скобой или перевязывают ниткой. Уже через сутки сосуды внутри пупочного кольца закрываются, предохраняя новорождённого от кровотечения и попадания инфекций. Через 5–7 дней оставшаяся часть пуповины усыхает и отпадает, оставляя после себя пупочную ранку. Спустя некоторое время ранка закрывается кожей, и образуется пупок – своеобразный шрам, который остаётся у каждого человека на всю жизнь и служит напоминанием о внутриутробном периоде.
Обычно пупок у новорождённого после отпадения пуповины выглядит как впадинка. Но иногда небольшая часть основания пуповины представлена кожей, а не соединительной тканью. В таком случае пупок выступает над поверхностью брюшной стенки на 0,5–2 см и называется кожным пупом. По мере заживления пупочной ранки такой пуп будет постепенно уменьшаться, втягиваясь внутрь. Кожный пуп не должен быть причиной для беспокойства, нужно просто иметь в виду, что процесс заживления может затянуться на более долгий срок.
Пуповина зажата специальной скобой, через неделю она усохнет и отпадет естественным образом
Незаживший пупок у новорождённого представляет собой рану, которая требует соответствующего к себе отношения. Артерии и вены закрылись практически сразу, но риск воспаления тканей всегда остаётся. Недостаточно сформировавшийся иммунитет ребёнка не в состоянии противостоять различным инфекциям, именно поэтому даже маленькая ранка у новорождённого требует пристального внимания.
Несложная процедура обработки пупка необходима по двум причинам:
- она предотвращает попадание патогенных микроорганизмов и возникновение воспаления;
- правильная обработка способствует подсушиванию ранки и скорейшему образованию корочек.
Обработать пупок у младенца можно при помощи разных средств. У каждого из них есть свои достоинства и недостатки, поэтому для каждого конкретного случая средства подбираются индивидуально.
Для первичного обеззараживания ранки используются такие антисептики, как
- Раствор перекиси водорода 3%;
- Раствор марганцовки;
- Хлоргексидин.
На втором этапе обработки в зависимости от состояния пупочной ранки могут применяться:
- Раствор бриллиантового зелёного спиртовой;
- Хлорофиллипт;
- Банеоцин;
- Фукорцин;
- Левомеколь.
Рассмотрим действие и применение этих препаратов более подробно.
Для обработки пупка используется 3%-й раствор. Перекись применяется для дезинфекции и очистки пупочной ранки от корочек перед обработкой основным антисептиком.
Перекись часто используется для дезинфекции пупочной ранки
Достоинства перекиси водорода:
- помогает остановить выделение сукровицы;
- размягчает корочки;
- хорошо сочетается с другими препаратами.
Марганцовокислый калий – проверенное дезинфицирующее средство, обладающее дополнительным подсушивающим эффектом. Обрабатывать пупочную ранку можно раствором 2–5%-й концентрации. Желательно использовать готовый раствор, купленный в аптеке.
При необходимости можно приготовить раствор из порошка в домашних условиях. Сколько порошка сыпать? Совсем немного! Подойдут пропорции раствора для обработки ран: на 70 мл тёплой воды будет достаточно всего лишь двух крупиц перманганата калия. Постарайтесь не брать их руками, используйте пинцет или зубочистку. Мешайте до тех пор, пока частички марганца полностью не растворятся. Допустить попадания нерастворенных кристалликов на кожу малыша нельзя!
Хранить приготовленный раствор можно не больше 10 дней в плотно закрытой ёмкости на полке холодильника. Если раствор потерял свою розовую окраску и приобрёл буроватый оттенок, значит, он утратил свои антисептические свойства и нужно приготовить новый.
При приготовлении и использовании раствора марганцовки нужно соблюдать пропорции, чтобы не обжечь чувствительную детскую кожу слишком высокой концентрацией
Достоинства марганцовки:
- хорошо подсушивает ранку;
- способствует уменьшению выделений;
- убивает возбудителей инфекций.
- если неправильно разводить марганцовку, она может вызывать раздражения и ожоги на теле малыша;
- является антисептиком кратковременного действия, убивающего микробы только в момент обработки, поэтому для эффективной защиты от инфекций его нужно сочетать с препаратами длительного действия.
Для обработки пупочного кольца используется раствор Хлоргексидина в концентрации 0,05%. Он представляет собой прозрачную жидкость, имеющую свойства антисептика. Этот препарат используется не так часто, хотя он достаточно эффективен и безопасен. Были проведены исследования, которые показали, что использование хлоргексидина для обеззараживания пупка существенно снижает риск возникновения пупочных инфекций.
Внимание! Хлоргексидин может вызвать такие побочные эффекты, как сыпь, зуд, сухость кожи и дерматит. Должен использоваться с осторожностью.
Зелёнка или 1%-й спиртовой раствор бриллиантового зелёного – классическое средство, которое до сих пор очень часто используется для ухода за пупочной ранкой у младенцев. Нужно обмакнуть ватную палочку в зелёнку и аккуратно нанести средство на ранку, двигаясь от её центра к краям и стараясь не задевать здоровую кожу вокруг пупка.
Достоинства:
- хорошо дезинфицирует;
- не нуждается в самостоятельном разведении.
- в большом количестве раздражает и обжигает кожу;
- может препятствовать своевременному выявлению покраснений и других признаков воспаления;
- по мнению педиатров, может создавать на поверхности плёнку, препятствующую быстрому заживлению.
Интересный факт: несмотря на популярность зелёнки в странах СНГ, во всём остальном мире она не используется вообще. Это связано с тем, что клинические исследования этого препарата никогда не проводились.
Обработка пупочной ранки зелёнкой
Для обработки пупка в домашних условиях успешно применяется 1%-й спиртовой раствор хлорофиллипта. Этот препарат содержит экстракт листьев эвкалипта и является признанным противомикробным и противоспалительным средством, особенно эффективным при профилактике опасных стафилококковых инфекции.
Хлорофиллипт — эффективное противомиркобное средство на растительной основе
Достоинства хлорофиллипта:
- убивает возбудителей инфекций, в том числе стафилококка;
- не раздражает и не пересушивает чувствительную детскую кожу;
- обладает мощным обеззараживающим эффектом;
- не окрашивает кожу, что позволяет вовремя заметить признаки воспаления.
У моей дочки пупок кровил больше недели. Обрабатывала перекисью с зелёнкой, все вычищала, а на следующий день опять все было в кровавых корочках. Медсестра посоветовала убрать зелёнку, тщательно вычистить перекисью корочки, а потом использовать спиртовой раствор хлорофиллипта. Помогло.
Лисяня, сайт «Страна мам» (www.stranamam.ru)
Лекарственный препарат Банеоцин содержит антибиотики, благодаря которым он имеет выраженные антибактериальные свойства. Выпускается в виде мази или порошка, не имеет противопоказаний по возрасту, может использоваться для обработки пупка ребёнка с рождения. Применяется как для обработки нормальной пупочной ранки, так и при возникновении нагноений и других проявлений инфицирования. При нормальном состоянии пупка используется 2 раза в сутки, при возникновении проблем с заживлением – до 4–5 раз в день. Препарат можно использовать на протяжении недели, но обычно заживление происходит в течение 2–5 суток даже при мокнущем пупке. Имеет противопоказания, поэтому должен использоваться с осторожностью.
Банеоцин успешно используется при инфицировании пупка
Достоинства:
- убивает патогенные микроорганизмы;
- останавливает воспалительный процесс;
- эффективен при лечении мокнущей или гноящейся пупочной ранки.
- возможна аллергическая реакция, проявляющаяся в виде сухости кожи, зуда и покраснения;
- противопоказан при нарушении выделительной функции вследствие сердечной и почечной недостаточности.
Узнала о порошке Банеоцин спустя месяц после рождения моих двойняшек. Столкнулась с такой проблемой, как медленное заживление пупка, которая знакома многим родителям. У одной дочери пуп зажил быстро, а второй моей девочки пуповина была толстая, и пупочная рана все никак не хотела заживать. Я ежедневно проводила полную обработку: сначала перекись, затем зелёнка. Пупок продолжал сочиться, и я поняла, что так мы ничего не добьёмся. Объяснила ситуацию патронажной медсестре, и она посоветовала антибиотик для наружного применения Банеоцин. Порошок решил проблему очень быстро, буквально за два дня. Присыпала пупок около 5 раз в сутки. Удивилась, почему нам сразу не назначили этот препарат. Видимо, антибиотики всё-таки должны применяться только в крайнем случае при острой необходимости.
Lebosch, сайт «Отзовик» (www.otzovik.com)
Фукорцин – это сильный противомикробный препарат, имеющий ярко выраженное антисептическое и противогрибковое действие. Он имеет яркий бордовый цвет и выпускается в виде водного или спиртового раствора.
Фукорцин — сильный антисептик для сложных ситуаций
Достоинства:
- эффективно борется с инфекциями;
- хорошо подсушивает мокнущие ранки.
- содержит токсичный компонент – фенол;
- не должен применяться при повышенной чувствительности кожи и аллергии на препарат;
- у детей до 12 лет должен использоваться строго по показаниям.
Внимание! Из-за наличия в составе препарата токсичного вещества у новорождённых детей фукорцин должен использоваться по назначению врача. Применяется при возникновении осложнений при заживании пупочной ранки. Нормально заживающий пупок обрабатывать этим лекарственным средством нельзя.
У моего ребёнка был мокнущий пупок, с которым мы провозились целый месяц. Наконец один хирург посоветовал обрабатывать пуп раствором фукорцина, после чего ранка стала сохнуть просто на глазах. Через 3 дня пупок перестал мокнуть, через неделю зажил.
Ольга, сайт «папа + мама» (www.38mama.ru)
Мазь Левомеколь – это комбинированное средство, обладающее свойствами антибиотика и стимулятора регенерации кожи. Препарат оказывает антибактериальное и противовоспалительное действие и в то же время способствует восстановлению структуры тканей.
Левомеколь — отличное комплексное средство, разрешенное к использованию с рождения
Достоинства:
- очищает пупочную ранку и способствует скорейшему заживлению;
- обладает регенерирующим эффектом;
- может использоваться как для обработки здоровой пупочной ранки, так и при различных осложнениях.
Недостатки: длительное применение мази может вызвать аллергические реакции в виде крапивницы, зуда, сыпи, покраснений.
Из средств для очистки и обеззараживания ранки на первом этапе, таких как раствор перекиси водорода, хлоргексидина или марганцовки, нужно выбрать один на усмотрение родителей. Для снятия корочек лучше подойдёт перекись.
Для второго этапа обработки возможны варианты. Проконсультируйтесь со своим педиатром.
- Если пупок заживает нормально, не наблюдается никаких осложнений и ребёнок здоров, мама может самостоятельно выбрать зелёнку или — когда у малыша нет наследственной склонности к аллергическим реакциям — Хлорофиллипт.
- Если возникли трудности при заживании пупка, могут помочь Левомеколь или Банеоцин.
- Фукорцин из-за высокой токсичности стоит использовать только в крайних, проблемных ситуациях, обязательно проконсультировавшись с педиатром.
И в любом случае при возникновении признаков аллергии (покраснениях или сыпи на коже) обратитесь врачу. Обязательно сообщите ему, какие препараты вы использовали.
Удобнее всего ухаживать за пупочной ранкой утром сразу после пробуждения или вечером после купания. Обработка включает в себя несколько последовательных действий.
- Перед началом обработки тщательно вымойте руки и положите ребёнка на ровную поверхность.
- Пальцами одной руки аккуратно раскройте пупок, второй рукой капните в него раствор перекиси водорода (хлоргексидина или марганцовки) из пипетки или дозатора на бутылочке.
- Дождитесь, пока перекись перестанет шипеть и пузыриться, размягчая корочки, затем с помощью ватной палочки отделите их от ранки. Делать это нужно лёгкими вращательными движениями, без усилий. Отрывать корочки, которые не отстают самостоятельно, нельзя!
- После очищения пупок нужно высушить. Для этого промокните его ватным тампоном или отрезом бинта, сложенным в несколько раз.
- Снова раздвиньте края пупка и капните в него перекись водорода или другой выбранный для обработки раствор (зелёнку, хлорофиллипт). Можно нанести препарат ватной палочкой, что особенно удобно, если вы пользуетесь мазью. Порошкообразное средство просто насыпается на ранку.
Если на первом этапе при очередной обработке перекись водорода не шипит и не образует пены, это значит, что пупочная ранка зажила, и использование перекиси больше не требуется.
Если часть пуповины с зажимом ещё не отпала, обрабатывать пупок нужно следующим образом.
- Чистыми руками возьмите перекись водорода и обильно полейте ею участок кожи под прищепкой. Можно дополнительно обработать перекисью и сам зажим.
- Выждите около 30 секунд до размягчения корочки. Перекись должна перестать шипеть.
- С помощью ваты снимите размягчённые корочки вокруг пуповины. Не бойтесь прикасаться к прищепке, но и сильно тянуть тоже не нужно. Она сама должна легко отпасть в нужный момент, не причиняя ребёнку дискомфорта.
- После очищения пупочного кольца под зажимом оно просушивается при помощи ватного тампона и смазывается зелёнкой, хлорофиллиптом или другим средством. По возможности не допускайте попадания препарата на прилегающую кожу.
В момент, когда культя пуповины отпадёт, можно увидеть на её месте несколько капель крови – это нормально.
Уильям Сирз, американский педиатр
Лучшее лекарство для пупка – свежий воздух.
Детский доктор Е.О. Комаровский
До того момента, пока пупочная ранка полностью не заживёт, уход за малышом будет иметь свои особенности. Для скорейшего заживления пупка и предотвращения различных осложнений придерживайтесь следующих правил.
- Обрабатывать нормально заживающий пупок нужно не чаще 1–2 раз в день. Чрезмерная частота обработок будет только мешать заживлению. Более частое нанесение специальных препаратов возможно только при лечении осложнений по схеме, составленной врачом.
- Обеспечьте доступ воздуха, держа ранку по возможности открытой. Это не значит, что животик ребёнка должен быть все время голеньким. Если в помещении прохладно, он должен быть одет соответственно, главное, чтобы одежда была из натуральных тканей. Если вы надеваете на ребёнка ползунки, следите, чтобы резинка не проходила в области пупка.
- Используйте специальные подгузники. Для нормального заживления пупка очень желательно, чтобы поясок подгузника не прижимался к пупочной ранке. Одноразовые подгузники для новорождённых достаточно часто имеют специальную выемку в области пупка или заниженную талию. Если подгузники, которые вы используйте, перекрывают пупок, старайтесь застёгивать их неплотно и подворачивать поясок.
- Соблюдайте осторожность при купании. Купать ребёнка с незажившей пупочной ранкой не запрещается, но врачи рекомендуют использовать такие способы обеззараживания воды, как кипячение или добавление в воду раствора марганцовки. Если пуповина ещё не отпала, желательно ограничиться обтираниями губкой, смоченной тёплой водой. В таком случае нужно избегать попадания воды на ранку. Воздержаться от купания также стоит, если пупок гноится, – это позволит избежать распространения инфекции.
- После купания обязательно промокните и обработайте пупок.
Внимание! При использовании марганцовки во время купания не добавляйте порошок прямо в ванночку, чтобы избежать попадания нерастворенных кристаллов на детскую кожу. Приготовьте раствор в отдельной ёмкости и только после этого добавьте его в воду в таком количестве, чтобы она приобрела светло-розовый цвет.
При уходе за пупком у новорождённого очень важно не переусердствовать. Неправильные действия могут привести к осложнениям.
- Нельзя обрабатывать пупок чаще 1–2 раз в день за исключением проблемных случаев, когда частота обработок указывается врачом.
- Запрещено заклеивать ранку пластырем. Это не предохранит её от попадания микробов, зато перекроет доступ воздуха, необходимого для заживления.
- Не нужно использовать больше двух средств для обработки. Одним средством очищаем ранку, другим смазываем для длительного обеззараживания. Дополнительные препараты можно использовать только по назначению врача.
Иногда пупочная ранка заживает плохо, несмотря на усилия родителей. В процессе могут возникать различные осложнения, одни из которых легко лечатся за несколько дней, другие требуют серьёзного вмешательства специалистов. Обратите внимание на некоторые признаки и симптомы, которые могут появиться в процессе заживления пупка.
- Пупок долго не заживает. Это может происходить по разным причинам. Из-за толстой пуповины, слабого иммунитета ребёнка или из-за чрезмерного ухода. Если вы всё делаете правильно, но ранка никак не хочет заживать, посоветуйтесь с врачом.
- Пупок мокнет более двух недель. Окончательное заживление пупочной ранки длится около 3 недель, но уже спустя 2 недели не должно наблюдаться никаких выделений. Если пупок продолжает мокнуть, это говорит об инфицировании. Обратитесь к врачу, который назначит дополнительный антисептик.
- Пупок гноится. Желтоватые или зеленоватые выделения, имеющие неприятный запах, свидетельствуют о том, что в ранку попала инфекция. В этом случае педиатр также должен выписать антисептические препараты для уничтожения патогенной микрофлоры, попавшей в пупок.
- Из пупка выделяется кровь, на дне ранки образуется красноватый узелок до 2 см в диаметре. Это признак появления гранулёмы, вызванной быстрым ростом тканей и капилляров. Нужно обратиться к врачу, который должен прижечь образование нитратом серебра. Дальнейшее лечение будет заключаться в правильной обработке ранки.
- Воспалилось пупочное кольцо, кожа вокруг покраснела и опухла, пупок сильно кровит, поднялась температура. Эти симптомы свидетельствуют о возникновении опасного воспаления – омфалита. Это заболевание может привести к таким серьёзным осложнениям, как перитонит брюшной полости и заражение крови. Требуется немедленное вмешательство врача.
- Пупок надувается при кашле или во время плача ребёнка. Вздутие может достигать размеров грецкого ореха и особенно заметно при удержании малыша в вертикальном положении. Симптомы указывают на образование грыжи пупка. Заболевание требует обращения к детскому хирургу, который покажет специальные упражнения для ребёнка и массаж, способствующие вправлению грыжи. Если до 3 лет грыжа не пройдёт сама, может потребоваться оперативное вмешательство.
Соблюдение правил ухода поможет маме уже через несколько недель наслаждаться видом симпатичного и полностью зажившего пупка своей крохи. А при возникновении проблем знающие родители смогут вовремя принять меры и не допустить развития опасных осложнений.
источник
Доброго времени суток!
Предыстория.
Недавно пересматривая фотографии своей малышки увидела ее , тогда больной пупок и вспомнила тот ужас который нам пришлось пережить.
В роддоме котором я рожала свою дочку, пупок не завязывают, а накладывают клипсу и как я узнала позже это не всегда хорошо заканчивается и с подобной проблемой столкнулась ни одна я.
Изначально все вроде было хорошо пупочный остаток подсыхал, но ни как не отваливался, врач советовал обрабатывать хлоргексидином и перекрестью водорода, но прошла неделя, затем вторая , а пупочный остаток ни как не хотел засыхать и отваливаться. По совету медсестры начала обрабатывать пупок Магния сульфат (магнезия) в ампулах, тогда подсыхание пошло намного быстрее и уже через три дня пупочный остаток вместе с клипсой отвалились и ранка вроде подсыхала. Казалось все идет хорошо, но пришла врач и обработала пупочную ранку сама. После этого и начались наши беды.
Пупочная ранка воспалилась, покраснела и увеличилась в размерах, тогда врач посоветовала присыпать ранку Баниоцином (средство хорошее, но не в нашей ситуации, Баниоцин подсушивает и образуется корочка).
Пупочная ранка, после применения Баниоцина подсохла моментально и образовалась корочка, но воспаление меньше не стало, пупок увеличился в разы и начал выпирать наружу,
На этом наша предыстория заканчивается и начинается лечение Левомиколем.
Дошло все до того, что у ребенка поднялась температура, ранка кровоточила и гноилась уже не на шутку. Повезла я ребенка в детскую хирургию. Ребенка осматривали несколько хирургов, в том числе и заведующий отделением. Поставили диагноз — пупочный свищ. Хотели ребенка ложить в стационар в итоге приняли решение не ложить так как на тот момент больница была закрыта на карантин из-за ветрянки. Но мне поставили условие каждый день возить ребенка в больницу на осмотр и лечение.
Начальное лечение заключалось в том, что пупочную ранку каждый день обрабатывали и делали перевязки с левомиколем. Мне категорически было запрещено снимать пластырь и прикасаться к пупочной ранке самой.
Так целую неделю , каждый день я возила ребенка в больницу пока гной не ушел. После нам было назначено дополнительное лечение в физиокабинете, но левомиколь по прежнему накладывали каждый день. Я считаю, что именно этот препарат помог избавится от гнойных выделений и помог избежать стационарного лечения.
Сейчас ребенку уже год и пупок не беспокоит. Но левомиколь всегда есть у меня в аптечке на случай гнойных воспаление и с прыщами он справляется быстро.
Показания и способ применения.
Показания к применению препарата МАЗЬ ЛЕВОМЕКОЛЬ
— лечение гнойных ран у животных, инфицированных смешанной микрофлорой (включая стафилококки, синегнойную и кишечную палочки).
Мазь Левомеколь применяют наружно, нанося тонким ровным слоем непосредственно на пораженную поверхность, полностью ее закрывая, 1-2 раза в сутки, ежедневно в течение 5-10 дней.
Для введения мази в гнойные полости ею пропитывают марлевые салфетки и рыхло заполняют ими рану или, предварительно подогрев мазь до 35-36°С, вводят ее через катетер (дренажную трубку) с помощью шприца.
При пропуске одной или нескольких обработок Мазью Левомеколь ее использование следует продолжить в соответствии с порядком применения.
И конечно советую всегда иметь этот препарат под рукой.
Перед применением посоветуйтесь с врачом.
источник
Уход за пупочной ранкой малыша часто становится огромной проблемой для мамы с папой. Родители не знают, как правильно проводить процедуру. Иногда они опасаются повредить нежную кожу новорожденного, боясь даже прикоснуться к пупку.
Бывает и обратная ситуация, когда данную область обрабатывают очень часто, используя спиртовые антисептики, что приводит к повреждению кожных покровов. «Как ухаживать за пупком новорожденного» — серьезный вопрос, который требует конкретных знаний и ответственного подхода.
Из этой статьи вы узнаете
Ребенок, пребывая в чреве матери, соединен с ней специальным органом — пуповиной. В пупочном канатике проходят кровеносные сосуды и специальные протоки. Пупочные артерии забирают кровь, содержащую углекислый газ и продукты обмена, от плода и несут к плаценте. По пупочным венам малыш получает от материнского организма питательные вещества и кислород.
После того как ребенок появился на свет и сделал первый самостоятельный вдох, необходимость в пуповине отпадает. Ее перерезают между двумя наложенными зажимами. Участок, который отходит от новорожденного, обрабатывают, затем накладывают на расстоянии 2 см специальную клемму, формируя пуповинный остаток.
Далее судьба этого остатка может иметь два сценария:
- На вторые сутки после родов его отсекают скальпелем или хирургическими ножницами. На ранку плотно накладывают стерильную повязку, которую через два часа ослабляют, а на вторые сутки снимают.
- На оставшийся фрагмент пуповины надевают металлический зажим или специальную пластмассовую прищепку. Пупок оставляют открытым.
Вне зависимости от того, какой вариант формирования пупочной ранки был выбран, она будет требовать ежедневного правильного ухода. За 2–4 недели эпителиальная ткань, как правило, уже полностью покрывает раневую поверхность.
В большинстве российских роддомов принято обрабатывать пупок ежедневно перманганатом калия и перекисью водорода. Процедура одинакова для пупочных ранок без наличия остатка пуповины и для пупков с прищепкой.
Во втором случае оставшийся фрагмент пуповины постепенно высыхает и самостоятельно отпадает на 5–7-е сутки. Отделение пуповинного остатка может быть более длительным у детей с толстой пуповиной и в силу других индивидуальных особенностей. Поэтому нередко маму с малышом выписывают из больницы с наличием прищепки.
Как обрабатывать пупок новорожденного самостоятельно в домашних условиях, подробно объясняют медсестры и врачи родильного дома. Если у мамы остаются вопросы, она должна их задать, чтобы иметь полноценные сведения об уходе за малышом.
Информации о том, как проводить туалет пупка, в интернете очень много. По этому вопросу существуют разные мнения. Есть последователи старой школы, которые не допускают обработки новорожденного без зеленки и перекиси водорода.
Есть сторонники зарубежной тактики. К ним относится и популярный в России педиатр Евгений Олегович Комаровский, который придерживается стандартов ВОЗ и рекомендует открытое ведение пуповинного остатка.
Многие опытные мамы делятся советами, выкладывают фото и видео с пошаговыми инструкциями на данную тему. Насколько можно доверять этой информации — каждый решает для себя сам. Как именно родители будут осуществлять уход за пупочной ранкой — также их выбор.
Медики советуют иметь аптечку, в состав которой будут включены следующие препараты и средства:
- 3%-ный раствор перекиси водорода;
- стерильная пипетка;
- 1%-ный раствор бриллиантового зеленого;
- 2–5%-ный раствор перманганата калия;
- стерильные ватные палочки, ватные тампоны и салфетки;
- 1%-ный раствор «Хлорофиллипта»;
- кровоостанавливающая губка.
Лекарства для обработки должны быть всегда под рукой. Даже если родители не прибегают к ежедневному использованию антисептиков, в любой момент в пупочную ранку может попасть грязь. Допускать, чтобы пупок был грязным, ни в коем случае нельзя, так как это может привести к возникновению воспалительного процесса (омфалит).
Малыш может трогать и расковыривать пуповинный остаток. Прищепку можно случайно задеть, вследствие чего пупочная ранка может закровить. На этот случай пригодится кровоостанавливающая губка. Пользоваться ей легко: вытащить из упаковки и плотно приложить к кровоточащему участку на 1–2 минуты.
Важно! Пупок должен быть всегда открытым. Доступ свежего воздуха позволит пупочному остатку быстрее высохнуть и отпасть, формируя здоровый рубец.
Грудничка следует одевать в удобные, свободные вещи, которые не сдавливают и не травмируют животик. Если поясок подгузника закрывает пупок, его нужно подвернуть (есть специальные модели с выемкой). При смене подгузника следует проверять область пупка. Если в ней скопилась грязь или жидкость, ее следует аккуратно удалить стерильной салфеткой или ватной палочкой.
У детей, которые носят трусики или ползунки, в пупочную ямку может попасть моча. Если это случилось, нужно провести дополнительную обработку.
Помимо гигиены самого грудничка, необходимо каждый день проводить влажную уборку детской комнаты с проветриванием и кварцеванием. Все вещи ребенка должны быть чистыми и проутюженными. Игрушки необходимо мыть хозяйственным или антибактериальным мылом.
Обработка пупка новорожденного, согласно советскому стандарту, подразумевает использование 3%-ной перекиси водорода и раствора бриллиантового зеленого. На ранку вначале нужно капнуть несколько капелек перекиси, затем почистить ее от корочек и загрязнений, аккуратно оттянув зажим, потом прижигать зеленкой. Прищепку также следует смазывать антисептиком.
Некоторые врачи категорически не советуют мазать пупочную ранку бриллиантовой зеленью, так как из-за насыщенного изумрудного цвета можно не заметить покраснения на коже. Чем заменить зеленку — есть несколько вариантов:
- фурацилин — является абсолютно безопасным средством, обладает мощным противомикробным эффектом, рекомендован при гнойных осложнениях, но с фурацилиновым спиртом надо быть аккуратнее, так как он может вызвать кожные реакции;
- хлоргексидин 0,05% — хороший антисептик, однако способен сушить кожу, провоцируя зуд и проявления дерматита;
- спрей и раствор «Мирамистин» — очень популярный препарат, который дает хороший результат и редко вызывает нежелательные последствия;
- 5%-ный раствор йода — проверенное средство, но может привести к ожогу кожи и аллергии, поэтому его следует применять с осторожностью, возможно использование «Бетадина» и йодинола, которые также содержат йод, но имеют меньше побочных эффектов;
- «Фукорцин» (на водной или спиртовой основе) — используется при мокнущем пупке и появлении инфекции;
- настойка календулы — прекрасное природное средство, оказывающее заживляющее действие;
- порошок «Банеоцин» — показан при лечении мокнущего пупка;
- 1%-ный спиртовой раствор «Хлорофиллипта» — натуральный растительный препарат, с мягким действием, особенно эффективный при стафилококковой инфекции;
- порошок стрептоцида — рекомендован при осложнениях и развитии микробной инфекции;
- борный спирт — показан при наличии воспаления, может сушить кожу и вызывать побочные реакции;
- 2%-ная салициловая кислота — допустима к применению по предписанию врача;
- «Пурелан» (ланолин) — прекрасно подходит для заживления нежной кожи пупка, абсолютно безвредный;
- мазь «Левомеколь» — используется по назначению врача при инфекционных осложнениях.
Еще одним классическим средством в арсенале русских врачей была и остается марганцовка. Раствор можно приготавливать дома самостоятельно, растворив кристаллы перманганата калия (5 г) в кипяченой воде (100 мл).
Однако лучше купить готовый препарат в аптеке, чтобы не ошибиться с пропорциями. Перед применением марганцовку нужно пропускать через несколько слоев марли, чтобы исключить ожог кожи нерастворившимися кристаллами. Готовый раствор хранится не более суток в плотно закрытой посуде.
Следует понимать, что любой из этих препаратов может негативно повлиять на состояние и здоровье ребенка, так как организм маленького человека еще до конца не сформирован и способен давать неожиданные реакции.
Кожа грудничка (особенно недоношенного) еще не зрелая и не обладает барьерной функцией, как у взрослых людей или детей старшего возраста. Поэтому лучше воздержаться от экспериментов со своим малышом и четко следовать инструкциям доктора.
Внимание! Есть данные о высоком риске общей интоксикации, развитии метгемоглобинемии, судорог и других осложнений при применении анилиновых красителей (зеленка, «Фукорцин», синька) у маленьких детей.
Общепринятый алгоритм гигиенических манипуляций для пупочка без прищепки такой же, как для детей с имеющимся остатком пуповины. Поэтапно он выглядит так:
- Вымыть руки с мылом.
- Приготовить все необходимое для обработки (растворы, ватные палочки и т. д.) и организовать для себя рабочее место.
- Положить малыша перед собой и осмотреть пупок, при этом аккуратно разводить пальцами кожу вокруг.
- В первые дни после выписки и при наличии корочек, выделений или загрязнений нужно обработать ранку перекисью водорода, капнув пару капель в середину пупочной ямки.
- Подождать несколько секунд, пока произойдет реакция.
- Очистить пупок. При этом коросты и грязь следует убирать очень аккуратно, без давления. Если выпадения корочек не произошло, не стоит прилагать усилия, они не должны отрываться с трудом. При последующих обработках желаемый результат будет достигнут.
- Высушить поверхность, нежно прикасаясь стерильной ватной палочкой, тампоном или салфеткой к обрабатываемой зоне.
- Прижечь ранку зеленкой или другим антисептиком, аккуратно поставив несколько точек, без нажима, от центра к периферии, не затрагивая при этом кожу вокруг.
- Одеть ребенка в чистые вещи, обеспечив доступ воздуха к околопупочной области.
Если родители выбрали для своего малыша ведение пупочной ранки согласно мировым стандартам, то прибегать к ее обработке следует только при наличии выделений или по показаниям доктора. Сухой пупок не трогают.
При появлении различных неинфекционных или бактериальных осложнений обычную обработку дополняют лечебными манипуляциями. Возможно, понадобится промывать пупок раствором марганцовки или помазать антибактериальным средством.
Как грамотно проводить подобные процедуры, должен объяснить родителям врач или медицинская сестра. Самостоятельно назначать своему ребенку средства для лечения и профилактики заболеваний пупка нельзя.
Сколько по времени обрабатывать пуповинный остаток — точных сроков нет. Когда именно произойдет его отпадение, зависит от ряда факторов (размер пупочного кольца, состояние иммунной системы, индивидуальные особенности организма).
В любом случае нельзя торопить этот процесс. Остаток пуповины должен отваливаться самостоятельно. Если он долго не отпадает, не стоит переживать. Однако это повод показать пупок педиатру.
Как часто проводить обработку — зависит от ситуации. Если с ранкой все нормально, то достаточно уделять ей внимание раз в сутки. При появлении выделений (кровь, гной) гигиенические манипуляции проводят 3–4 раза в день. Чаще применять антисептики опасно, так как это может вызвать раздражение кожи и другие нежелательные реакции.
К первому месяцу жизни происходит полное заживление ранки. Она должна покрыться эпителием и у детей с открытым ведением пупка, и у малышей, которым производили ежедневную антисептическую обработку.
При ежедневной обработке пупка родители замечают малейшие изменения этой зоны. Следующие проявления будут сигнализировать о том, что нужно срочно показать младенца детскому врачу:
- изменение структуры и цвета кожных покровов в пупочной ямке и вокруг нее;
- припухлость в околопупочной области;
- любые выделения из пупка, особенно гнойного или кровянистого характера;
- повышение температуры тела (общее и локальное);
- общее недомогание младенца, отказ от груди (бутылочки);
- повторяющаяся неадекватная реакция новорожденного на обработку пупочной ранки (сильный плач, выгибание тела и т. д.).
Пупок может припухать, краснеть, мокнуть, гноиться и кровоточить из-за наличия в нем инфекции. Воспаление пупка (омфалит) является опасным заболеванием, которое может привести к серьезным последствиям.
Важно! Не следует ждать, когда ситуация ухудшится или пытаться получить информацию из интернета или от подруг. Заниматься самолечением ребенка недопустимо! Грудничка должен наблюдать специалист.
Также не следует сразу паниковать при обнаружении каких-либо изменений. Нужно понаблюдать за ними пару часов. Иногда покраснение на коже может быть обусловлено местной реакцией. Раздражение вызывают одежда, подгузник, прищепка и средства, которыми производится обработка.
Если мама заподозрила, что кожные проявления стали появляться из-за постоянного соприкосновения с пупочным остатком, границы красной зоны нужно аккуратно очертить. Через час проверить кожу малыша. Если гиперемия (покраснение) вышла за пределы обозначенной области, то следует незамедлительно обратиться к врачу.
Нужно внимательно наблюдать за малышом, если он постоянно проявляет беспокойство во время обработки и сильно плачет. Возможно, он испытывает боль при надавливании на пупок, что может сигнализировать о наличии скрытых симптомов.
Если родители обнаружили в пупке узелковое образование, это, скорее всего, пупочный фунгус. Он не опасен для здоровья ребенка, переставать выполнять гигиенические манипуляции не нужно. Однако малыша следует показать врачу.
Также обратиться к педиатру следует, когда пупочная ранка не заживает более трех недель. Если длительное заживление сопровождается постоянными скудными выделениями (мокнущий пупок), это может говорить о симптомах хирургической патологии (свищ урахуса или желточного протока). В таком случае новорожденного должен осмотреть детский хирург.
Купание новорожденного — это отдельный важный этап в жизни ребенка и родителей. О том, когда и как купать малыша, споров много. Некоторые педиатры разрешают полноценные водные процедуры с первых дней жизни, другие рекомендуют воздержаться, пока грудничку не исполнится 1 месяц.
Доктор Комаровский не советует полностью погружать ребенка в воду, если отсыхания пуповинного остатка еще не произошло. Чтобы не мочить пупок, вполне достаточно протирать малыша влажными салфетками, нежно очищая кожу.
Подробнее о купании малыша с прищепкой читайте здесь.
Вне зависимости от того, зажил пупок или нет, ребенка надо обязательно выкладывать на живот. Естественно, при наличии незажившей пупочной ранки делать это нужно с особой осторожностью, чтобы ее не травмировать.
Выкладывать малыша следует ненадолго, начиная с одной минуты, постепенно увеличивая время пребывания на животе. Если пупок начал кровоточить, произошло отпадание прищепки или возникла другая нежелательная реакция, выкладывание на животик следует приостановить до устранения данных осложнений.
ВАЖНО! *при копировании материалов статьи обязательно указывайте активную ссылку на первоисточник: https://razvitie-vospitanie.ru/uhod/obrabotka_pupka.html
Если вам понравилась статья — поставьте лайк и оставьте свой комментарий ниже. Нам важно ваше мнение!
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Препарат Банеоцин эффективно уничтожает следующие виды микроорганизмов:
1.Грамположительные бактерии :
- стрептококки (Streptococcus spp., Streptococcus faecalis), включая гемолитический стрептококк;
- стафилококки (Staphylococcus spp.);
- клостридии (Clostr >Грибки : актиномицеты (Actinomyces spp.).
3.Грамотрицательные бактерии :- нейссерии (Neisseria spp., Neisseria meningitidis), включая возбудителя гонореи;
- гемофильная палочка (Haemophilus influenzae);
- фузобактерии (Fusobacterium spp.);
- протей (Proteus spp.);
- энтеробактерии (Enterobacter aerogenes);
- клебсиелла (Klebsiella pneumoniae);
- сальмонелла (Salmonella spp.);
- шигелла (Shigella spp.);
- холерный вибрион (Vibrio cholerae);
- кишечная палочка (Escherichia coli);
- микобактерия туберкулеза (Mycobacterium tuberculosis);
- боррелия (Borellia spp.);
- лептоспира (Leptospira interrogans).
Банеоцин можно применять без опасения, что произойдет привыкание и сформируются устойчивые штаммы бактерий. К данному препарату практически никогда не развивается устойчивость, что обуславливает его высокую эффективность. Мазь и порошок не теряют своих выраженных антибактериальных свойств при попадании на них крови или других биологических жидкостей.
Мазь или порошок Банеоцин успешно применяются для лечения различных инфекционно-воспалительных заболеваний, которые вызываются микроорганизмами, чувствительными к активным компонентам препарата. В основном мазь Банеоцин эффективна при лечении:
- гнойничковых поражений кожи (фурункулы, карбункулы);
- гнойных инфекций (гидраденит, фолликулит, пиодермия);
- абсцессов;
- для профилактики развития инфекционного воспаления после хирургических вмешательств (например, прокол мочки уха, пупка и др.).
Мазь отлично устраняет источник инфекции (микроорганизм), ускоряет заживление ранок и уменьшает выраженность воспалительного процесса. Благодаря этим свойствам Банеоцин можно применять для лечения ожогов.
Порошок Банеоцин также эффективен для лечения инфекций, локализованных на поверхности кожи. Препарат успешно используется при ветрянке, герпетических высыпаниях, язвах и экземе, а также для обработки пупка у новорожденных детей, послеоперационных швов, в том числе послеродовых травм (разрыв промежности и др.). Порошок Банеоцин также обладает мощным антибактериальным свойством, что позволяет уничтожить возбудитель инфекции, ускорить заживление ран и травматических повреждений кожи, а также уменьшить выраженность воспалительных процессов.
Сфера применения Банеоцина довольно широка – препарат используется в дерматологии, гинекологии, педиатрии и отоларингологии. Порошок и мазь имеют разные физические свойства, поэтому применяются для лечения разных инфекций.
Показания к применению порошка Банеоцин в различных сферах медицины отражены в таблице:
Сфера медицины Порошок – показания к применению Мазь – показания к применению Дерматология Лечение и профилактика гнойничков, прыщиков Не тяжелые инфекции кожных покровов и слизистых – контагиозное импетиго, фурункулы и карбункулы Лечение и профилактика инфицирования небольших раневых поверхностей Фолликулит и глубокий фолликулит на волосистой поверхности головы Обработка ранок и небольших хирургических разрезов и проколов (мочки уха, пупка, иссечение рубцов, прижигание, пересадка кожи, трещины, мокнущие раны и т.д.) Гнойный гидраденит (воспаление лимфоузла) Лечение ожогов Абсцессы потовых желез (псевдофурункулез) Лечение инфекций травматических ран (царапины, порезы и т.д.) Абсцессы на коже Лечение пузырьков на коже при ветрянке или герпетической инфекции Паронихия Инфицированные трофические язвы при варикозе Эктима Экзема Пиодермия (множественные гнойничковые поражения кожи) Инфицирование дерматозов (язвы при экземе и т.д.) Лечение инфекции и ее профилактика при травматических, хирургических или косметических повреждениях кожи (ожог, пересадка кожи, прокол уха, порезы в результате обрезного маникюра и т.д.) Инфицированные трофические язвы при варикозе Гинекология Лечение разрывов промежности или разрезов (эпизиотомия) Лечение разрывов промежности Лечение мастита с дренированием Применение при лапаротомии (операции с вскрытием брюшной полости) Профилактика мастита Лечение разрезов промежности (эпизиотомия) Лечение мастита с дренированием Профилактика мастита Отоларингология Лечение вторичных инфекций при остром и хроническом насморке Лечение наружного отита Профилактика инфекции после операции на пазухах носа и лба или на сосцевидном отростке Педиатрия Обработка пупочной ранки для профилактики инфицирования Лечение пеленочного дерматита Дети и взрослые люди должны наносить мазь или порошок локально, строго на инфицированный участок. Можно просто наносить мазь на пораженное место или присыпать его порошком Банеоцин, а можно сверху прикрывать обработанный участок повязкой. Обработку пораженных участков мазью Банеоцин осуществляют два–три раза в день, а порошком присыпают 2–4 раза в день.
Если проводится лечение ожогов, которые захватывают более 20% поверхности тела, то обработка порошком Банеоцин проводится единожды в сутки. Такое ограничение связано с возможностью всасывания препарата в кровоток. Однако за время использования препарата не было зарегистрировано ни одного случая передозировки.
При лечении Банеоцином существует максимально допустимая доза, которая составляет 1 г активного вещества в сутки, что соответствует 200 граммам порошка или мази. При таких дозировках Банеоцина курс лечения составляет 1 сутки. Если после применения мази или порошка в максимальных дозах необходим второй курс лечения Банеоцином, то допустимые дозировки уменьшаются в два раза. Лечение с превышением указанных максимальных дозировок может приводить к всасыванию большого количества Банеоцина в кровь, что чревато высоким риском токсического поражения почек и уха. Поэтому терапия большими дозами мази или порошка должна проводиться под наблюдением, с тщательным контролем наличия симптомов поражения почек или уха.
При наличии патологии печени или почек, в том числе их недостаточности, терапия Банеоцином увеличивает риск формирования токсического поражения этих органов. Именно поэтому на фоне терапии необходимо регулярно отслеживать состояние человека, делая анализы крови, мочи, а также проверку слуха.
Мазь Банеоцин необходимо наносить на турунды при лечении инфекций наружного слухового прохода (наружного отита), больших ран и разрезов, которые будут заживать с образованием рубца. В этом случае мазь наносится на ватную турунду, которая вводится в полость (например, уха), или в рану. При нанесении Банеоцина следите за тем, чтобы препарат не попадал в глаза. Долговременное лечение отита мазью значительно увеличивает риск развития поражений уха токсического характера.
Длительный период использования мази или порошка Банеоцин может спровоцировать развитие грибковых инфекций, что требует применения дополнительных лекарственных средств.
Если на фоне применения Банеоцина развилась аллергия или присоединилась другая инфекция, то использование препарата следует прекратить.
Применение Банеоцина вместе с наркотическим и ненаркотическими обезболивающими, а также миорелаксантами (препараты, расслабляющие мышцы) может привести к развитию временного паралича за счет нарушения передачи нервного импульса к мышцам.
Мазь и порошок Банеоцин содержат антибиотики, которые способны всасываться в кровь в незначительном количестве. Однако, попав в кровоток, антибиотики Банеоцина способны проникать через плаценту к плоду. Поэтому применение мази или порошка на протяжении беременности и грудного вскармливания должно быть острожным. Решение об использовании Банеоцина беременной или кормящей женщиной должно приниматься только тогда, когда польза будет значительно выше предполагаемых рисков.
Беременные и кормящие женщины не должны обрабатывать Банеоцином большие площади кожи, поскольку всосавшись, аминогликозиды мази или порошка способны привести к развитию патологии кохлеарного аппарата внутреннего уха плода. Если препарат наносится на область груди, то перед кормлением ребенка необходимо смывать препарат с поверхности кожи.
Порошок Банеоцин можно применять для обработки пупочно ранки новорожденного ребенка с первого дня жизни. Эффективность порошка Банеоцин — очень высокая, пупочная ранка заживает в течение 2 – 5 суток. Порошком можно пользоваться и для обработки нативной ранки, и для лечения мокнущей или гноящейся пупочной культи.
Для обработки нормальной пупочной ранки необходимо присыпать ее порошком Банеоцин дважды в сутки. Предварительно промойте пупочную ранку перекисью водорода 3%, подсушите ватным тампоном или ватной палочкой, и засыпьте порошок Банеоцин прямо в ранку. Обработку проводить 3 – 5 суток, до полного заживления и подсыхания пупочной ранки.
Если пупочная ранка гноится, мокнет и не заживает, то обработку Банеоцином можно проводить до 4 – 5 раз в сутки. В этом случае также необходимо сначала промыть ранку перекисью водорода 3%, просушить ватным тампоном или палочкой, затем присыпать порошком Банеоцина. Обработку проводить по мере необходимости: после обработки ранки оставить ее, а когда вновь появится мокнутие или гной, снова провести все манипуляции по очистке перекисью, подсушиванию ватой и присыпанием порошком Банеоцина. Обычно заживление даже гноящейся ранки происходит в течение 3 – 5 суток, но допускается использование порошка на протяжении недели.
В принципе порошок Банеоцин необходимо иметь в домашней аптечке для ребенка. Препарат отлично помогает заживлять ранки, царапины, порезы, укусы, мозоли, ободранные колени и локти (у детей – постоянное явление). Если ребенок обжегся, то поврежденный участок также можно присыпать порошком , что значительно ускорит выздоровление. Порошок Банеоцин с успехом заменит йод, зеленку и спирт, которые значительно уступают по эффективности, да еще и обладают раздражающим действием (щиплют кожу и т.д.). Фурункулы, прыщики, небольшие воспаления на коже — также отлично поддаются терапии порошком Банеоцина. После обработки таких гнойных поражений кожи выздоровление наступает быстро, и нет необходимости вырезать фурункул скальпелем.
У грудных детей, которые еще не научились правильно потеть, часто развивается пеленочный дерматит, который также отлично лечится порошком Банеоцин. При лечении пеленочного дерматита порошок Банеоцин применяется в качестве детской присыпки. Выздоровление и полная эпителизация рубцов наступает через 4 – 10 суток применения порошка. Также он отлично помогает при потнице у детей.
Пузырьки при ветрянке можно и нужно присыпать порошком Банеоцина, поскольку это предотвратит инфицирование болячек, быстро и хорошо подсушит их с образованием корочки. Банеоцином необходимо обрабатывать все ветряночные пузырьки по два раза в сутки, пока на них не образуется корочка. После образования корочки присыпать пузырьки порошком Банеоцина больше не нужно. После образования корочек, чтобы не осталось рубцов, особенно на месте глубоких пузырьков, необходимо смазывать болячки Контратубексом или Солкосерилом.
Порошок Банеоцин при ветрянке отлично заменит традиционную зеленку, эффективность которой ниже, да и косметические свойства — не слишком хорошие. Порошок снимает зуд на месте пузырька, что предотвращает расчесывание болячки детьми. Банеоцин для присыпания пузырьков при ветрянке можно использовать как детям, так и взрослым.
Подробнее о ветрянкеПрекрасным средством для лечения ожогов 1-ой, 2-ой и 3-й степени с различной площадью поражения является Банеоцин. Ожоги 1-ой и 2-ой степени довольно часто встречаются у детей. Их отличительный признак — это слезшая кожа, пузыри или просто краснота. Такие ожоги вполне можно лечить дома. Банеоцин также подходит для экстренной обработки ожоговой раны сразу после произошедшего инцидента.
Обработка ожоговой раны Банеоцином безболезненна, очень хорошо переносится и не сопровождается неприятными ощущениями. Поэтому порошок Банеоцин – отличный препарат для лечения ожога в домашних условиях. Обработку раневой поверхности следует проводить дважды в сутки, до полной эпителизации, которая обычно наступает через 7 – 10 дней. Иногда обработка ожога препаратом может спровоцировать аллергию, красноту, зуд и сухость кожи.
Использование Банеоцина для лечения ожогов 2-ой степени значительно снижает углубление поражения, ускоряет процесс заживления и восстановления нормального кожного покрова. Эффективность препарата обусловлена значительным снижением риска инфицирования раны, и созданием благоприятных условий для заживления и восстановления кожи.
Поскольку Банеоцин является антибактериальным препаратом, его можно использовать для лечения прыщей, угревой сыпи и воспалительных высыпаний на лице, особенно гнойного характера. Дерматологи рекомендуют наносить мазь Банеоцин один раз в сутки, перед сном, точечно на прыщи и высыпания, если их немного. Если же прыщей и угрей на коже много, то мазь наносится на весь пораженный участок полностью. Мазь следует наносить тонким слоем вечером, и оставлять на ночь. Утром необходимо умыть лицо и освежить его тоником. Ежедневно мазь Банеоцин для лечения прыщей можно применять от одной недели до двух, после чего необходимо сделать перерыв. Затем, при необходимости, курс лечения можно повторить. Однако в большинстве случаев для ликвидации прыщей и угрей вполне достаточно 2 – 3 обработок.
Даже сильно воспаленные угри значительно уменьшаются в размерах под действием Банеоцина, после чего заживают. Можно использовать мазь и для профилактики образования гнойничков на месте выдавленных прыщиков. Для этого вечером выдавливаете все прыщики, комедоны и угри, на эти места накладываете мазь Банеоцин и ложитесь спать, не смывая препарата. Утром обычно кожа чистая и гладкая, нет и следов от выдавленных прыщиков, никаких красных пятен или гнойничков. Утром необходимо умыть лицо теплой водой и протереть тоником.
Если препарат используется в больших дозах, или поражение кожи обширное, то может происходить всасывание Банеоцина в кровоток. Попадание большой дозы Банеоцина в кровоток может привести к развитию системных побочных эффектов, которые заключаются в токсическом воздействии на почки и уши, а также нарушении передачи нервного импульса к мышцам.
Кроме того, к побочным эффектам Банеоцина относят аллергические реакции в месте нанесения препарата – это покраснение, иссушение кожи, сыпь и зуд. В редких случаях возможно развитие аллергии в форме контактной экземы. Такой тип аллергической реакции в половине случаев связан с перекрестной аллергией с другими антибиотиками – аминогликозидами (например, Канамицин, Тобрамицин, Амикацин, Гентамицин и т.д.). Терапия хронического среднего отита или дерматозов может привести к уменьшению чувствительности к другим лекарственным препаратам, обуславливая малую эффективность проводимого лечения.
Обе мази содержат антибиотики в качестве активных компонентов. Однако Левомеколь содержит только антибиотик левомицетин, а Банеоцин – неомицин и бацитрацин. Поэтому Банеоцин более эффективен в отношении инфекции, чем Левомеколь. У Левомеколя есть дополнительное свойство – способствовать рубцеванию и быстрому заживлению, но мазь обладает довольно сильным раздражающим эффектом. Оба препарата проверены временем, и обладают отличной эффективностью.
Левомеколь выпускается только в форме мази, а Банеоцин – еще и порошка. Поэтому для присыпания ранок, царапин, укусов и других повреждений кожи у детей — несомненно, удобнее и практичнее Банеоцин. А вот взрослые могут использовать и Левомеколь. Тем не менее, специалисты считают антибактериальный эффект Банеоцина лучшим, по сравнению с Левомеколем. Поэтому имеет смысл сделать выбор в пользу Банеоцина. Если финансовые возможности не позволяют, то лучше приобретать Левомеколь — его стоимость меньше.
На сегодняшний день отзывы о Банеоцине в подавляющем большинстве — положительные. Особенно он нравится родителям маленьких детей, поскольку отлично заменяет йод и зеленку. Любые ранки, царапинки и порезы можно обработать совершенно безболезненно, порошок не щиплет кожу. В итоге ребенок не старается отказаться от процедуры обработки ранки. Порошок очень удобен в применении, его можно брать с собой на прогулку, в отпуск, на дачу, в лес и т.д. Одним словом, достоинства Банеоцина просто огромные, за что он и заслужил предпочтительно положительные отзывы.
Родители отмечают, что препарат относительно дешевый, и хватает его на длительный промежуток времени. Практически никто не писал о побочных эффектах препарата или развитии аллергии на него, однако это явление может встречаться. Поэтому, используя Банеоцин в первый раз, тщательно отследите реакцию организма на лекарство.
Автор: Пашков М.К. Координатор проекта по контенту.
источник










 Дети и взрослые люди должны наносить мазь или порошок локально, строго на инфицированный участок. Можно просто наносить мазь на пораженное место или присыпать его порошком Банеоцин, а можно сверху прикрывать обработанный участок повязкой. Обработку пораженных участков мазью Банеоцин осуществляют два–три раза в день, а порошком присыпают 2–4 раза в день.
Дети и взрослые люди должны наносить мазь или порошок локально, строго на инфицированный участок. Можно просто наносить мазь на пораженное место или присыпать его порошком Банеоцин, а можно сверху прикрывать обработанный участок повязкой. Обработку пораженных участков мазью Банеоцин осуществляют два–три раза в день, а порошком присыпают 2–4 раза в день.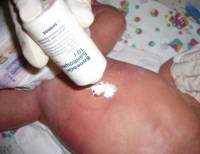 Порошок Банеоцин можно применять для обработки пупочно ранки новорожденного ребенка с первого дня жизни. Эффективность порошка Банеоцин — очень высокая, пупочная ранка заживает в течение 2 – 5 суток. Порошком можно пользоваться и для обработки нативной ранки, и для лечения мокнущей или гноящейся пупочной культи.
Порошок Банеоцин можно применять для обработки пупочно ранки новорожденного ребенка с первого дня жизни. Эффективность порошка Банеоцин — очень высокая, пупочная ранка заживает в течение 2 – 5 суток. Порошком можно пользоваться и для обработки нативной ранки, и для лечения мокнущей или гноящейся пупочной культи. Поскольку Банеоцин является антибактериальным препаратом, его можно использовать для лечения прыщей, угревой сыпи и воспалительных высыпаний на лице, особенно гнойного характера. Дерматологи рекомендуют наносить мазь Банеоцин один раз в сутки, перед сном, точечно на прыщи и высыпания, если их немного. Если же прыщей и угрей на коже много, то мазь наносится на весь пораженный участок полностью. Мазь следует наносить тонким слоем вечером, и оставлять на ночь. Утром необходимо умыть лицо и освежить его тоником. Ежедневно мазь Банеоцин для лечения прыщей можно применять от одной недели до двух, после чего необходимо сделать перерыв. Затем, при необходимости, курс лечения можно повторить. Однако в большинстве случаев для ликвидации прыщей и угрей вполне достаточно 2 – 3 обработок.
Поскольку Банеоцин является антибактериальным препаратом, его можно использовать для лечения прыщей, угревой сыпи и воспалительных высыпаний на лице, особенно гнойного характера. Дерматологи рекомендуют наносить мазь Банеоцин один раз в сутки, перед сном, точечно на прыщи и высыпания, если их немного. Если же прыщей и угрей на коже много, то мазь наносится на весь пораженный участок полностью. Мазь следует наносить тонким слоем вечером, и оставлять на ночь. Утром необходимо умыть лицо и освежить его тоником. Ежедневно мазь Банеоцин для лечения прыщей можно применять от одной недели до двух, после чего необходимо сделать перерыв. Затем, при необходимости, курс лечения можно повторить. Однако в большинстве случаев для ликвидации прыщей и угрей вполне достаточно 2 – 3 обработок. Обе мази содержат антибиотики в качестве активных компонентов. Однако Левомеколь содержит только антибиотик левомицетин, а Банеоцин – неомицин и бацитрацин. Поэтому Банеоцин более эффективен в отношении инфекции, чем Левомеколь. У Левомеколя есть дополнительное свойство – способствовать рубцеванию и быстрому заживлению, но мазь обладает довольно сильным раздражающим эффектом. Оба препарата проверены временем, и обладают отличной эффективностью.
Обе мази содержат антибиотики в качестве активных компонентов. Однако Левомеколь содержит только антибиотик левомицетин, а Банеоцин – неомицин и бацитрацин. Поэтому Банеоцин более эффективен в отношении инфекции, чем Левомеколь. У Левомеколя есть дополнительное свойство – способствовать рубцеванию и быстрому заживлению, но мазь обладает довольно сильным раздражающим эффектом. Оба препарата проверены временем, и обладают отличной эффективностью.