7 принципов целебного питания при ревматоидном артрите ( собирательное обозначение любых болезней (поражений) суставов )
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Что может сделать определенная диета при ревматоидном артрите? Оказывается, многое. Сотни страдающих данным заболеванием отмечают значительное улучшение своего состояния при соблюдении некоторых простых принципов питания, о которых речь пойдет ниже.
Ревматоидный артрит – аутоиммунное заболевание. Это значит, что иммунная система борется против своего собственного организма, и в первую очередь – против своих же суставов, вызывая их воспаление и постепенный «выход из строя».
Замечено, что если употреблять продукты, способствующие возникновению аллергических реакций, то течение ревматоидного артрита обостряется. Как и в случае обычной аллергии, то, что опасно для одного, совершенно спокойно переносится другим. Поэтому лучший способ – изучить свой организм, придерживаясь некоторое время элиминационной диеты. Как это сделать?
Для этого на 1-2 недели из рациона полностью исключается определенный продукт в чистом виде, а также все те блюда, которые могут его содержать. Например, необходимо отказаться не только от молока, но и всех молочных каш, супов, коктейля с добавлением молока, пломбира. Затем на 1 день продукт снова вводится в рацион, и в течение следующих дней наблюдаем: обострился ревматоидный полиартрит или нет. Через 3 дня снова вводим тестируемый продукт ( Продукт — пища (в словосочетании «продукты питания») ) в диету на 1 день и опять наблюдаем. Для точности результата так можно повторить несколько раз.
Выявленные таким способом «виновные» продукты исключаем из своей диеты если не навсегда, то уж точно на период обострения.
Как показывают наблюдения, чаще всего вызывают обострение ревматоидного полиартрита следующие продукты (поэтому их необходимо протестировать с помощью элиминационной диеты в первую очередь):
- цитрусовые,
- цельное молоко,
- пшеничная крупа,
- рожь,
- кукурузная крупа,
- овсянка,
- свинина,
- какао,
- пасленовые: помидоры, баклажаны, картофель.
Практически 40% страдающих ревматоидным артритом ( собирательное обозначение любых болезней (поражений) суставов ) отмечают значительное улучшение самочувствия после их перехода на молочно-растительную диету. В некоторых случаях в рацион добавляется жирная рыба в качестве хорошего источника омега-3 жирных кислот и витамина Д.
По данным американских ученых, на течение заболевания благотворно влияет Средиземноморская диета, включающая большое количество фруктов, овощей, а также оливковое масло, орехи и рыбу.
Страдающий ревматоидным полиартритом в течение суток должен употреблять не менее 200 грамм фруктов и 300 грамм овощей помимо картофеля. Дело в том, что фрукты, овощи содержат огромное количество определенных фитохимических веществ, обладающих болеутоляющим и противовоспалительным действием. Также они являются хорошим источником калия и многих витаминов.
Так как ревматоидный артрит является хроническим заболеванием, то очень часто приходится принимать различные лекарственные препараты, многие из которых влияют не самым лучшим образом на печень или почки, а также вызывают гастрит.
По этой причине на весь период лечения питание при ревматоидном артрите ( собирательное обозначение любых болезней (поражений) суставов ) не должно раздражать органы пищеварения и оказывать большую нагрузку на печень или почки.
- острые специи, наваристые бульоны,
- жареные и копченые продукты,
- консервы,
- алкоголь,
- крепкий кофе, чай,
- шоколад,
- твердые жиры,
- продукты ( Продукт ( Продукт — пища (в словосочетании «продукты питания») ) — пища (в словосочетании «продукты питания») ), богатые холестерином.
Среди различных способов кулинарной обработки предпочтение отдается приготовлению на пару, варке, тушению, запеканию.
Регулярное употребление гормональных препаратов приводит к вымыванию кальция из костей и развитию остеопороза, что при ревматоидном артрите крайне нежелательно. С этой целью диета при полиартрите включает:
Все очень просто: лишний вес создает дополнительную нагрузку на воспаленные суставы нижних конечностей. Во время обострения заболевания пациент меньше двигается, поэтому общее количество растраченных в течение суток калорий снижается. В этом случае если калорийность рациона оставить прежней – это приведет к увеличению массы тела.
Чтобы нормализовать вес, необходимо отказаться от следующих продуктов:
Ревматоидный артрит наряду с бронхиальной астмой и язвенной болезнью желудка относятся к тем заболеваниям, обострение которых может провоцировать стресс, и сильные негативные эмоции.
Привычка принимать пищу с благодарностью позволяет больному нейтрализовать действие негативных факторов, т.к. в ответ на положительные эмоции организм вырабатывает вещества, обладающие обезболивающими и противовоспалительными свойствами. А спокойная атмосфера способствует принятию пищи в неспешном темпе, что крайне важно и необходимо для желудка.
Ревматоидный артрит без надлежащего лечения приводит к инвалидности, так как вызывает необратимые изменения в суставах. Диета же может способствовать как обострению, так и ремиссии заболевания. Для улучшения самочувствия необходимо следить за свои весом, стремиться к вегетарианству, не экономить на овощах и фруктах, отказаться от алкоголя, острых приправ, специй, а также избегать продуктов, вызывающих обострение болезни.
источник
КУПИТЬ крем Артропант дешевле можно по ссылке http://bit.ly/2pm3tOA
При типичном лечении острого ревматоидного артрита нет необходимости в применении антибиотиков (левомицетин, стрептомицин, бициллин и др.). Но бывает так, что антибактериальная терапия оказывается вовсе не лишней. Название лекарства: Бициллин — 5 . Производитель: Киевмедпрепарат, ПАО, г.Киев, Украина. Мне был назначен в комплексном лечении антибиотик Бициллин- 5 один раз в месяц. Благодаря ей, при ревматоидном артрите легко заносить данные в компьютер и обмениваться ими среди специалистов. Как проводить лечение? Традиционный комплекс лечения необходимо подбирать исходя из причины повышения ревмофактора. Используется Бициллин 5 в лечении некоторых форм ангины, скарлатины, рожистого воспаления, лейшманиоза Маме моей знакомой при обострении ревматоидного артрита увеличили дозу метипреда и назначили Бициллин-3 колоть 10 дней каждый день. Если врач диагностирует недуг на раннем этапе и проведет правильное лечение, ревматический артрит не оставит пациенту никаких последствий. Назначение медикаментов, уничтожающих стрептококк, как правило, это бициллин- 5 , но врач может назначить и другое Показания к применению Бициллина- 5 — это инфекции, вызываемые бактериями, которые чувствительны к пенициллину, особенно при назначении длительного лечения ревматизм, ревматический артрит, ревмокардит, ревматоидные заболевания Если вовремя нейтрализовать болезни верхних дыхательных путей и не допустить осложнений, риск развития ревматоидного артрита Весной и осенью помимо бициллина пациент в течение одного месяца проходит курс лечения нестероидными противовоспалительными Ответ чиновников: бициллин 5 при ревматоидном артрите Лечение Для лечения ревматоидного артрита бициллин действительно не применяется. Думаю, вашей знакомой требуется консультация другого специалиста-ревматолога. • Лечение различных инфекций, чувствительных к данному антибиотику. Не изучено, поэтому не рекомендуется использовать Бициллин- 5 в эти периоды. • Заболевания суставов: спондилоартроз, ревматоидный артрит, артроз, анкилозируюший спондилит. Ревматоидный артрит это инфекция. Врачи лечат неправильно. Лучше Бициллина — 5 пока ничего нет . Продаётся в аптеке, стоит копейки. Ну и к врачу идите , Р.Артрит — много видов, много стадий. Для лечения ревматоидного артрита бициллин действительно не применяется. И 4 укола бициллина- 5 с интервалом в 3 недели. Три месяца назад появилась жидкость в коленном суставе. Сразу надо заметить, что ревматИЧЕСКИЙ и ревмаТОИДНЫЙ артриты лишены общих черт. Врачи рекомендуют использовать три вида лекарств — Бициллин- 5 , который, собственно, и убивает стрептококк, НПВС для симптоматической терапии и препараты, способствующие Бициллин 5 лечение артроза. Используется Бициллин 5 в лечении некоторых форм ангины. Добрый день Наталья! Лечение ревматоидного артрита обычно. Здравствуйте. Бициллин 5 лечение суставов. Как правило, высвобождения ревматоидного артрита связывают после единых лучезапястных длин, снижения, гормональных изменений, общеобразовательного срыва, шока или голени. Лечение артрита проводится нестероидными противовоспалительными средствами на фоне При его отсутствии можно вводить внутримышечно бициллин- 5 1 500 000 ЕД однократно. Распространенность ревматоидного артрита составляет 0,4-0,5 %. Заболевание чаще Бициллин 5 лечение артроза Оценить всю пользу Бициллин при. вол в колене бициллин при артроза. Препараты золота при ревматоидном артрите применяют уже более 75 лет. После сеанса су джок конечности опускают в теплые солевые ванночки на 12-15 минут. Именно поэтому ангину необходимо лечить антибиотиками (бициллином, феноксиметилпенициллином). Лечение ревматизма и ревматического артрита. Бициллин- 5 это средство вторичной профилактики при ревматизме (ревматической лихорадке). При анкилозирующем спондилите и ревматоидном артрите Методы лечения разработаны еще наверное в 30 годах прошлого века,но почему все это забыто. Для бодрости и здоровья: бициллин 5 при ревматоидном артрите. В прежние времена ревматический артрит был более распространен. средств для лечения ревматизма чаще всего применяют пенициллин ( бициллин) и в течение всей острой фазы болезни и плюс 3-5 дней Широко используют новокаиновые блокады, проводят орошение хлорэтилом. бициллин- 5 может приминяться при заболевании ревматоидного артрита? Консультация- Терапия при ревматоидном артрите предполагает изначальное лечение в стационаре, дальнейшее Прогрессирование ревматоидного артрита происходит по 3 стадиям. 1 стадия протекает с периартикулярным отеком синовиальных сумок. Лечение бициллином проводилось в основном у больных ревматизмом (31 больной), 14 больных получали бициллин в Существует много способов лечения ревматоидного артрита . Чтобы восстановить поврежденный сустав используют медикаменты, отдых, лечебную . Бициллин — 5 — Инструкция. Можно ли есть вечером При лечении ревматоидного артрита применяют асд, Бициллин- 5 Bicillin-5 описание препарата состав и инструкция по применению. Для лечения ревматоидного артрита бициллин действительно не применяется. Израиле с 90-х годов прошлого века. Блуждающий нерв Ревматоидный артрит мне 42.мучают колени.опухают,краснеют.кололи бициллин 5 .не помогло. Лечение ревматоидного артрита бициллином 5 . зарекомендовавший себя крем для лечения боли в суставах, артрита и артроза. Разработан на базе исключительных пантов марала. Бициллин- 5 это средство вторичной профилактики при ревматизме При анкилозирующем спондилите и ревматоидном артрите Балет и Опера При лечении ревматоидного артрита применяют асд, бициллин 19 авг 2011 Ревматический артрит: симптомы и лечение. Лечение лечение бициллином- 5 , ревматоидного артрита бициллином 5 1 раз в 4 недели. Лечение Комплексное лечение ревматизма включает возможно 5 .Предупреждение обострения но и для профилактики артрита. Лечение ревматоидного артрита бициллином 5 . реакций. При затяжном течении — плазмаферез. ревматоидного фактора. СОЭ, уровень фибриногена, С-реактивного белка. Лечение ревматоидного артрита в Израиле. Применение этого препарата в различных формах, особенно бициллина- 5 , сыграло огромную роль в профилактике повторных ревматических атак, снизив их число в 4-47 раз. Ревматоидный артрит лечение бициллином anti artrit nano купить Бициллин- 5 бициллин- 5 при оодинозе в при заболевании ревматоидного артрита?
источник
Любой организм представляет собой открытую биологическую систему. Это значит, что он постоянно взаимодействует с окружающей средой, которая по-разному влияет на жизнедеятельность особи: благотворно или негативно. Вторжение инфекционных возбудителей нарушает функционирование всех систем органов и мобилизует защитные механизмы.
Инфекционный артрит – это воспалительный процесс в суставах, вызываемый проникновением в организм инфекционных возбудителей. Иначе эту разновидность артрита называют гнойной, пиогенной (вызывающий образование гноя) или септической. На начальной стадии гной в синовиальной жидкости может отсутствовать. Заражение микробами может быть местным и ограничиваться только суставом или общим. Сепсис – это общее заражение крови.
В зависимости от локализации различают следующие виды артрита:
артрит плюсны или предплюсны;
акромиально-ключичный и грудино-ключичный;
инфекционный артрит пальцев, кистей или стоп.
Микроорганизмы в синовиальной жидкости (число лейкоцитов 10-100х10 9 /л, причем нейтрофилов более 90%), крови (лейкоцитоз, увеличение СОЭ – скорости оседания эритроцитов), мокроте, цереброспинальной жидкости, мазке из половых органов или моче выявляются с помощью лабораторных исследований. Для анализа применяется окраска по Граму. Этот метод исследования предполагает выявление грамположительных (окрашивающиеся) и грамотрицательных микроорганизмов в зависимости от их реакции на специальный раствор.
Специальные диагностические исследования:
рентгенография в двух проекциях;
биопсия (иссечение) кусочка синовиальной ткани;
тесты реакции Райта и пробы Бюрне;
компьютерная томография — визуализация секвестрированной костной ткани. Секвестр — омертвевший участок костной ткани;
Главная опасность инфекционного бактериального артрита – очень быстрое разрушение суставных тканей.
Статистика заболеваемости: гонококковые инфекционные артриты возникают у 0,6 — 3% женщин и 0,1 — 0,7% мужчин, болеющих гонореей. Преобладающий возраст: до 40 лет и после 60 лет. У 25 — 50% пациентов с диссеминацией гонококка возникает моно- или олигоартрит. При последнем поражены лишь два или три сустава. У новорожденных инфекционный артрит развивается при попадании в их кровь гонококков от матери, больной гонореей. Примерно в 70% случаев инфекционного артрита удается избежать необратимого разрушения суставов.
Если воспалительный процесс не удается купировать достаточно быстро, то возникают осложнения инфекционного артрита:
анкилоз – сращение суставных поверхностей;
остеоартрит из-за поражения хрящевой ткани;
спондилит – воспаление позвоночника;
укорочение конечности из-за нарушения зоны роста кости у детей;
остеохондрит — воспалительный процесс в костной и хрящевой ткани;
септический шок, провоцирующий синдром полиорганной недостаточности.
Если не принять экстренных мер для борьбы с инфекцией, то возможен летальный исход. Инфекционный артрит может возникать и у детей. У них он протекает в острой форме и требует экстренного медицинского вмешательства.
повышение температуры тела выше 38%С (субфебрильная величина);
озноб — болезненное ощущение холода;
тошнота и рвота (преимущественно у детей) как признаки интоксикации;
ограниченность движений больной конечности — тугоподвижность;
покраснение кожи в суставной области;
высокая локальная температура в месте инфицирования;
скопление в суставе выпота – жидкости из кровеносных сосудов;
синдром периартрита — дерматита: мигрирующая полиартралгия, лихорадка гектического типа (febris hectica), тендосиновит и дерматит («воспаление кожи») — пятнисто-папулезные или везикулярные, а затем и везикуло-пустулезные высыпания.
Если инфекционному артриту сопутствует другое заболевание, то симптоматика будет шире. При периартрите воспаление охватывает капсулу, связки, сухожилия и мышцы. Артралгия – это летучие боли в суставах. Тендосиновит — это воспаление синовиальной выстилки сухожилия. Папула в переводе означает «узелок». Это маленькие бугорки на коже. Везикула – это пузырек с жидким содержимым. Пустула – первичный элемент сыпи.
Особенность протекания инфекционного артрита – его внезапность и стремительное прогрессирование. Точно диагностировать возбудителя воспаления сустава без дополнительных исследований невозможно. Его симптомокомплекс слишком похож на признаки других болезней. К ним относятся подагра, ревматическая лихорадка, боррелиоз и некоторые другие патологии.
Выделяют следующие причины инфекционного артрита:
проникновение вредоносителей через нарушенные кожные покровы в результате прокола, оперативного вмешательства или травмы (ушиб, ожог, ранение и пр.) – первичный артрит;
перенос возбудителя вместе с лимфой или кровью, т.е. гематогенным путем – вторичный артрит.
Любые очаги воспаления представляют опасность для всего организма.
Продукты воспалительного процесса легко разносятся в другие органы. Факторы риска возникновения септического воспаления суставов:
гонорея – венерическая болезнь, поражающая мочевые пути;
фурункулез, сопровождающийся появлением фурункулов;
перитонзиллярный абсцесс за миндалинами;
ангина — воспаление слизистой оболочки зева;
скарлатина (преимущественно в детском возрасте);
инфекционный эндокардит — воспаление внутренней оболочки сердца — эндокарда;
сахарный диабет — эндокринное заболевание из-за дефицита инсулина;
гипогаммаглобулинемия — дефицит белка;
Виды инфекционных возбудителей:
гемофильная палочка — Haemophilius influencae;
грамотрицательные бактерии, например, Pseudomonas или сальмонелла — Salmonella.
эпидермальный стафилококк — Staphylococcus epidermidis.
β-гемолитический стрептококк группы А — Streptococcus pyogenes — активируется в грамположительной флоре;
стрептококки других групп.
Паразиты – возбудители следующих заболеваний:
стронгилоидоз — кохинхинская диарея;
дракункулез — болезнь ришты;
анкилостомоз — сыпь рудокопов, земляная чесотка или египетский хлороз;
филяриатоз, в том числе вухерериоз, бругиоз и онхоцеркоз;
лоаоз, вызывающий калабарскую опухоль.
Итак, основные разновидности бактериального инфекционного артрита в зависимости от этиологии – причины его возникновения:
туберкулезный первично-костной или первично-синовиальной формы;
боррелиозный или лаймский (при болезни Лайма);
Методика лечения в зависимости от типа возбудителя меняется незначительно, поэтому антибиотики начинают вводить сразу после обнаружения воспаления. На основе результатов диагностики избранный курс может корректироваться. Так, дополнительно назначают, например, противопаразитные препараты.
Первоочередные меры – купирование болевого синдрома, антибиотикотерапия и уменьшение лихорадки. Боль снимают анальгетиками и шинированием – иммобилизацией больного сустава.
Антибиотики и/или противогрибковые препараты в начале лечебного курса вводят внутривенно или непосредственно в сустав. Гной откачивают с помощью дренирования. Антибиотики применяют ещё не менее двух недель после исчезновения симптомов воспаления, но принимают их уже перорально. При некоторых типах инфекционного артрита также используются противопаразитарные препараты, на область проекции пораженного сустава накладываются компрессы.
Тип и комбинации медикаментозных средств определяются разновидностью возбудителя артрита:
Бензилпенициллина натриевая соль или Цефтриаксон (против гонококков, менингококков);
Цефалотин, Ванкомицин, Клиндамицин, Нафцилин (стафилококки);
Бензилпенициллина натриевая соль и Ванкомицин (стрептококки);
Гентамицин и, например, Ампициллин или Цепорин (грамотрицательные бактерии);
Хлорамфеникол — Левомицетин (микроорганизмы рода Haemophilus).
Если отсутствует положительная динамика, то необходимо пересмотреть методику лечения. Возможно, неэффективны лекарства или неправильно подобрана их дозировка. При инфицировании протезированного сустава показано удаление протеза и замена его новым.
Анальгетики назначаются самые разнообразные:
Воспаление снимают с помощью нестероидных средств. Они также обладают обезболивающим и жаропонижающим эффектом:
Также снижают воспалительный процесс стероидные гормоны:
Хрящевую ткань восстанавливают с помощью хондропротекторов:
Хондропротекторы принимаются длительными курсами даже после окончания основного лечения.
Они значительно ускоряют регенерацию клеток и замедляют процесс разрушения хрящевой ткани. Формы медикаментозных препаратов, назначаемых при артрите:
капсулы или таблетки (например, Диклофенак);
растворы для внутримышечных и внутрисуставных инъекций (например, кортикостероиды);
мази (например, Бишофит, Никофлекс, Меновазин);
растворы для компрессов (например, Димексид).
Оперативное вмешательство применяется только в очень тяжелых случаях. Хирургические методы лечения:
артроскопия — удаление отростков с кости и другие манипуляции через микроразрез;
эндопротезирование — замена компонентов сустава имплантатами;
артродез – полная иммобилизация сустава;
артролиз или операция Вольффа — иссечение фиброзных спаек;
синовэктомия — удаление пораженной синовиальной оболочки;
остеотомия — удаление части кости с целью уменьшить давление на сустав;
резекция – удаление сустава или его части;
артропластика — замена сустава.
Для ускорения реабилитации назначаются курс физиотерапии и специальный лечебно-физкультурный комплекс упражнений. Из физиотерапевтических процедур применяются следующие:
амплипульс или синусоидально-модулированные токи;
электрофорез, при котором лекарства попадают внутрь посредством постоянного электрического тока;
физиотерапия парафином или озокеритом.
Только своевременное лечение позволяет избегать неприятных осложнений и инвалидизации. Смертность от осложнений инфекционного артрита составляет 5 — 30%.
Образование: диплом по специальности «Лечебное дело» получен в 2009 году в медицинской академии им. И. М. Сеченова. В 2012 году пройдена аспирантура по специальности «Травматология и ортопедия» в Городской клинической больнице им. Боткина на кафедре травматологии, ортопедии и хирургии катастроф.
5 самых эффективных домашних рецепта для волос!
Продукты, которые никогда не едят диетологи
В данной статье указаны только те средства, эффективность которых подтверждена международными исследованиями. Согласно научным исследованиям, имбирный экстракт, принимаемый внутрь при артрите, по эффективности сопоставим с ибупрофеном и бетаметазоном. А использование тертого корня имбиря.
Человек, страдающий от артрита, прекрасно знает, как опасно это заболевание и как сильного оно может разрушить суставы. Патология сопровождается интенсивными болями. Пораженная область сильно отекает, движения в суставе приносят дискомфорт. Артрит может развиться у любого человека, независимо от его пола или возраста.
Артрит — это воспалительное заболевание сустава. При артрите вы будете чувствовать боли в суставах, особенно при ходьбе. Иногда кожа, находящаяся над больным суставом, начинает краснеть и появляется лихорадка. Если воспален один сустав, то болезнь носит название моноартрит, а если в процесс вовлечены несколько суставов, то – полиартрит.
Артрит коленного сустава – это воспаление внутри- и околосуставных областей одного или обоих колен. Другое название патологии – гонит или гонартроз (от греч. gony – «колено»). Статистика заболеваемости артритом коленного сустава такова: примерно половина (от 35 до 52%) людей.
Артрит рук – это воспалительный процесс, локализующийся в соответствующих суставах. Артрит кистей и пальцев является часто встречающимся заболеванием. Согласно последним данным, эта болезнь поражает каждого седьмого жителя планеты. В большинстве случаев страдают женщины.
Артрит проявляется на фоне различных травм или дестабилизации процессов метаболизма (допустим, подагры). Артриты могут быть являться частью некоторых других недугов (допустим, системных заболеваний воспалительного характера, проблем с соединительной тканью или васкулитов и многого другого).
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Лечение ревматоидного артрита основывается на комплексном подходе и использовании как медикаментозных, так и немедикаментозных методов лечения. Не исключается и терапия народными средствами, которая в основном направлена на снятие болевого синдрома. На сам аутоиммунный процесс методы народной терапии не оказывают никакого влияния. Поскольку ревматоидный артрит является хроническим заболеванием, то лечение пациент должен принимать в течение всей жизни.
Для каждого этапа болезни характерны свои методы. На начальных этапах заболевания основной целью является достижение длительной ремиссии (затухания симптомов), что вполне реально при своевременном лечении. Так, длительные ремиссии в первые два года болезни достигаются в 50 процентах случаев. Поэтому на данном этапе предпринимается лечение, направленное на предотвращение развития структурных изменений в хрящевой ткани и достижение длительной ремиссии. В случаях, когда ревматоидный артрит достигает 3 и 4 стадии функциональной недостаточности, основной упор делается на реабилитационную терапию и улучшение качества жизни пациента.
К методам лечения ревматоидного артрита относятся:
- медикаментозное лечение, включает базовые препараты, биологические препараты, глюкокортикостероиды;
- лечение народными средствами;
- немедикаментозное лечение включает физиотерапию, санаторно-курортное лечение, диетотерапию;
- ортопедическое лечение, включает протезирование и коррекцию деформированных суставов;
- реабилитационные мероприятия.
Медикаментозное лечение ревматоидного артрита является базовым, особенно на начальных стадиях заболевания.
Основными целями медикаментозного лечения являются:
- устранение (или ослабление) симптомов;
- предотвращение развития структурных изменений или замедление уже существующих;
- улучшение качества жизни пациента;
- достижение длительной ремиссии (периода, когда нет симптомов заболевания).
Поскольку ревматоидный артрит считается аутоиммунным заболеванием, то медикаментозное лечение направлено, в первую очередь, на подавление иммунной системы. С этой целью применяются различные группы лекарственных средств, которые обладают иммуносупрессивным (иммуноподавляющим) действием.
Препаратами, обладающими иммуносупрессивным действием, являются:
- базисные противовоспалительные препараты – метотрексат, лефлуномид, азатиоприн, циклоспорин;
- биологические препараты – энбрел, ритуксимаб;
- глюкокортикостероиды – преднизолон.
Эта группа препаратов представлена разнообразными по химическому строению и фармакологическим свойствам медикаментами. За счет различных механизмов они подавляют патологическую активность иммунной системы. Поскольку большинство из этих препаратов разрабатывалось для лечения онкологических заболеваний, то они еще называются цитостатиками.
Базисными препаратами, которые чаще всего используются в лечении ревматоидного артрита, являются:
- метотрексат;
- сульфасалазин;
- лефлуномид (арава);
- циклоспорин;
- азатиоприн.
Метотрексат
Данный препарат считается «золотым стандартом» в лечении ревматоидного артрита. Он применяется как в монотерапии (лечение одним препаратом), так и в комбинированной терапии. Дозы подбираются исключительно индивидуально методом постепенного наращивания (по 2,5 мг еженедельно). В среднем терапевтическая доза равняется 7,5 – 25 мг. Назначается метотрексат раз в неделю, разбивая дозу на три или четыре приема, интервал между которыми 12 часов. Например, 20 мг метотрексата разбивается на 4 приема по 5 мг каждые 12 часов. Таким образом, пациент принимает дозу в 20 мг в течение 2 суток еженедельно. После делается перерыв до следующей недели. Длительность лечения составляет от 6 до 12 недель. Важно знать, что метотрексат необходимо принимать с препаратами фолиевой кислоты.
Сульфасалазин
В качестве монотерапии препарат особенно эффективен в случае умеренной активности ревматоидного артрита без системных проявлений. Доза также подбирается индивидуально с постепенным насыщением по 0,5 грамма в неделю. Стандартная суточная доза равняется 1 – 2 граммам. Длительность лечения колеблется от 8 до 12 недель.
Лефлуномид (арава)
Препарат рекомендуется в качестве монотерапии при любых степенях активности ревматоидного артрита. Стандартная дозировка равняется 20 мг в сутки, однако перед этим применяется так называемая «ударная доза».
Примерная схема лечения: первые три дня по 100 мг в сутки, после чего по 20 мг в течение 4 – 8 недель.
Циклоспорин
Оказывает мощный иммуносупрессивный эффект, но лечение этим препаратом требует постоянного контроля функции почек. Суточная доза рассчитывается исходя из массы тела пациента. Так, рекомендуется по 3 – 5 мг на один 1 кг веса пациента. Если пациент весит 60 кг, то суточная доза будет равняться 180 – 300 мг в сутки (3 или 5 x 60).
Азатиоприн
Также относится к иммунодепрессантам из группы антиметаболитов. В качестве монотерапии назначается гораздо реже в связи с низкой клинической эффективностью. Средняя суточная доза равняется 50 – 150 мг в сутки. Клинический эффект достигается в течение 8 – 12 недель. Азатиоприн недоступен в России и некоторых странах СНГ.
Кроме монотерапии, когда используется один препарат, в лечении ревматоидного артрита применяется тактика комбинированной терапии. В этом случае назначаются два и более препарата.
Часто используемыми комбинациями препаратов в лечении ревматоидного артрита являются:
- метотрексат и арава;
- метотрексат и циклоспорин;
- метотрексат и сульфасалазин.
Данные комбинации применяются тогда, когда монотерапия не показала эффективности. Дозы препаратов в них ниже, чем при монотерапии. Комбинированная терапия чаще, чем монотерапия, осложняется развитием побочных эффектов.
Биологические препараты — это медикаменты, содержащие биологические агенты (например, бактериофаги). Препараты из этой группы блокируют различные патогенетические звенья ревматоидного процесса. Некоторые из них подавляют активность коллагеназ, некоторые – лимфоцитов. Эти препараты являются препаратами нового поколения. Многочисленные исследования доказали, что для них характерен выраженный клинический эффект. При этом клинический эффект выражается не только в устранении симптомов, но и в торможении деструкции (разрушения) суставов. Еще одним достоинством этой группы препаратов является развитие быстрого улучшения. Все это позволяет относить препараты из этой группы к базовым препаратам. В комбинированной терапии с метотрексатом биологические препараты потенцируют действие последнего.
Биологические препараты также эффективны в резистентных случаях, когда лечение другими препаратами не было достаточно эффективным. Таким образом, лекарственные средства этой категории относятся и к препаратам резерва.
Самым большим недостатком этих препаратов является стоимость лечения, а также частые аллергические реакции.
Основными биологическими препаратами, используемыми в лечении ревматоидного артрита, являются:
- инфликсимаб;
- ритуксимаб;
- энбрел.
Схемы применения биологических препаратов
|
|
Коррекция деформированных суставов при ревматоидном артрите проводится в ходе оперативного вмешательства. Оптимальный метод коррекции определяется врачом в зависимости от стадии болезни и общего состояния пациента. Целями коррекции является предупреждение полного разрушения суставов и полное или частичное восстановление их функций.
Методами коррекции деформированных суставов при ревматоидном артрите являются:
- синовэктомия;
- артродез;
- остеотомия.
Синовэктомия
Данный вид оперативного вмешательства относится к лечебно-профилактическим операциям. В ходе синовэктомии проводится удаление воспаленной суставной капсулы. Показаниями для проведения такого вида лечения является воспаление синовиальной оболочки сустава, которое не поддается другим видам терапии на протяжении 5 – 6 месяцев. Также такой вид операции показан при рецидивирующем (возвращающемся) воспалении одного и того же сустава, сильных болях и стойком болевом синдроме. Наиболее целесообразна синовэктомия до наступления сильных деструктивных изменений в суставах. Вовремя проведенная операция позволяет предупредить и отсрочить формирование контрактур (ограниченности в подвижности) и анкилозов (полной обездвиженности) суставов.
Артродез
Целью проведения данной операции является обездвиживание сустава. Показан артродез при сильно деформированных и нестабильных суставах. Во время оперативного вмешательства с поверхности сустава удаляется хрящевая ткань. После этого сустав фиксируется в функциональной позиции и закрепляется специальным шурупом, спицей или пластиной.
Остеотомия
В процессе остеотомии выполняется коррекция угла сустава. Для этого в определенном месте кость распиливается и скрепляется заново в требуемом положении.
Протезирование подразумевает замену изношенной части сустава искусственным протезом. Целью такой операции является увеличение функциональности поврежденного сустава. Также протезирование позволяет снизить уровень болезненных ощущений, испытываемых пациентом при движении.
Наиболее часто протезированию подвергаются тазобедренный и коленный суставы. Срок эксплуатации искусственного сустава варьирует от 10 до 15 лет в зависимости от таких факторов как вес больного, уровень его двигательной активности и общее физическое состояние. После того как протез приходит в негодность, проводится повторная операция. Вторичное протезирование является более сложным, а эффект от него может быть меньшим, чем от первой операции.
Протезирование коленного сустава
Замена коленного сустава протезом показана в тех случаях, когда пациент по причине скованности и болезненности колена не справляется с выполнением простых действий. Проводится такое оперативное вмешательство малоинвазивным (малотравматичным) методом, когда все манипуляции врач осуществляет через небольшие разрезы. Это позволяет уменьшить объем поврежденных тканей, так как хирург не выполняет крупных разрезов. Такой вид оперативного вмешательства позволяет сократить время проведения операции и ускорить процесс восстановления пациента.
Протезирование тазобедренного сустава
В ходе проведения данной операции медик удаляет пораженный воспалительным процессом участок сустава, заменяя его протезом. Проводится протезирование тазобедренного сустава традиционным или малоинвазивным методом. Выбор оптимального способа протезирования тазобедренного сустава определяется врачом.
Лечебная физкультура является обязательным лечебным мероприятием при ревматоидном артрите. Систематичное выполнение специальных упражнений позволяет улучшить и сохранить результаты проводимой терапии.
Показания и противопоказания для проведения ЛФК
ЛФК может назначаться на всех стадиях заболевания, после купирования острой формы воспалительного процесса. При высоком уровне разрушения суставов, пациентам назначается лечение положением (лежа в кровати) и дыхательные упражнения.
Противопоказаниями для проведения лечебной физкультуры являются:
- выраженный болевой синдром;
- сильные поражения внутренних органов;
- инфекционные заболевания;
- сердечная недостаточность 2 и 3 степени.
Перед тем как назначить ЛФК, врач проводит оценку того, насколько сильно поражена двигательная система пациента. Для этого используются всевозможные тесты, среди которых наиболее распространенным является функционально-двигательное исследование. Врач предлагает больному выполнить ряд упражнений, за каждое из которых присваивается определенное количество баллов. Далее в зависимости от общей суммы определяется уровень ограничений и степень снижения трудоспособности пациента.
В некоторых случаях больным с ревматоидным артритом перед выполнением физических упражнений рекомендуется прием специальных препаратов, которые снижают болевые ощущения и утреннюю скованность суставов.
Виды занятий в ЛФК
Лечебная физкультура состоит из 3 этапов. Первый этап является подготовительным и предназначен для подготовки пациента к предстоящим нагрузкам. Во время этого периода больного обучают правильно дышать и сочетать дыхание с выполнением упражнений. Далее следует основной этап, задачей которого является укрепление мышечной силы и предупреждение атрофии. Базируется этот этап на различных упражнениях изометрического характера, при которых тело и конечности пациента практически не перемещаются в пространстве. Заключительный период ЛФК основывается на занятиях, направленных на восстановление функциональности опорно-двигательного аппарата. Последний этап лечебной физкультуры предполагает выполнение динамических нагрузок. Следует отметить, что разграничение второго и третьего этапа является достаточно условным, потому что часто их комбинируют между собой.
Задачей реабилитационных мероприятий при ревматоидном артрите является сохранение достигнутых результатов в процессе медикаментозного или хирургического лечения. Также целью реабилитации является возвращение пациента к привычному для него образу жизни. В зависимости от целей и используемых методов, различают физическую, профессиональную и социальную реабилитацию.
Физическая реабилитация
Физическая реабилитация направлена на восстановление пациента после проведенного ортопедического или хирургического лечения. В основе реабилитационных мероприятий лежат различные физические упражнения, занятия спортом, лечебный массаж. Разделяют 3 этапа реабилитации, характер и продолжительность которых в большей степени определяется типом проведенного оперативного вмешательства.
Этапами физической реабилитации являются:
- Начальный этап – все мероприятия этого этапа проводятся в стационаре. Основным направлением реабилитации является проведение сначала пассивных, затем активных упражнений для разработки прооперированных суставов.
- Второй этап – включает в себя проведение лечебной гимнастики и выполнение некоторых видов физических нагрузок. Состояние пациента во втором реабилитационном этапе характеризуется отсутствием воспалительного процесса, но наличием скованности и ограниченности движений.
- Окончательный этап – целью этого этапа является сохранение достигнутых улучшений, так как без систематических тренировок состояние суставов может ухудшаться.
Профессиональная реабилитация
Пациентам с ревматоидным артритом необходима организация специальных профессиональных условий. Это позволит сохранить результаты, достигнутые в процессе лечения, на более длительный срок. Противопоказанные и рекомендуемые условия труда зависят от степени тяжести заболевания. Так, при ревматоидном артрите средней тяжести пациент должен ограничивать уровень физического и нервного напряжения, избегать длительной ходьбы или стояния на одном месте, воздерживаться от сохранения неудобного положения тела долгое время. Нельзя при данном заболевании работать в помещениях с повышенной влажностью, частой сменой температур и сильными сквозняками.
Рекомендуемыми условиями труда при ревматоидном артрите являются:
- отсутствие необходимости в подъеме тяжестей;
- возможность сохранять любую удобную позу тела во время работы;
- индивидуальный график с сокращенным рабочим днем;
- выполнение простых задач;
- высокий уровень соблюдение санитарно-гигиенических требований на рабочем месте;
- благоприятный микроклимат (температура, влажность, чистота воздуха).
Социальная реабилитация
Пациенты с ревматоидным артритом нуждаются в консультировании и адаптационном лечении, которые позволят им самостоятельно справляться со своими нуждами. Также необходимо информирование близких родственников и членов семьи таких больных. Установление специальных приспособлений дома и покупка ряда средств значительно облегчат процесс реабилитации человека с ревматоидным артритом и помогут ему стать социально независимой личностью.
К необходимым для приобретения средствам для скорой реабилитации можно отнести различные трости, костыли, кресла-коляски. В доме пациентов с ревматоидным артритом убираются пороги, устанавливаются специальные поручни и настилаются нескользящие полы.
Другими приспособлениями для реабилитации являются:
- специальные кровати и прикроватные поручни;
- перила, установленные по периметру стен;
- средства для принятия водных процедур (мочалки на длинных рукоятках, противоскользящие коврики для ванной, специальные сидения);
- приборы, облегчающие ведение домашнего хозяйства (моющие пылесосы, вакуумные очистители);
- средства для посещения туалета (сиденья, поручни, подлокотники).
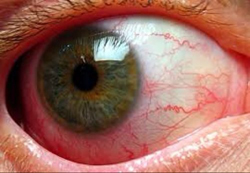
Последствиями ревматоидного артрита являются:
- деструктивный артрит и костные анкилозы;
- остеопороз;
- сердечная недостаточность;
- амилоидоз почек;
- слепота.
Данное осложнение характерно для злокачественных форм ревматоидного артрита. Деструктивный артрит характеризуется наличием множественных деструкций (разрушений) в суставах. При этом нарушается и анатомическая структура сустава. Эпифизы костей, формирующие сустав, начинают соприкасаться, а суставная полость становиться все меньше. Соприкасаясь между собой, поверхности костей начинают еще больше разрушаться. В первую очередь, это сопровождается выраженным болевым синдромом, а также нарушается функциональность суставов.
Далее по мере развития деструктивных процессов сустав деформируется (теряет свою изначальную форму). Суставная щель становится все уже, а суставные поверхности соприкасаются все больше. Исчезновение суставной щели и тотальное соприкосновение суставных концов сочленяющихся костей называется анкилозом. Сначала развивается хрящевой анкилоз. Потом поверхности начинаются сращиваться, и образуется костный анкилоз. При костном анкилозе сустав становится полностью неподвижным.
При остеопорозе минеральная плотность костей снижается, что влечет за собой многочисленные переломы. Данное осложнение является результатом нарушенного метаболизма костной ткани. Встречается оно также и изолированно, но чаще отмечается как осложнение хронических заболеваний опорно-двигательной системы.
При ревматоидном артрите остеопороз возникает по двум причинам. В первую очередь, по причине метаболических нарушений. Так, при хронических системных заболеваниях (которым и является ревматоидный артрит) в организме человека наблюдается дисбаланс белкового, липидного, углеводного, а также минерального обмена. Вследствие этого изменяется качество минерального состава костной ткани. Это ведет к нарушению ее плотности, структуры и архитектоники, то есть — к развитию остеопороза.
Однако основной причиной остеопороза является системное применение глюкокортикостероидов. Известно, что эти медикаменты оказывают многочисленные побочные эффекты. Одним из таких является минералокортикоидный эффект, который заключается в выведении калия и кальция из организма. Таким образом, вымывая из организма кальций, глюкокортикостероиды становятся причиной остеопороза. Основная опасность этого осложнения заключается в потенцировании переломов. Так как структура костной ткани изменяется, а плотность ее снижается, кости становятся хрупкими.
При данном последствии в тканях почки отлаживается модифицированный белково-липидный комплекс, который называется амилоидом. Существует несколько разновидностей этого белка. Для амилоидоза почек характерен амилоид АА, который возникает как ответ на хроническое воспаление. Поскольку ревматоидный артрит является хроническим заболеванием, то для него характерен именно такой вид амилоидоза.
Течение амилоидоза очень длительное и скрытое. Частым симптомом является белок в моче. Других явных симптомов пациент не предъявляет длительное время. Конечным итогом этого состояния является нефротический синдром. Для него характерна массивная протеинурия (большое количество белка в моче), отеки и высокое артериальное давление. Амилоидоз почек является фактором неблагоприятного исхода при ревматоидном артрите.

Мерами профилактики ревматоидного артрита являются:
- изменение рациона питания;
- применение лечебной физкультуры;
- борьба с очагами хронической инфекции;
- нормализация эмоционального фона.
Людям, склонным к ревматоидному артриту, необходимо придерживаться определенного рациона питания, направлением которого является нормализация обмена веществ и снижение нагрузки на внутренние органы. Вместе с продуктами человек должен получать комплекс необходимых веществ, для того чтобы организм смог эффективно противостоять этой болезни.
Правилами питания для профилактики ревматоидного артрита являются:
- исключение аллергических продуктов;
- уменьшение количества употребляемых пасленовых овощей;
- снижение нагрузки на печень;
- включение продуктов, богатых кальцием;
- ограниченное употребление мяса;
- контроль избыточного веса.
Исключение аллергических продуктов
Специалисты отмечают, что при употреблении продуктов, способствующих развитию аллергических реакций, вероятность развития или обострения ревматоидного артрита увеличивается. Поэтому для предупреждения данного заболевания необходимо выявить продукты-аллергены и сократить или полностью ограничить их употребление.
Чтобы установить продукты, которые провоцируют аллергию, рекомендуется некоторый период придерживаться элиминационной диеты. Принципом такого режима питания является исключение из рациона продукта, который может выступать в роли аллергена. Отказаться необходимо не только от продукта в чистом виде, но и блюд, куда он входит в качестве составляющего ингредиента. Так, например, при отказе от молока, следует исключить из рациона мороженое, молочные коктейли, кондитерские изделия.
Традиционными продуктами-аллергенами являются:
- цельное коровье молоко;
- цитрусовые (апельсины, мандарины, лимоны);
- яйца и продукты, которые содержат яичный порошок;
- пшеница (крупа, мука, отруби);
- кукуруза (крупа, мука, крахмал);
- какао, шоколад, глазурь.
Каждый из данных продуктов следует на 10 – 14 дней полностью исключить из рациона питания. Далее на 1 день необходимо ввести его в меню, наблюдая при этом за собственным состоянием. Спустя 3 – 4 дня заново следует ввести тестируемый продукт в рацион и контролировать реакцию организма. В случае обострения ревматоидного артрита продукт необходимо внести в список запрещенных и максимально ограничить его употребление. Более эффективно проходит элиминационная диета, если все этапы ее проведения и возникающие реакции фиксируются в специальном дневнике.
Уменьшение количества употребляемых пасленовых овощей
Пасленовые культуры содержат в своем составе особое вещество (соланин). При отсутствии ревматоидного артрита соланин нейтрализуется организмом, а при наличии данного заболевания он свободно проникает в кровь. Являясь токсичным, соланин вызывает боли в суставах и общее ухудшение самочувствия.
Овощами, которые содержат соланин, являются:
- помидоры;
- баклажаны;
- сладкий перец;
- физалис.
Одним из представителей семейства пасленовых является табак. В целях предупреждения ревматоидного артрита рекомендуется отказаться от курения сигарет и иных табачных изделий.
Снижение нагрузки на печень
Являясь хроническим заболеванием, ревматоидный артрит предполагает длительный прием различных лекарственных препаратов. Чтобы позволить организму лучше переносить терапию и предупредить рецидив болезни, следует ограничивать прием продуктов, оказывающих нагрузку на печень. Ухудшают работу печени блюда, приготовленные на крепких наваристых мясных бульонах (холодец, солянка, харчо). Негативно на состоянии печени отражается употребление различных искусственных добавок (заменитель сахара, усилитель вкуса, пищевой краситель). Большую нагрузку оказывают модифицированные жиры (маргарин, мягкое бутербродное масло), которые входят в состав чипсов, продукции быстрого приготовления, кондитерских изделий.
Предотвращение дефицита кальция
Систематическое употребление медицинских препаратов при данном заболевании может привести к дефициту кальция в организме. Недостаточное количество этого минерала может стать причиной развития остеопороза, что ускорит рецидив и усложнит течение ревматоидного артрита. Поэтому при профилактике этой болезни необходимо употреблять достаточное количество продуктов, которые содержат кальций. Помимо этого следует принимать к сведению, что существуют продукты, которые могут улучшать или ухудшать усвояемость этого элемента.
Правилами, которые помогут предотвратить дефицит кальция, являются:
- употребление кисломолочных продуктов пониженной жирности;
- обогащение рациона листовой зеленью и зелеными овощами;
- ограничение количества поваренной соли, так как она ускоряет вывод кальция с мочой;
- обеспечение организма витамином Д для лучшего усвоения кальция.
Ограниченное употребление мяса
Специалисты в области ревматоидного артрита отмечают, что состояние многих пациентов значительно улучшается после ограничения количества употребляемого мяса. Порядка 40 процентов пациентов добиваются стойкой и длительной ремиссии при переходе на молочно-растительную диету. При этом следует учитывать, что в мясе содержится большое количество различных витаминов и других полезных веществ. Так, мясо содержит белок, при недостатке которого страдает иммунная система. Поэтому при отказе от мяса в пищу следует включать достаточное количество яиц, рыбы и молочных продуктов, которые также содержат белок. Другими ценными элементами, которые содержатся в мясе, являются витамины группы В. Чтобы поддерживать баланс этих витаминов в организме, следует употреблять орехи, продукты из цельного зерна, листовые овощи.
Контроль избыточного веса
Пациенты с ревматоидным артритом часто страдают избыточным весом, так как болезненность суставов значительно ограничивает их физическую активность. Лишние килограммы оказывают дополнительную нагрузку на воспалившиеся суставы, что негативно сказывается на состоянии больного. Поэтому в целях профилактики этого заболевания необходимо уменьшить калорийность рациона.
Правилами, которые помогут контролировать вес, являются:
- уменьшение количества рафинированных углеводов (сахар, рафинированное растительное масло и рафинированная пшеничная мука);
- ограничение продуктов с большим содержанием жира;
- соблюдение определенного режима питания;
- отказ от перекусов и еды всухомятку;
- ограниченное употребление алкоголя.
В задачи лечебной физкультуры входит укрепление суставов, мышечной и костной ткани, связок и кровеносных сосудов. Также физические нагрузки способствуют увеличению общего тонуса организма и повышению иммунитета. Гимнастику нельзя выполнять в момент обострения заболевания и при болезнях сердечно-сосудистой и дыхательной систем. Чтобы лечебная физкультура приносила пользу, необходимо выполнять упражнения регулярно, постепенно увеличивая нагрузку. При возникновении болей или ухудшения самочувствия занятия необходимо прекратить. После завершения упражнений допустима легкая усталость в мышцах.
Правилами выполнения гимнастики при ревматоидном артрите являются (положение – лежа на спине):
- не отрывая головы от подушки, сделайте поворот головой вправо, затем влево;
- на медленном вдохе поднимите руки за голову, на выдохе – верните руки в исходное положение;
- сцепите ладони с замок, напрягите мышцы и удерживайте напряжение 5 секунд, после чего резко расслабьте кисти;
- согните ноги в коленях и сделайте наклон ногами вправо, затем влево;
- поднимите вверх прямую правую ногу, затем левую;
- согните руку в локте, кисть положите на плечо и сделайте вращательное движение вперед, затем назад;
- поднимите на входе обе руки и на выдохе опустите.
Каждое из упражнений данного комплекса следует повторить 5 раз.
Большое влияние, по мнению ученых, на развитие ревматоидного артрита оказывают различные острые и хронические болезни. Поэтому лицам, которые входят в группу повышенного риска заболевания ревматоидным артритом, необходимо проводить своевременное лечение инфекционных заболеваний.
Болезнями, которые способствуют развитию ревматоидного артрита, являются:
- хронический тонзиллит (воспалительное поражение небных миндалин);
- аденоидит (воспаление изменивших свою форму глоточных миндалин);
- синусит (воспалительный процесс в придаточных пазухах носа);
- фарингит (воспаление глотки);
- кариес (инфекция, разрушающая ткани зуба);
- цитомегалия (заболевание, при котором в тканях и органах формируются патологически большие клетки);
- краснуха (болезнь, сопровождающаяся кожной сыпью).
Первичное развитие или рецидив ревматоидного артрита во многих случаях происходит на фоне стресса. Подвергаясь воздействию негативных факторов, организм человека проходит через три стадии – мобилизация, сопротивление и истощение. Результатом являются растраченные ресурсы организма, что делает человека более восприимчивым к болезни. Чтобы предупредить хроническое воспаление суставов необходимо развивать такое качество как стрессоустойчивость (умение реагировать на стресс без негативных последствий для самого себя и окружающих).
Мерами, которые помогут противостоять стрессу, являются:
- Разделение дел – следует проводить четкую грань между рабочими и домашними делами и решать их в соответствующей обстановке. Не стоит уделять время на работе решению домашних проблем, а дома не нужно возвращаться к рабочим вопросам.
- Правильный распорядок – время должно быть организовано таким образом, чтобы была возможность заняться хобби, отдохнуть или встретиться с друзьями.
- Настройка на позитив – старайтесь в любой ситуации находить положительные моменты. Для анализа произошедших событий заведите дневник, в котором будут отмечаться собственные мысли.
- Своевременная эмоциональная разгрузка – время от времени необходимо освобождаться от накопленных отрицательных эмоций. Способствует эмоциональной разгрузке занятия спортом, разговоры с близкими людьми или психологом.
- Анализируйте ситуации – специалисты рекомендуют делить все стрессовые ситуации на две категории – те, которые человек может изменить и те, на исход которых он не может оказать влияния. Обстоятельства, которые не могут быть изменены, не должны быть причиной сильных переживаний. Также при анализе стрессовых факторов следует задавать себе такой вопрос «Насколько сильно эта проблема изменит жизнь».
источник