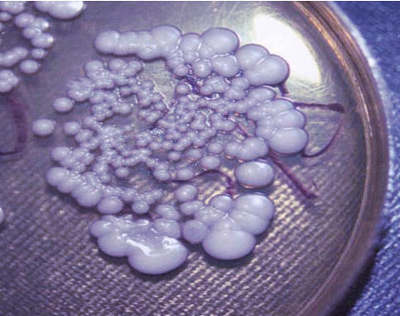
Женщины после трансфера эмбрионов сталкиваются с изменением характера выделений. Выделения могут принимать различный цвет, консистенцию и обладать запахом. К таким изменениям нужно быть внимательным, потому как они могут свидетельствовать не только о физиологических процессах, но и о развитии патологии. Белые творожистые выделения после переноса эмбрионов – молочница – досадное проявление нарушения флоры внутри влагалища. Но есть и хорошая новость – это не страшно. Много беременных женщин с этим сталкивается по причине возникновения гормональных перестроек и успешно преодолевает эту неприятность.
Сам возбудитель кандидоза – дрожжеподобный гриб Candida albicans – наш спутник по жизни. Он сопровождает нас всюду и живет на коже, слизистой полости рта, влагалища и кишечника. Этот гриб – часть нормальной флоры. Он классифицируется как условно-патогенный микроорганизм. При сочетании благоприятных условий возбудитель усиленно начинает размножаться и нарушает гармонию микробиоценоза – сообщества микроорганизмов, населяющих слизистые организма, а в интересующем нас случае – влагалища. То есть молочница – это не просто присутствие грибка, а увеличение его колоний.
Факторы, провоцирующие молочницу после переноса эмбрионов:
- медикаментозное влияние на гормональный фон;
- увеличение количества углеводов в слизи и эндометрии;
- снижение кислотности слизи, продуцируемой в цервикальном канале;
- снижение иммунитета;
- эндокринные нарушения.
Во время стимуляции, как известно, применяется массивная гормональная терапия при помощи лекарственных препаратов. При этом среда влагалища и выделения изменяется по составу – появляются вещества, которые легко усваиваются грибком, стимулируют их рост, размножение. А флора, которая ранее контролировала и подавляла излишнее размножение возбудителя молочницы, наоборот – угнетается.
Дальше в организме включается два защитных механизма. Первый – воспалительная реакция – слизистая влагалища отекает, становится гиперемированной. Возбудитель начинает проникать и разрушать эпителиальный покров влагалища. Второй – аллергическая реакция. Чрезмерное количество грибов и их продуктов метаболизма воспринимается как аллерген. Появляется зуд и дискомфорт. Поражение распространяется на влагалищную часть шейки и вульву.
Творожистые выделения после переноса эмбрионов – это нити дрожжеподобных грибов вместе со слизью цервикального канала и влагалища, лейкоцитами, разрушенными и отторженными клетками плоского эпителия. В мазке могут обнаруживаться клетки других условно-патогенных (например, гарднерелла) и патогенных микроорганизмов, так как защитная функция слизистой влагалища нарушена жизнедеятельностью грибка. А нормальная микрофлора не в состоянии поддерживать необходимое микробное «равновесие».
После трансфера эмбрионов в материнский организм, как правило, с целью поддержки наступления беременности назначают препарат Утрожестан. Он выпускается в виде драже и вводится во влагалище. Смешиваясь с влагалищными выделениями лекарственное средство принимает творожистую консистенцию. Выделяясь из влагалища, он заставляет женщин сомневаться: а не началась ли после переноса молочница?
Обычно появление белых выделений от лекарства, напоминающих творог или кефир, совпадает с днем начала приема препарата. Если отсутствует зуд, дискомфорт, можно предположить, что такие выделения – причина используемой терапии. Еще одна типичная особенность – при молочнице выделения имеют выраженный кислый запах.
Не следует пренебрегать в таких случаях консультацией с вашим гинекологом. Он возьмет мазки, а в случае необходимости назначит лечение.
Развитие кандидоза после подсадки не может повлиять на прикрепление плодного яйца – имплантацию. Но это не повод оставлять без лечения эту патологию по нескольким причинам:
- Возникающий дискомфорт.
- Возможность хронизации процесса – молочница из острого состояния перетекает в хроническую форму. Запущенное заболевание вылечить сложнее.
- При естественных родах ребенок, проходя через материнские родовые пути,соприкасается с флорой. Это первые микроорганизмы, которые попадут на его кожные покровы, слизистые. Именно они первыми будут принимать участие в формировании его собственной микрофлоры. Молочница может стать первопричиной грибкового заболевания – кандидоза половых органов (у девочек) и полости рта у младенца.
Молочница также не влияет на созревание яйцеклеток и процесс зачатия.
Молочницу после переноса не следует диагностировать, а тем более лечить самостоятельно. Самое лучшее решение – посетить врача и сдать мазок.
- жжение или интенсивный зуд во влагалище или его преддверии, усиливающийся ночью;
- белые творожистые выделения, иногда могут менять оттенок в зависимости от присоединения другой патологической флоры;
- выделениям присущи выраженный кисломолочный резкий запах и неоднородная консистенция в виде комочков, напоминающих хлопья творога;
- покраснение половых органов (наружных);
- возникновение болезненности при акте мочеиспускания.
Внимание! После переноса эмбрионов молочницу нельзя лечить самостоятельно. Даже если вы раньше принимали препараты и лечение было эффективным. Не все препараты совместимы с вашим нынешним состоянием и безвредны.
Тактика лечения молочницы после переноса эмбрионов:
- Лабораторная верификация (проверка) диагноза.
- Подбор противогрибковой терапии с последующим восстановлением флоры.
- Определение склонности к рецидивам с последующей разработкой профилактики обострений.
Правильный диагноз может поставить только доктор. Лечение должно быть продумано таким образом, чтобы не навредить будущей беременности. Помните, что белые творожистые выделения после переноса эмбрионов – это не всегда молочница, хотя ее появление в этом периоде весьма вероятно.
источник
ЭКО протокол – метод искусственного экстракорпорального оплодотворения, что проводится в условиях лаборатории, путем осеменения зрелых яйцеклеток.
Для проведения процедуры присутствие женщины не нужно.
Забор фолликулов проводят в отмеченный день. Перед этим пациентка может заметить признаки молочницы. Поэтому важно знать причины, симптомы и другие нюансы протокола ЭКО при молочнице.
Молочница – грибковое поражение влагалища, в гинекологии именуемое как кандидоз. Причин появления инфекционного заражения много.
Точно установить диагноз может только специалист, проведя соответствующие исследования. Провоцирующими факторы становятся:
- Употребление антибиотиков. Такие препараты позволяют побороть тяжелые заболевания, снимают воспаления и осложнения, но нарушается полезная микрофлора. Таблетки убивают не только вредные бактерии, но и нужные для человека микроорганизмы, поэтому размножается грибок, появляется молочница.
- Нарушение иммунной системы. Любые болезни, протекающие хронически, диабет, ВИЧ-инфекция и прочие патологии могут нарушать иммунную систему. Организм становится уязвим для бактерий, грибков и других организмов.
- Сбои обмена веществ. Несбалансированный рацион, лишний вес – это факторы, при которых появляется среда для размножения грибка.
- Нарушения гормональной системы. При сбоях в выработке гормонов, женский организм испытывает дисбаланс, что способно спровоцировать развитие молочницы.
- Неправильное нижнее белье. Любое синтетическое белье, а также раздражающее кожу может приводить к потливости интимной зоны, за счет этого появляется среда для образования грибка. Нужно подбирать только качественный товар, удобен и натурален, а не гнаться за модными тенденциями.
- Сбои эндокринной системы.
Причиной бывает применение прокладок с запахами, недостаточная гигиена и просто половая связь с носителем инфекции.
При переходе молочницы в хронический вид, возможно появление осложнений, поражение шейки матки, мочевого пузыря.
Боль при мочеиспускании из-за молочницы
Среди основных симптомов молочницы выделяют:
- Зуд, жжение половых органов.
- Выделения белого цвета, напоминающие творожную массу.
- Воспаление слизистой.
- Боль во время секса и мочеиспускания.
- Кислый запах.
- Отек половых губ.
С наступлением менструации симптоматика может проходить, в результате появления неблагоприятной среды для бактерий.
Молочница перед ЭКО появляется у многих пациенток в результате медицинских манипуляций, что нарушают гормональный фон. Женская иммунная система слабнет, провоцируя развитие грибков.
Появление молочницы из-за медицинских манипуляция процедуры ЭКО
Важно вести контроль состояния и перед процедурой обсудить со специалистом возможные мероприятия в случае осложнений и отклонений от плана.
Если появляются любые признаки болезней, инфекций, развивается кандидоз, то надо не бояться, а сразу сказать специалисту о проблеме.
Молочница в протоколе ЭКО никак не сказывается, но может отражаться на здоровье женщины во время беременности. Главная опасность – роды, при которых может быть заражение ребенка с неизвестными последствиями. Кроме того, заражение может стать опасным для будущей матери во время родов.
Молочница во время ЭКО лечится по-разному, в зависимости от периода до проведения пункции. Для полного восстановления потребуется около недели, а в ходе терапии используют лекарства мастного использования, а также оральные препараты.
Лекарства для лечения молочницы перед процедурой ЭКО
Можно выделить несколько эффективных средств на основе:
- Нистатина – Полижинакс, Тержинан.
- Клотримазола – Канбибене, Антифунгол.
- Кетоконазола – Низорал, Ливарол.
- Натамицина – Пимафуцин.
- Миконазола – Гинезол, Клион-Д.
Дополнительно надо восстанавливаться иммунную систему, восполнять микрофлору. Из меню убрать глюкозу и дрожжи.
Когда переносится эмбрион, шанс заражения возрастает, ведь процедура подразумевает сильную гормональную терапию, нарушающую флору. Заражение начинает прогрессировать, выделения выходят сгустками со слизью. Для успешной беременности специалисты назначают гормональный препарат, заменяющий прогестерон – «Утрожестан».
Грибковое заражение в начале беременности усиливает маточный тонус. Для женщины это хорошо, но негативно сказывается на плоде.
Тонус матки не позволяет плоду получить достаточное количество полезных веществ, кислорода для нормального развития. Это влияет на сложности развития в утробе и возможные проблемы после рождения. При молочнице у детей могут появляться патологии, аномалии внутренних органов.
Тонус матки в следствии грибка Canadida при беременности
Основная опасность – заражение ребенка при рождении. Как показывают статистические данные, инфицирование случается в 80% случаях, независимо от метода рождения.
У детей молочница зачастую поражает слизистую и пуповину, но при недоношенности грибок сильно усугубляет состояние младенца, возможны постнатальные осложнения.
Даже после лечения, инфекция может тревожить женщин, но это чаще только в анализах. Если заболевание было до оплодотворения, то возможно развитие хронической формы, но случается это редко. При появлении хронической молочницы, терапия сложная, может приводить к временным обострениям.
Выделения и другие подозрительные симптомы, указывающие на молочницу, должны диагностироваться. После визуального осмотра проводится верификация, позволяющая установить диагноз.
При подтверждении болезни выбирается схема лечения, включающая препараты убивающие грибок и восстанавливающие флору. После терапии женщине надо использовать профилактические меры, исключающие повторное заражение.
Многие лекарства запрещаются использовать при беременности, что усложняет лечение. Вся терапия проводится под наблюдением специалиста.
Женщины в ожидании ребенка, должны применять лекарства местного действия. В редких случаях допускается прием народных средств.
При выборе схемы терапии, врач берет во внимание срок беременности, состояние плода и самой женщины, противопоказания.
Средства для лечения молочницы после переноса эмбрионов
Лекарства, от которых не страдает ребенок таковы:
- В первом триместре специалисты используют «Пимафуцин» или «Натамицин». Лекарства нетоксичны, не могут повлиять на плод, пока формируются его органы, но эффективность терапии низкая, возможны рецидивы на поздних сроках.
- С 20 недели можно применять лекарства сильнее – «Бутоконазол», «Изоконазол».
- Со 2 триместра специалисты используют нистатиновые свечи от молочницы ЭКО – «Тержинан», а также крем или таблетки «Клотримазол»,
- Дополнительно используют раствор на основе соды или ромашковые отвары.
- С 3 триместра можно применять «Миконазол», «Циклопирокс».
- Перед родами, если грибок не прошел, используют свечи «Гексикон».
- В крайнем случае, специалист назначает оральные таблетки «Флуконазол».
Курс лечения и доза подбирается специалистом персонально для каждой женщины и случая.
Молочница и ЭКО – сложное и неприятное заболевание при искусственном оплодотворении, что может наносить сильный вред, приводит к осложнениям. Кроме неприятных ощущений и сложностей гигиены, грибок очень опасен во время беременности, может стать причиной сложного развития плода и осложнений у будущей матери.
Необходимо обязательно проводить терапию, исключить самостоятельное лечение при беременности. Любое использование медикаментов следует обсуждать со специалистом и в ходе терапии наблюдаться у него. Своевременная диагностика и лечение позволят нормально пройти периоду беременности и родов, без осложнений.
источник
Женщину, решившуюся на экстракорпоральное оплодотворение, заранее начинают подготавливать к процедуре. Организм должен быть полностью здоровым.
При наличии воспалительных заболеваний назначается обязательный курс лечения антибиотиками. Предстоит пройти курс гормональной терапии, чтобы получить зрелые яйцеклетки, необходимые для проведения оплодотворения.
Курс интенсивной терапии приводит к нарушению гормонального фона, снижению иммунитета. Нередко следствием становится развитие вагинального кандидоза. Выделения, зуд пугают девушек, готовящихся к проведению процедуры.
Чтобы развеять сомнения, рассмотрим, как планируется протокол ЭКО при молочнице: причины, симптомы и другие нюансы будут рассмотрены далее.
Статья написана по материалам сайта detieco.ru.

Контролируют число микроорганизмов лактобактерии. Они отвечают за состав микрофлоры, являясь барьером для быстрого развития патогенных организмов.
В женском организме вырабатывается гормон эстроген. Он влияет на состав микрофлоры. При снижении его количества становится меньше лактобактерий. Создается благоприятная почва для моментально роста грибка candida.
Факторов и причин, способствующих столь нежелательным переменам множество:
- длительный прием антибиотиков;
- наличие сахарного диабета;
- лечение гормональными препаратами;
- снижение иммунитета;
- беременность;
- наличие ИППП;
- неправильная интимная гигиена;
- реакция на моющие средства или белье;
- несбалансированное питание.
Порой заболевание появляется у женщин, вступающих в половые контакты с мужчиной, являющимся носителем грибка.

Заболевание, не являющееся опасным в обычной ситуации и легко поддающееся лечению, должно быть немедленно приостановлено, если планируется или уже проведено искусственное оплодотворение.
Симптомы молочницы достаточно специфичны, их невозможно не заметить:
- появление творожистых выделений на половых органах, белье;
- покраснение слизистых в интимной зоне;
- зуд в промежности, жжение;
- боль при мочеиспускании, половой близости;
- кисловатый или «рыбный» запах.
Не все признаки проявляются одновременно. Порой на наличие заболевания указывают 1-2 симптома, поэтому диагноз может ставить врач после проведения обследования, получения результатов анализов выделений.
При проведении терапии изменяется гормональный фон у женщин, готовящихся к искусственному оплодотворению. Иммунитет ослабевает, что сразу чувствуют патогенные микроорганизмы. Кандиды начинают интенсивно размножаться, не видя препятствия со стороны лактобактерий. В итоге появляется молочница перед ЭКО.

При необходимости подберет препараты или отложит протокол.
Если выявляется молочница во время ЭКО, переживать по поводу осложнений не стоит. Врачи не переносят проведение пункции, но назначают курс терапии, ведут наблюдение за состоянием здоровья. Пускать болезнь на самотек нельзя: впереди беременность и роды.

Если такой возможности нет, придется обратиться в местную поликлинику или подобрать препарат самостоятельно.
Использование лекарства напрямую зависит от количества дней, оставшихся до проведения экстракорпорального оплодотворения. Если срок составляет около недели, лучше купить свечи от молочницы при ЭКО.
К числу эффективных препаратов относятся:
Перед покупкой препарата необходимо выяснить, по какой схеме принимается средство. Не стоит свечами, которые предстоит ставить неделю, начинать лечение молочницы за три дня до выполнения пункции.
Для проведения экстренного лечения, когда до процедуры остается 2-3 дня, рекомендуется выпить таблетку, способную победить болезнь моментально.

Существуют лекарства, помогающие воссоздать микрофлору при нарушении гормонального фона. Перед ЭКО могут использоваться препараты-пробиотики, в состав которых входят бифидобактерии: Линекс, Лактофильтрум, Бифидумбактерин. Их смешивают с пищей и употребляют во время еды согласно инструкции.
При проведении интимной гигиены в воду добавляется немного соды или марганцовки. Однако спринцевания делать запрещается. Обрабатываются только наружные половые органы.
Чтобы грибок кандида не проник в полость матки, когда будет проводиться пункция, врач обязательно выполняет санацию с использованием специальных препаратов.

Чтобы укрепить плод, предупредить выкидыш, осложнения, прерывание беременности, будущей маме назначается Утрожестан.
Препарат является гормональным, поэтому его влияние на организм оказывается не только положительным, но и вызывает ряд побочных эффектов, в число которых попадает молочница.

Чаще творожистые бели обнаруживаются на поздних сроках, когда до родов остается несколько месяцев, недель.
Большое количество грибка, вызывающего развитие молочницы, приводит к усилению тонуса матки.
При таком состоянии плод недополучает необходимое питание. Происходит отставание в росте, органы неправильно формируются. При тяжелом течении кандидоза возможно прерывание беременности, развитие серьезных патологий.
Опасно оставлять молочницу до начала родовой деятельности. 80% детей, появившихся на свет по путям, усыпанным кандидами, нуждаются в обязательном лечении в первые дни.
У женщин зачастую диагностируются после родов постнатальные осложнения, если они не смогли своевременно победить молочницу. Нередко заболевание переходит в хроническую форму, периодически о себе напоминая, ухудшая качество жизни, требуя немедленного лечения. Рецидивы повторяются со временем чаще.

Лечение предстоит пройти обязательно, чтобы очистить родовые ходы от грибков.
После подтверждения диагноза гинеколог подбирает индивидуально противогрибковую терапию.
В первом триместре, когда плод только начинает приживаться в организме матери, использование препаратов создает дополнительную нагрузку на организм и опасно для эмбриона. Разрешенными считаются лекарства Пимафуцин и Бетадин.
Можно использовать народные методы. Рекомендуется применять содовый раствор для подмывания, отвары ромашки, календулы. Полезно вечером принимать ванночки с лекарственными травами, однако спринцевания недопустимы.
Во втором-третьем триместре для лечения молочницы можно использовать препараты Ливарол, Миконазол, Клотримазол, Тержинан.
Планирование беременности — непростой процесс. Еще сложнее провести экстракорпоральное оплодотворение. Если вы стремитесь воплотить свою мечту в жизнь, проследите, чтобы молочница и ЭКО не пересеклись. Тогда многих проблем удастся избежать.
источник
При искусственном экстракорпоральном оплодотворении зрелые яйцеклетки осеменяют в лабораторных условиях, то есть вне организма женщины. Для этого предварительно, в строго определенный день, производят забор фолликулов из яичников. Нередко перед таким важным событием женщины обнаруживают у себя симптомы дрожжевой инфекции – кандидоза. Рассмотрим, чем грозит молочница перед ЭКО.
Пункция – это извлечение созревших фолликулов из женского организма, которая проводится под наркозом и длится приблизительно 15-30 минут. Производится операция под обязательным контролем ультразвукового датчика методом аспирации через влагалище с помощью специальной медицинской полой иглы.
Перед извлечением яйцеклеток за несколько дней врач проводит контрольное УЗИ для проверки соответствия размеров фолликулов требуемым медицинским показателям.
Подготовка женского организма к проведению ЭКО процедуры является ответственным и важным этапом.
Любая искусственная стимуляция яичников в ЭКО протоколе связана с дополнительной неестественной гормональной нагрузкой на организм.
Для успеха процедуры ЭКО необходимо придерживаться основных рекомендаций в течение всего подготовительного периода, который занимает, как правило, несколько месяцев:
- полностью исключить самостоятельный прием пищевых добавок и медпрепаратов;
- отказаться от алкоголя, курения, кофе;
- избегать переохлаждения организма и любых вирусных инфекций;
- почаще гулять на свежем воздухе;
- принимать поливитамины и фолиевую кислоту;
- сбалансировать питание;
- исключить посещение бань, саун, не принимать горячую ванну;
- перестать использовать ежедневные прокладки;
- отказаться от суперузких джинсов и брючек, синтетического нижнего белья.
Очень часто репродуктологи сталкиваются с тем, что непосредственно перед проведением пункции женщины начинают жаловаться на появление такого неприятного заболевания как молочница. Основные причины появления болезни в период проведения ЭКО могут скрываться в сильных гормональных изменениях или в ослабленном иммунитете.
- сильный зуд в области половых органов;
- появление неприятного «рыбного» запаха;
- творожистые или в виде хлопьев белые выделения из влагалища с резким кисловатым запахом;
- жжение при мочеиспускании.
Не стоит скрывать от репродуктолога появление молочницы во время протокола ЭКО из-за страха, что врач откажется проводить пункцию, ведь при правильном назначении лекарственных препаратов лечение не потребует длительного времени.
Обязательно убедитесь, что у вас действительно молочница! Если в гормональной поддержке при ЭКО был назначен Крайнон (свечи), то появление творожистых выделений чаще всего является его остатками. Если молочница появилась из-за сильной гормональной поддержки или антибиотиков, то тоже скажите об этом врачу.
Молочница на результаты пункции и последующей имплантации эмбриона не может повлиять. Но наличие заболевания отрицательно влияет на протекание беременности и последующие здоровье ребенка, так как именно в этот период полностью формируются все его органы и системы. Согласно статистическим данным последствия кандидоза для малыша могут быть негативными, ведь в 60-75 % случаев болезнь передается от беременной матери к малышу. Поэтому не следует затягивать с лечением.
Лечение женщины всегда зависит от того, сколько дней осталось до пункции ЭКО. Ведь применение суппозиториев (свечей) всегда проводится курсом (3-7 дней). Молочницу, в зависимости от выбора лекарства, лечат в среднем от 1 -7 дней, при этом эффективность достигает 85-95%.

Назначаются свечи: Тержинан, Гино-Дактанол, Ливарол, Нистатин, Кетоконазол, Клион-Д, Гинезол, Бетадин, Гино-Травоген, Пимафуцин, Макмирор, Полижинакс.
Все лекарственные препараты эффективно справляются с лечением болезни. Не занимайтесь самолечением, проконсультируйтесь с репродуктологом, который назначит лечение!
Кроме проведенного лечения следует направить все усилия на полное восстановление естественной микрофлоры. Для этого можно использовать следующие медпрепараты: Бифидумбактерин, Линекс или Лактофильтрум.
Наружные половые органы можно обработать антисептическим раствором, например, слабым раствором соды или марганцовки. Спринцеваться этими растворами строго запрещено. Естественно, необходимо предохраняться или полностью отказаться от половой жизни, особенно если может возникнуть аллергическая реакция на презерватив.
Непосредственно перед забором фолликулов врач, предупрежденный о наличии и лечении молочницы, дополнительно проведет санацию специальным медицинским препаратом.
источник
ЭКО протокол – метод искусственного экстракорпорального оплодотворения, что проводится в условиях лаборатории, путем осеменения зрелых яйцеклеток.
Для проведения процедуры присутствие женщины не нужно.
Забор фолликулов проводят в отмеченный день. Перед этим пациентка может заметить признаки молочницы. Поэтому важно знать причины, симптомы и другие нюансы протокола ЭКО при молочнице.
Молочница – грибковое поражение влагалища, в гинекологии именуемое как кандидоз. Причин появления инфекционного заражения много.
Точно установить диагноз может только специалист, проведя соответствующие исследования. Провоцирующими факторы становятся:
- Употребление антибиотиков. Такие препараты позволяют побороть тяжелые заболевания, снимают воспаления и осложнения, но нарушается полезная микрофлора. Таблетки убивают не только вредные бактерии, но и нужные для человека микроорганизмы, поэтому размножается грибок, появляется молочница.
- Нарушение иммунной системы. Любые болезни, протекающие хронически, диабет, ВИЧ-инфекция и прочие патологии могут нарушать иммунную систему. Организм становится уязвим для бактерий, грибков и других организмов.
- Сбои обмена веществ. Несбалансированный рацион, лишний вес – это факторы, при которых появляется среда для размножения грибка.
- Нарушения гормональной системы. При сбоях в выработке гормонов, женский организм испытывает дисбаланс, что способно спровоцировать развитие молочницы.
- Неправильное нижнее белье. Любое синтетическое белье, а также раздражающее кожу может приводить к потливости интимной зоны, за счет этого появляется среда для образования грибка. Нужно подбирать только качественный товар, удобен и натурален, а не гнаться за модными тенденциями.
- Сбои эндокринной системы.
Причиной бывает применение прокладок с запахами, недостаточная гигиена и просто половая связь с носителем инфекции.
При переходе молочницы в хронический вид, возможно появление осложнений, поражение шейки матки, мочевого пузыря.
Боль при мочеиспускании из-за молочницы
Среди основных симптомов молочницы выделяют:
- Зуд, жжение половых органов.
- Выделения белого цвета, напоминающие творожную массу.
- Воспаление слизистой.
- Боль во время секса и мочеиспускания.
- Кислый запах.
- Отек половых губ.
С наступлением менструации симптоматика может проходить, в результате появления неблагоприятной среды для бактерий.
Молочница перед ЭКО появляется у многих пациенток в результате медицинских манипуляций, что нарушают гормональный фон. Женская иммунная система слабнет, провоцируя развитие грибков.
Появление молочницы из-за медицинских манипуляция процедуры ЭКО
Важно вести контроль состояния и перед процедурой обсудить со специалистом возможные мероприятия в случае осложнений и отклонений от плана.
Если появляются любые признаки болезней, инфекций, развивается кандидоз, то надо не бояться, а сразу сказать специалисту о проблеме.
Молочница в протоколе ЭКО никак не сказывается, но может отражаться на здоровье женщины во время беременности. опасность – роды, при которых может быть заражение ребенка с неизвестными последствиями. Кроме того, заражение может стать опасным для будущей матери во время родов.
Молочница во время ЭКО лечится по-разному, в зависимости от периода до проведения пункции. Для полного восстановления потребуется около недели, а в ходе терапии используют лекарства мастного использования, а также оральные препараты.
Лекарства для лечения молочницы перед процедурой ЭКО
Можно выделить несколько эффективных средств на основе:
- Нистатина – Полижинакс, Тержинан.
- Клотримазола – Канбибене, Антифунгол.
- Кетоконазола – Низорал, Ливарол.
- Натамицина – Пимафуцин.
- Миконазола – Гинезол, Клион-Д.
Дополнительно надо восстанавливаться иммунную систему, восполнять микрофлору. Из меню убрать глюкозу и дрожжи.
Когда переносится эмбрион, шанс заражения возрастает, ведь процедура подразумевает сильную гормональную терапию, нарушающую флору. Заражение начинает прогрессировать, выделения выходят сгустками со слизью. Для успешной беременности специалисты назначают гормональный препарат, заменяющий прогестерон – «Утрожестан».
Грибковое заражение в начале беременности усиливает маточный тонус. Для женщины это хорошо, но негативно сказывается на плоде.
Тонус матки не позволяет плоду получить достаточное количество полезных веществ, кислорода для нормального развития. Это влияет на сложности развития в утробе и возможные проблемы после рождения. При молочнице у детей могут появляться патологии, аномалии внутренних органов.
Тонус матки в следствии грибка Canadida при беременности
Основная опасность – заражение ребенка при рождении. Как показывают статистические данные, инфицирование случается в 80% случаях, независимо от метода рождения.
У детей молочница зачастую поражает слизистую и пуповину, но при недоношенности грибок сильно усугубляет состояние младенца, возможны постнатальные осложнения.
Даже после лечения, инфекция может тревожить женщин, но это чаще только в анализах. Если заболевание было до оплодотворения, то возможно развитие хронической формы, но случается это редко. При появлении хронической молочницы, терапия сложная, может приводить к временным обострениям.
Выделения и другие подозрительные симптомы, указывающие на молочницу, должны диагностироваться. После визуального осмотра проводится верификация, позволяющая установить диагноз.
При подтверждении болезни выбирается схема лечения, включающая препараты убивающие грибок и восстанавливающие флору. После терапии женщине надо использовать профилактические меры, исключающие повторное заражение.
Многие лекарства запрещаются использовать при беременности, что усложняет лечение. Вся терапия проводится под наблюдением специалиста.
Женщины в ожидании ребенка, должны применять лекарства местного действия. В редких случаях допускается прием народных средств.
При выборе схемы терапии, врач берет во внимание срок беременности, состояние плода и самой женщины, противопоказания.
Средства для лечения молочницы после переноса эмбрионов
Лекарства, от которых не страдает ребенок таковы:
- В первом триместре специалисты используют «Пимафуцин» или «Натамицин». Лекарства нетоксичны, не могут повлиять на плод, пока формируются его органы, но эффективность терапии низкая, возможны рецидивы на поздних сроках.
- С 20 недели можно применять лекарства сильнее – «Бутоконазол», «Изоконазол».
- Со 2 триместра специалисты используют нистатиновые свечи от молочницы ЭКО – «Тержинан», а также крем или таблетки «Клотримазол»,
- Дополнительно используют раствор на основе соды или ромашковые отвары.
- С 3 триместра можно применять «Миконазол», «Циклопирокс».
- Перед родами, если грибок не прошел, используют свечи «Гексикон».
- В крайнем случае, специалист назначает оральные таблетки «Флуконазол».
Курс лечения и доза подбирается специалистом персонально для каждой женщины и случая.
Молочница и ЭКО – сложное и неприятное заболевание при искусственном оплодотворении, что может наносить сильный вред, приводит к осложнениям. Кроме неприятных ощущений и сложностей гигиены, грибок очень опасен во время беременности, может стать причиной сложного развития плода и осложнений у будущей матери.
Необходимо обязательно проводить терапию, исключить самостоятельное лечение при беременности. Любое использование медикаментов следует обсуждать со специалистом и в ходе терапии наблюдаться у него. Своевременная диагностика и лечение позволят нормально пройти периоду беременности и родов, без осложнений.
Женщину, решившуюся на экстракорпоральное оплодотворение, заранее начинают подготавливать к процедуре. Организм должен быть полностью здоровым.
При наличии воспалительных заболеваний назначается обязательный курс лечения антибиотиками. Предстоит пройти курс гормональной терапии, чтобы получить зрелые яйцеклетки, необходимые для проведения оплодотворения.
Курс интенсивной терапии приводит к нарушению гормонального фона, снижению иммунитета. Нередко следствием становится развитие вагинального кандидоза. Выделения, зуд пугают девушек, готовящихся к проведению процедуры.
Чтобы развеять сомнения, рассмотрим, как планируется протокол ЭКО при молочнице: причины, симптомы и другие нюансы будут рассмотрены далее.
Статья написана по материалам сайта detieco.ru.
- Причины развития заболевания
- Симптомы молочницы
- Молочница перед процедурой ЭКО
- Возможные осложнения
- Лечение молочницы
- Молочница после переноса эмбрионов
- Опасности для организма мамы и плода
- Лечение
Не всегда женщина, готовящаяся к ЭКО, находится рядом с врачом, когда обнаруживает у себя молочницу. Связаться со специалистом для получения консультации удобно по телефону.
Если такой возможности нет, придется обратиться в местную поликлинику или подобрать препарат самостоятельно.
Использование лекарства напрямую зависит от количества дней, оставшихся до проведения экстракорпорального оплодотворения. Если срок составляет около недели, лучше купить свечи от молочницы при ЭКО.
К числу эффективных препаратов относятся:
Перед покупкой препарата необходимо выяснить, по какой схеме принимается средство. Не стоит свечами, которые предстоит ставить неделю, начинать лечение молочницы за три дня до выполнения пункции.
Для проведения экстренного лечения, когда до процедуры остается 2-3 дня, рекомендуется выпить таблетку, способную победить болезнь моментально.
Таких препаратов много:
Существуют лекарства, помогающие воссоздать микрофлору при нарушении гормонального фона. Перед ЭКО могут использоваться препараты-пробиотики, в состав которых входят бифидобактерии: Линекс, Лактофильтрум, Бифидумбактерин. Их смешивают с пищей и употребляют во время еды согласно инструкции.
При проведении интимной гигиены в воду добавляется немного соды или марганцовки. Однако спринцевания делать запрещается. Обрабатываются только наружные половые органы.
Чтобы грибок кандида не проник в полость матки, когда будет проводиться пункция, врач обязательно выполняет санацию с использованием специальных препаратов.
При искусственном экстракорпоральном оплодотворении зрелые яйцеклетки осеменяют в лабораторных условиях, то есть вне организма женщины. Для этого предварительно, в строго определенный день, производят забор фолликулов из яичников. Нередко перед таким важным событием женщины обнаруживают у себя симптомы дрожжевой инфекции – кандидоза. Рассмотрим, чем грозит молочница перед ЭКО.
Пункция – это извлечение созревших фолликулов из женского организма, которая проводится под наркозом и длится приблизительно 15-30 минут. Производится операция под обязательным контролем ультразвукового датчика методом аспирации через влагалище с помощью специальной медицинской полой иглы.
Перед извлечением яйцеклеток за несколько дней врач проводит контрольное УЗИ для проверки соответствия размеров фолликулов требуемым медицинским показателям.
Подготовка женского организма к проведению ЭКО процедуры является ответственным и важным этапом.
Любая искусственная стимуляция яичников в ЭКО протоколе связана с дополнительной неестественной гормональной нагрузкой на организм.
Для успеха процедуры ЭКО необходимо придерживаться основных рекомендаций в течение всего подготовительного периода, который занимает, как правило, несколько месяцев:
- полностью исключить самостоятельный прием пищевых добавок и медпрепаратов;
- отказаться от алкоголя, курения, кофе;
- избегать переохлаждения организма и любых вирусных инфекций;
- почаще гулять на свежем воздухе;
- принимать поливитамины и фолиевую кислоту;
- сбалансировать питание;
- исключить посещение бань, саун, не принимать горячую ванну;
- перестать использовать ежедневные прокладки;
- отказаться от суперузких джинсов и брючек, синтетического нижнего белья.
Очень часто репродуктологи сталкиваются с тем, что непосредственно перед проведением пункции женщины начинают жаловаться на появление такого неприятного заболевания как молочница. Основные причины появления болезни в период проведения ЭКО могут скрываться в сильных гормональных изменениях или в ослабленном иммунитете.
- сильный зуд в области половых органов;
- появление неприятного «рыбного» запаха;
- творожистые или в виде хлопьев белые выделения из влагалища с резким кисловатым запахом;
- жжение при мочеиспускании.
Не стоит скрывать от репродуктолога появление молочницы во время протокола ЭКО из-за страха, что врач откажется проводить пункцию, ведь при правильном назначении лекарственных препаратов лечение не потребует длительного времени.
Обязательно убедитесь, что у вас действительно молочница! Если в гормональной поддержке при ЭКО был назначен Крайнон (свечи), то появление творожистых выделений чаще всего является его остатками. Если молочница появилась из-за сильной гормональной поддержки или антибиотиков, то тоже скажите об этом врачу.
Молочница на результаты пункции и последующей имплантации эмбриона не может повлиять.
Но наличие заболевания отрицательно влияет на протекание беременности и последующие здоровье ребенка, так как именно в этот период полностью формируются все его органы и системы.
Согласно статистическим данным последствия кандидоза для малыша могут быть негативными, ведь в 60-75 % случаев болезнь передается от беременной матери к малышу. Поэтому не следует затягивать с лечением.
В настоящее время использование методов вспомогательной репродуктивной медицины становится все популярнее. С каждым годом количество пар, которым диагностируют различный тип бесплодия, увеличивается.
После длительной подготовки, обследования и трансвагинальной пункции, производится культивирование эмбрионов, которые со вторых по пятые сутки будут перенесены в матку женщины.
После этого долгожданного момента необходимо тщательно следить за своим здоровьем.
Выделения – один из самых ярких показателей репродуктивного здоровья женщины, поэтому важно знать, какие должны быть выделения при имплантации эмбриона.
В естественных условиях при оплодотворении сперматозоидом яйцеклетки образуется зигота, которая продвигается по маточным трубам непосредственно в полость матки. Наступление внедрения отмечается с 8-го по 14-й день после зачатия.
Отличие экстракорпорального оплодотворения заключается лишь в том, что сам процесс зачатия происходит в специальной чашке Петри, а не внутри женщины. После этого эмбриологи культивируют эмбрионы до необходимого дня и подсаживают женщине.
Дальнейшее развитие зародыша происходит в естественных условиях.
Процедура ЭКО — кликните для просмотра
Почти у всех женщин отмечается образование объективных симптомов имплантации эмбриона, которые проявляются в повышении температуры тела, увеличении хорионического гонадотропина (ХГЧ – гормон, основой показатель беременности).
Допускаются ли выделения после переноса эмбриона? Большинство женщин, которые решаются на проведение ЭКО длительное время не могут самостоятельно зачать ребенка, поэтому появление различных изменений в их организме воспринимается, как угроза.
Но на самом деле это не так, ведь существуют определенные виды слизи, которые указывают на то, что имплантация эмбриона прошла успешно. Для определения женщине достаточно лишь посмотреть на консистенцию, цвет и запах жидкости.
Также не маловажным фактором является время появления выделений и их количество.
Важно знать!
Допускается наличие слизистых выделений из половых путей, которые возникают из-за употребления лекарственных препаратов или при имплантации эмбриона в матку. Они не являются вредными, как для женщины, так и для зародыша.
У некоторых женщин могут появиться кровянистые выделения после переноса, которые сопровождаются неприятной, тянущей болью в животе. Данные симптомы могут быть признаком наступившей беременности. Но все же необходима консультация специалиста, ведь это может также быть сигналом об угрозе выкидыша.
Какие выделения при имплантации вам эмбриона можно считать нормой? Можно выделить определенные критерии, которые указывают на протекание здорового процесса. К ним относятся:
- характерный и не резкий запах;
- однородная консистенция;
- прозрачность;
- объем в пределах одной чайной ложки;
- отсутствие дискомфорта.
Это основные физиологические характеристики выделений, которые считаются полностью нормальными и безопасными. Именно благодаря данным показателям слизистая оболочка влагалища остается влажной и в ней поддерживается оптимальный баланс кислотности.
Однако, после подсадки эмбриона может возникнуть выделение другой жидкости, которая также не будет считаться патологией. Образование такой слизи возникает из-за воздействия прогестерона, который содержится в употребляемых препаратах. В итоге слизь может приобрести более густую консистенцию и белый оттенок. Также наблюдается уменьшение выделяемой жидкости.
Появление розовой или кремовой слизи во время имплантации эмбриона также считается нормой и происходит из-за влияния гормональных препаратов на организм женщины.
Однако, такие выделения должны сразу же пройти, как только женщина прекращает принимать медикаменты.
Чаще всего образование таких выделений происходит после «Утрожестана» и «Крайнона», которые используются в качестве геля для влагалища.
На 6–12 день после переноса у женщины появляются бледно-розовые или темно-коричневые выделения. Такое изменение может вызвать панику, но не нужно волноваться раньше времени.
Данный признак появляется из-за закрепления околоплодного яйца в полости матки. Во время этого процесса происходит повреждение кровеносных сосудов, что провоцирует появление имплантационного кровотечения в 30% случаев ЭКО.
Но следует обратить внимание на то, что должен отсутствовать неприятный запах и большое количество слизи.
К сожалению, не все женщины легко переносят процедуру ЭКО. Появление определенного вида выделений может свидетельствовать о неудачной попытке.
Выделения после имплантации эмбриона не должны изменять свой цвет, запах или количество. Если наблюдаются кровяные выделения, зеленоватые, мутные или творожистые – необходимо обратиться к врачу. Водянистые выделения после переноса эмбрионов также могут свидетельствовать о патологическом состоянии.
Самыми опасными считаются кровянистые выделения, которые говорят о серьезной угрозе для эмбриона и чаще всего они образуются при:
- отслойке эмбриона и выходе его из полости матки;
- угрозе выкидыша;
- гормональном сбое;
- недостаточном количестве прогестерона;
- замершей беременности.
К сожалению в большинстве случаев появление такой слизи указывает на серьезные проблемы, из-за которых не удается спасти ребенка.
Вторыми по опасности являются коричные выделения, которые могут со временем переходить в алые. По своей консистенции они очень жидкие, не имеют запаха и имеют различное количество. Коричневую жидкость сопровождает сильная тянущая боль.
Проведение ультразвукового исследования поможет точно узнать причину появления атипичных симптомов.
Зеленые, желтые выделения после переноса эмбрионов при ЭКО говорят о развитии патологического процесса. В большинстве случаев они считаются признаком развития инфекционного воспаления в мочеполовой системе, например, о бактериальном вагинозе, который нарушает микрофлору влагалища.
Бактериальный вагиноз (вагинит) — кликните для просмотра
Данные изменения могут спровоцировать замирание беременности или самопроизвольный выкидыш.
Образование творожистой слизи свидетельствует о развитии молочницы, которая образуется у большинства женщин после переноса эмбрионов в удачном протоколе. Из-за снижения кислотности слизи, которое появляется вследствие повышения женский гомонов, активируется рост грибка.
По внешнему виду данные выделения очень похожи на творог и имеют кислый, резкий запах. Также молочница сопровождается сильным зудом и жжением.
Лечение данного заболевания является обязательным на любом сроке беременности, ведь в противном случае может произойти инфицирование плода, что скажется на его развитии.
Молочница (кандидоз) — кликните для просмотра
Криоперенос – дополнительная процедура экстракорпорального оплодотворения, к которой прибегают по ряду определенных причин.
Чаще всего заморозка производится при большом количестве хороших эмбрионов на 3-5 сутки; из-за развития гиперстимуляции у женщины или прочих гинекологических проблем. Протокол ЭКО допускает перенос от одного до четырёх эмбрионов, однако приживаются далеко не все.
Оставшиеся жизнеспособные эмбрионы замораживают по специальной системе и хранят в жидком азоте до тех пор, пока супружеская пара не решит сделать повторный перенос.
Обратите внимание!
Прибегая к криопереносу, большинство семей обретают шанс на рождение еще одного ребенка. Ощущения после переноса размороженного эмбриона не отличаются, а появление признаков имплантации носят такой же характер, как и при обычном переносе.
Экстракорпоральное оплодотворение с каждым днем становится все более частым методом для зачатия ребенка. Многие супружеские пары, которым диагностировали серьезный диагноз «бесплодие», обретают шанс вырастить своего малыша.
Однако не все пациентки интересуются у репродуктологов о возможных признаках наступления беременности, считая, что самый первым сигналом станет анализ на ХГЧ, который сдается на 10-14 день после подсадки. Но это не так, в некоторых случаях выделения после подсадки эмбрионов могут указать на наступление желанной беременности.
Все что требуется от женщины – тщательно следить за своим самочувствием и оберегать свое здоровье, ведь под ее сердцем уже может жить другой человек, которому необходима защита.
Процедура ЭКО является сложной и дорогостоящей и не всегда заканчивается желанной беременностью. Поэтому женщины, прошедшие через неё, очень чутко относятся к своему самочувствию и любые тревожные симптомы организма могут стать поводом для паники.
Одним из таких проявлений являются влагалищные выделения. Они могут быть физиологическими (вариант нормы после процедуры) или свидетельствующими о патологическом процессе. Однако многие будущие мамочки по причине незнания воспринимают любые влагалищные выделения как отклонение от нормы.
Чтобы прояснить ситуацию, каждой женщине, перенёсшей ЭКО, следует знать о возможных вариантах отделяемого из влагалища после переноса эмбриона.
Влагалищные выделения являются постоянными спутниками женщин от начала менструации до менопаузы. В зависимости от дня цикла и прочих многих факторов может меняться их цвет, количество, консистенция.
Но важно понимать, что сухим влагалище здоровой женщины не остаётся никогда. Влагалищный секрет необходим для поддержания нормальной микрофлоры и кислой среды, для предупреждения сухости влагалища. Узнайте, когда делать тест на беременность после переноса эмбриона.
Поэтому выделения после ЭКО, а именно после переноса эмбриона, также являются абсолютно нормальными. Однако специалисты отмечают, что в день переноса эмбриона выделения не должны существенно отличаться от таковых у здоровой женщины в соответствующий период.
Физиологический влагалищный секрет характеризуется такими признаками:
- совсем не пахнет или имеет лёгкий кислый запах;
- не вызывает жжения, зуда, красноты и отёка половых органов;
- бесцветный или белёсый;
- не превышает объём пары миллилитров (1 ч. л.) в сутки;
- имеет однородную консистенцию (без сгустков, комочков и пр.).
Важно!Если в первые сутки после переноса эмбриона в полость матки появляются кровянистые (мажущие) выделения, необходимо как можно скорее обратиться за консультацией к врачу! После переноса эмбрионов в течение 6–12 суток должна наступить имплантация, то есть прикрепление к стенке матки. В это время 1/3 пациенток может наблюдать лёгкие кровянистые выделения, но они также не должны быть интенсивными, а лишь слегка окрашивать бельё в розовый оттенок.
Другие признаки физиологических выделений при имплантации:
- продолжительность не более 2 суток;
- отсутствие запаха;
- небольшое количество;
- изредка допускается тянущая боль внизу живота.
Если выделения соответствуют вышеописанным признакам, а других настораживающих симптомов не наблюдается, значит, поводов для беспокойства нет.
При успешной имплантации эмбриона и диагностировании беременности влагалищный секрет также никуда не пропадает. В целом на ранних сроках он может иметь различную консистенцию и цвет, но если женщине он не причиняет никакого дискомфорта и не вызывает волнения, то не стоит беспокоиться.
Выделения при наступившей беременности возникают по нескольким причинам. Во-первых, ввиду повышенной выработки прогестерона усиливается секреция влагалища. При этом выделения могут быть окрашены в белёсый, желтоватый оттенок или вовсе могут быть прозрачными. Их главная задача — увлажнение слизистой.
Во-вторых, в шейке матки у беременной женщины начинает формироваться слизистая пробка, которая плотно закрывает маточный зев и защищает плод от микроорганизмов.
Окончательное её формирование происходит только через месяц после имплантации, потому некоторая часть слизи может отделяться, образуя при этом бесцветные слизистые выделения.
Они похожи на куриный белок и обычно небеременные барышни наблюдают их во второй фазе менструального цикла.
Если женщина замечает другие вариации выделений, отличные от физиологических, стоит немедленно обращаться к врачу, ведь в таком случае можно заподозрить неудачный перенос эмбриона, начало патологического процесса или отсутствие имплантации.
Выделения различных оттенков коричневого цвета могут свидетельствовать о нарушении гормонального фона (дисбалансе гормонов прогестерона и эстрадиола). Дело в том, что для проведения процедуры ЭКО у женщины требуется взять 10–20 иногда даже более яйцеклеток.
Для этого необходима очень серьёзная гормональная терапия (возможно, небезвредная в долгосрочной перспективе). Кроме гормонов, пациентка должна принимать ещё множество других препаратов.
Вкупе с психоэмоциональной нагрузкой это может привести к сбоям гормонального фона.
Очень опасной является ситуация, когда пациентки, принявшие коричневые следы на белье за начало месячных, прекращают приём прописанных препаратов без выяснения причины и без диагностирования отсутствия/наличия беременности.
Но если эмбрион при этом уже имплантировался, а беременность наступила, подобный отказ от гормональных препаратов может быть губительным. Вывод один — решение об отмене препаратов должно приниматься только (!) после консультации с врачом, проведения УЗИ и анализов.
Узнайте, почему при ЭКО может быть внематочная беременность.
Кровянистые выделения, начинающиеся спустя 10–14 суток после процедуры (могут быть на любом сроке), являются наиболее опасными, ставящими под угрозу саму беременность, — они говорят об отторжении плодного яйца.
Причиной могут быть такие патологические состояния:
- Сбой гормонального фона (недостаточный уровень прогестерона, в т.ч. по причине неправильной дозировки гормональных препаратов).
- Нежизнеспособный эмбрион (неспособный к делению даже после успешной имплантации).
Выкидыш по причине замершей беременности.
Важно! В случае появления кровянистых выделений, в особенности обильных, напоминающих кровотечение, обращение к врачу должно быть незамедлительным, так как на кону может быть жизнь не только плода, но и самой женщины.
Появление зелёно-жёлтых выделений, особенно с неприятным запахом, свидетельствует о нарушении баланса влагалищной микрофлоры и развитии вагиноза. Зачастую данное состояние развивается на более поздних сроках, но также возможно спустя несколько недель после переноса плодного яйца.
Характерные признаки:
- Непрозрачные, имеют водянистую консистенцию, жёлтый или зелёный оттенок.
- Неприятно пахнут.
- Обильное количество (более 1 ч. л.).
Боли внизу живота при вагинозе отсутствуют. Если своевременно не начать приём соответствующих препаратов, дисбаланс микрофлоры будет ещё сильнее усугубляться, оказывая отрицательное влияние на развитие и рост зародыша.
В наихудших случаях возможна даже потеря беременности.
Творожистые выделения у беременных женщин (в том числе после зачатия способом ЭКО) появляются довольно часто и говорят о наличии молочницы (кандидоза). Грибковая инфекция развивается по причине нарушения микрофлоры — количество полезных микроорганизмов уменьшается, а число грибков растёт.
Предпосылкой для такого изменения является естественное снижение кислотности влагалища, которое наступает у будущих мам из-за гормональных изменений.
Узнайте, чем лечить молочницу при беременности.
Определить выделения при молочнице довольно просто:
- Имеют неоднородную, творожистую консистенцию, белый цвет.
- Неприятный, резкий, кислый запах.
- Выделяются в большом количестве.
Многие женщины впервые сталкиваются с молочницей ещё до беременности, потому считаются её довольно безобидным заболеванием, допускающим возможность самолечения известными противогрибковыми препаратами.
Делать этого категорически нельзя, как и затягивать поход к врачу.
Молочница меняет влагалищную среду, что, как и в случае с вагинозом, оказывает отрицательное влияние на развитие плода. Потому лечиться нужно обязательно, но только по предписанной доктором схеме.
Беременность — это дар, ещё более ценный после столь сложной процедуры, как ЭКО. Поэтому после его проведения женщины обязаны внимательно относиться к своему состоянию.
Одним из показателей здорового протекания имплантации являются выделения из влагалища.
Зная об их характерных особенностях, будет проще вовремя заметить тревожные сигналы, обратиться к врачу и принять соответствующие меры, чтобы сохранить новую маленькую жизнь.
Перед процедурой ЭКО женщина может заметить у себя признаки молочницы, которая чаще всего проявляется мгновенно, яркими симптомами и дискомфортом. Это может негативно сказаться на состоянии здоровья самой женщины, так как в период вынашивания эмбриона бороться с патологией намного проблематичней, хотя на само течение беременности кандидоз не оказывает негативного влияния.
Причин, по которым развивается грибковая инфекция, достаточно много, и определить истинный фактор должен только врач после исследования и постановки диагноза. Равновесие в женском организме могут нарушить:
- Применение препаратов с антибактериальным эффектом. Да, антибиотики помогают бороться с тяжелыми воспалениями и их осложнениями, но, помимо патогенной микрофлоры, под ударом оказываются и полезные бактерии, а это провоцирует усиленное размножение грибка и развитие кандидоза.
- Иммунные сбои. Любое хроническое заболевание, сахарный диабет, ВИЧ, онкология, нарушают защитный барьер, что приводит к нарушению восприимчивости организма ко внешним возбудителям, в результате чего грибки активно размножаются и поражают все больше органов и систем.
- Нарушение обмена веществ. При избыточном весе, неправильном питании, грибки начинают активно размножаться, так как для их увеличения развивается благоприятная окружающая среда.
- Сбой при продуцировании гормонов. Если выработка специфических гормонов нарушается, происходит дисбаланс в организме, это тоже может послужить причиной развития заболевания.
- Ношение синтетического и раздражающего белья. Лишняя потливость в интимных местах из-за неправильно подобранного и некачественного белья становится причиной развития болезни, поэтому моде и красоте стоит предпочесть свое здоровье.
- Эндокринные нарушения. Тоже нередко являются пусковым фактором возникновения патологии.
Выделения после проведения процедуры могут быть грибкового характера.
- Выделения творожистой консистенции, которые локализуются на внешних тканях половых органов, нередко заметны на нижнем белье. Имеют неприятный слабо или сильно выраженный запах прокисшего молока.
- Свербеж, жжение, зуд, покраснение и отечность.
Противопоказано расчесывать пораженные места, так как высока опасность попадания грибков в более глубокие ткани дермы, что грозит распространением патологии на внутренние органы и системы.
Дискомфорт при посещении уборной.
Из-за раздражения грибками тканей слизистой наружных половых органов при мочеиспускании женщина испытывает сильную боль, в результате чего мочевой пузырь не всегда удается полностью освободить, что грозит дополнительными осложнениями органов мочеполовой системы.
Проблемы в момент сексуальной близости.
Из-за раздражения слизистой любое прикосновение и проникновение вызывает боль, поэтому пока не удастся устранить заболевание и полностью избавиться от возбудителя, от половых связей стоит полностью отказаться.
Перед пункцией ЭКО большинство женщин жалуются на признаки кандидоза.
Это связано с тем, что при манипуляциях с организмом перед ЭКО существенно изменяется гормональный фон женского организма, ослабляется иммунитет, вызывая активную жизнедеятельность дрожжеподобных грибков. Поэтому стоит внимательно следить за своим здоровьем и оговорить с врачом возможный план действия в случае осложнения.
При протоколе ЭКО стоит сообщить репродуктологу о беспокоящих симптомах, ведь чем раньше начнется лечение, тем быстрее и проще будет избавиться от молочницы.
Малыш инфицируется проходя через родовые пути.
Сам по себе кандидоз на протокол ЭКО никак не влияет, однако заболевание негативно скажется на состоянии здоровья женщины в период вынашивания крохи.
Особенно опасен кандидоз при родах, тогда осложнениям подвержена не только роженица, но и сам малыш, которому грозит инфицирование и неизвестный исход.
Важно пройти полноценное лечение и в роды идти уже здоровой, без единого признака молочницы.
Схема терапии выбирается исходя из того, сколько дней у женщины осталось до того, как ей проведут пункцию ЭКО. В среднем проблема устраняется в течение недели, можно применять препараты как местного (кремы, мази, суппозитории, внутривагинальные таблетки), так и системного воздействия (оральные таблетки или капсулы). Среди самых распространенных и эффективных средств выделяют:
Немаловажным является восстановление защитных функций организма, нормализация микрофлоры кишечника, исключение из рациона продуктов, содержащих глюкозу и дрожжи. Также стоит полноценно отдыхать, высыпаться, избегать стрессов, гулять на свежем воздухе, получать положительные эмоции.
Гормональный дисбаланс способствует росту патогенных микроорганизмов.
После переноса у женщины увеличиваются шансы приобрести молочницу, так как применяется колоссальная гормональная терапия, способная нарушить баланс микрофлоры в организме, в результате чего болезнь начнет прогрессировать.
Творожнистые выделения являются нитями грибка, которые выходят наружу вместе с образуемой слизью, лейкоцитами и мертвыми тканями эпителиального слоя. Чтобы беременность наступила и развивалась, с целью поддержки приписывают «Утрожестан».
Если выделения появились после применения препарата, то, возможно, это реакция организма на компоненты средства.
И если женщину не беспокоят никакие подозрительные симптомы в виде зуда, неприятного запаха, скорее всего, это последствия от использования лекарств.
Если же у женщины развиваются симптомы, характерные для молочницы, при этом состояние ухудшается, беспокоят проблемы при походе в туалет, стоит срочно обратиться к врачу за консультацией.
При подозрительных симптомах и творогоподобных выделениях стоит сходить на прием к врачу и рассказать о проблеме. После первичного осмотра доктор направит на лабораторную верификацию, которая поможет подтвердить диагноз.
Если заболевание подтверждается, подбирается противогрибковая терапия, которая совмещается с применением средств, способствующих восстановлению микрофлоры.
После лечения важно беречь себя от рецидивов, соблюдая правила профилактики, которые предварительно согласовываются с доктором.
источник