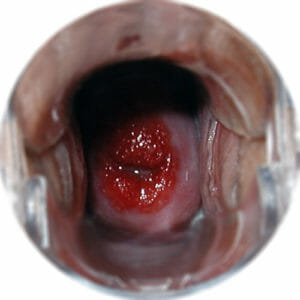
Эрозия шейки матки – это весьма нередко встречающееся заболевание репродуктивной системы у женщин. Характеризуется, в основном появлением сначала покраснения, затем воспаления и возникновения болячек на приграничных слизистых (переход шейки матки во восходящий верхний фрагмент влагалища).
По истечении времени эрозия способна расти в объемах, и доставлять некоторые неудобства для женщины.
Обусловлено это патологическое явление многими факторами:
- разная структура слизистых на переходном участке,
- различные воспаления,
- нарушения целостности эпителия при родах,
- перебои в гормональном производстве.
Данное заболевание часто протекает с проявлениями болезненных ощущений в период критических дней, большое количество влагалищных выделений, болезненный синдром в области крестца.
При подобных признаках женщине срочно требуется посещение гинеколога для консультации и лечения патологического явления.
В основном данный недуг диагностируется у представительниц прекрасного пола в возрасте от 28 до 45 лет. При первых симптомах эрозии, обычно в терапевтических целях применяют интравагинальные свечи, так называемые суппозитории. Этот же метод лечения оптимален для еще не рожавших женщин. Далее более детально будут представлены наиболее часто используемые врачами свечи.
На практике существует два базовых вида эрозий в пограничном участке перехода шейки матки в верхний влагалищный фрагмент:
-
эрозия, возникшая по причине инфекционного поражения, либо общим неоптимальным микробиологическим фоном организма. Предположительно спровоцированным продолжительным воспалительным явлением, сбоям в работе защитных функций организма, и заболеваниями эндокринной сферы;
- присутствие псевдоэрозий, не нуждающихся в терапии. Подобное нарушение целостности тканей никоим образом, не угрожает здоровью женщины, не оказывает влияния на зачатие и вынашивание ребенка. В терапевтических мероприятиях не нуждается.
Однако если присутствует спровоцированные опухоли, то имеются некоторое количество маточных эрозий:
- эндометриоз – данный термин означает перпендикулярное смещение эндометрия, сопряженное одновременно с данным явлением формированием различных в генетической структуре тканей, находящихся на поверхности слизистых оболочек внутри детородного органа;
- эктопион – характеризуется в смещении внутренних цервикальных структур. Причиной появления является сильное механическое давление, к примеру, в момент родоразрешения, либо как следствие сложно перенесенного аборта;
- в форме полипов цервикальных ходов, кондилом вирусного происхождения и полипов нарастающих на шейке матки;
- лейкоплакия, при которой возникает затвердевание оболочки слизистого эпителия. Лечить аналогичные явления всегда необходимо посредством оперативной хирургии.
Диагностика эрозии осуществляется в момент визуального осмотра гинеколога с использованием особого гинекологического зеркала.
Неоспоримым является утверждение о том что гинекологические суппозитории — совершенно безвредный, действенный и мягкий лекарственный способ борьбы с патологическим процессом. Данный метод лечения весьма положителен для женщин которые планируют зачатие и беременность, а также для терапии начала заболевания.
Суппозитории при введении во влагалищную полость, взаимодействуют со слизистой оболочкой и благодаря этому, нейтрализуют дальнейшее развитие угнетающего явления, обеспечивает быстрое излечение эрозии и воссоздает и обновляет внутреннюю дерму шейки матки.
Использование именно вагинальных свеч, обладает значительным количеством плюсов:
-
свечи транспортируют активные компоненты прямо к локализации воспалительного проявления;
- свечи обладают щадящей структурой, и под воздействием температуры тела растаивает, постепенно распределяется по всему пораженному участку, органу;
- свечи вспомогательно смягчают воспаленную слизистую оболочку и благодаря этому устраняют чувство дискомфорта и боли во- первых, во- вторых—обеспечивает выведение патологических соединений из оздоровившейся полости;
- действующие компоненты суппозиториев не угнетают жизнеобеспечения «здоровой» микрофлоры;
- свечи значительно комфортнее в применении, чем, к примеру, вагинальные таблетки, потому что их не требуется приготавливать перед применением, и они не нарушают целостности оболочки и стенок органа;
Суппозитории отпускаются в каждом торговом аптечном пункте, кроме того их можно самостоятельно приготовить. В любой вариации они принесут желаемый результат.
Терапевтические мероприятия суппозиториями проводят в следующих обстоятельствах:
-
Воспалительные локации небольших объемов;
- Псевдоэрозия во время заживления;
- Воспалительное проявление цервикального канала (цервицит) и внешних половых органов (кольпит);
- Восстановительное лечение следом за прижиганием;
- Профилактически – оздоровительные меры перед деструктивными способами лечения заболеваний шейки матки.
Лечение гинекологическими свечами недопустимо в следующих обстоятельствах:
-
Ненормальные структурные изменения влагалищного участка эпителия шейки матки. II и III стадии;
- Рак шейки матки, либо большая угроза озлокачествления данной патологии;
- Присутствие эрозий объемом более 2 см,не воспринимающих медикаментозное лечение;
- Чрезмерная чувствительность к ингредиентам медикамента.
После выявления наличия заболевания, специалист устанавливает метод и режим лечения и мероприятия устремленные на устранение эрозии.
При позднем обращении к гинекологу, появляются необратимые явления, в том числе:
-
Формирование спаек и шрамов, осложняющих период вынашивания плода и родоразрешение;
- Утрата слизистой оболочкой органа способности к естественному принципу сохранности, возникновение рецидивного воспаления;
- Перемещение воспаления внутрь полости матки на эндометрии;
- Бесплодие по причине инфекционного заболевания в хронике;
- Трансформация эрозии в злокачественное новообразование в шейке матки.

Вслед за установлением первопричины заболевания и постановкой диагноза, гинеколог определяет метод и режим лечения.

Такое пренебрежение может грозить перерождением в новообразование злокачественного свойства.
До приступления к терапевтическим методам, требуется нормализовать цикл критических дней, в том случае когда он был изменился под влиянием болезни.
В медицинском арсенале существует множество гинекологических свечей.
Свечи для лечения эрозии шейки матки подразделяется:
- Вагинальные;
- Противозачаточные;
- Для заживления после прижигания.
Наиболее широко используются следующие вагинальные свечи:
- Хлоргексидин. Он обладает свойством устранения воспаления и анитибактерицидным эффектом. Дает возможность скорой нейтрализации возбудителя патологии половых путей, кроме того данное лекарственное средство абсолютно безвредно.
- Вагинальные свечи Бетадин. В составе суппозиториев присутствует йод, убирающий воспаление и его первопричину- вирусы. Тем не менее бетадин не рекомендуется использовать во время вынашивания ребенка.
- Тержинан. Данные свечи хорошо помогают при вирусных и венерических заболеваниях половой сферы. Фрармакологический препарат отлично устраняет большинство активных микробов и вирусов, а также блокирует перемещение грибка- возбудителя на соседствующие органы и участки эпителия.
- Полижинакс. Лекарственное средство качественно устраняющее грибковые и инфекционные поражения. Его широко применяют для лечения и заживления механических повреждений и эрозий. Курс результативного лечения обычно составляет 14 суток.
Положительный итог терапевтических мер во многом обеспечивает растительный состав и натуральные компоненты суппозиториев. Лекарственный препарат результативно избавляет от болевых ощущений, обладает сильным антисептическим свойством, тем самым может гарантировать скорое устранение эрозии.
Эти эффективные свечи, в качестве применения после прижигания эрозии, обладают заживляющим действием, благодаря прежде всего своим регенерирующим, способствующим нарастанию нового эпителия. Схему и режим использования свеч, определяет во всех случаях только гинеколог.
Многие наименования данного метода лечения, весьма действенны, к таким методам относится и эксплуатация облепиховых свеч.
Данное заболевание любой сложности, подразумевает посещение гинекологического кабинета и только после сдачи определенных анализов, могут быть назначены суппозитории на основе облепихи. Как они работают?
Эти свечи принадлежат к той малочисленной категории свеч, имеющих такое свойство щадящего воздействия на раны.
Практикуется применение и женщинами вынашивающими ребенка, также и кормящими грудью мамочками.
В составе облепихового масла присутствуют такие витамины, которые способны в скором времени растворяться: карбоновые и жирные линолевые кислоты.
Длительность терапевтического воздействия облепиховыми свечами в режиме ежедневного применения в течении 7-10 суток (требуется вводить дважды в день утром и вечером).

С целью получения большей эффективности, иногда гинекологи советуют использовать свечи режимом двоекратного введения в сутки, в течение 3 недель.
Данное лекарственное средство при эрозии маточной шейки действенно реализует все свои многочисленные возможности, а оздоровление, согласно отзывам, проявляется вслед за несколькими введениями.
Не распространена информация о том, что, данный препарат применять наряду с использованием косметических и гигиенических средств.

Гексикон обладает ярким антисептическими характеристиками, параллельно приводя внутреннюю флору влагалища в норму.
Безвредоносное свойство – это еще одно преимущество этих свечей, за исключением индивидуальной невосприимчивости.
Режим использования свеч, подразумевает двоекратное введение в сутки: утром и вечером. Если существует необходимость, то длительность терапии может составлять и 20 суток.
Отличный препарат для устранения заболевания. Ливарол оснащен противогрибковым эффектом. Эксплуатационная схема: вводят на ночь, продолжительностью в 10 суток.
Вводят свечи Клотримазол как можно глубже во влагалищную полость.
Этот продукт имеет антимикотическое и антибактериальное свойство. Запрещен для введения женщинам вынашивающим ребенка и при наличии индивидуальной невосприимчивости.
Курс терапии – 7 дней.
Лекарственный продукт, произведенный с природными компонентами. В основном специалисты именно данное лекарство прописывают к применению едино, либо двукратно в сутки. Время лечения, определяется с учетом степени сложности патологии.
Выраженных противопоказаний не установлено. Медикамент не рекомендован к введению, исключительно когда имеет место индивидуальная невосприимчивость к активным веществам.
Нетрадиционные методы лечения (народные рецепты), является весьма эффективным методом в борьбе с эрозией маточной шейки. Свечки возможно изготовить самостоятельно, это весьма не трудоемкий процесс.
К примеру, мед вкупе с иными полезными, натуральными или растительными компонентами дает превосходные результаты в избавлении от этого недуга. В особенности, майский продукт очень качественен, он даже запущенную стадию заболевания способен излечить всего-лишь за 7 суток.
-
Рецепт с содержанием меда № 1. Перемешать 5 ст. л. меда, 2,5 г прополиса (также подойдет мумие), 150 г сливочного или топленого масла (можно обойтись и жиром из сала). Растворить посредством водяной бани и перемешать все составляющие будущих свечек, далее остудить. Из получившейся массы вылепить свечи. Сохранять в холодильнике. Лечебный период— 7-10 суток, используя по 1 свече на каждую ночь;
- Рецепт с содержание меда №2. Перемешать мед, сок из листьев алоэ, заблаговременно помещенных на несколько дней в холодильник (можно обойтись и каланхоэ), рыбий жир в соотношении 1:1. Ко всей массе присоединить 150 г сливочного масла (или жира из сала). Полученную кашицу дополнительно тщательно перемешать, растворить посредством водяной бани, а затем остудить. Из застывшей массы вылепить свечи и сохранять их в холодильнике. Курс терапии такой же, как и в первом способе.
Медовые свечи целесообразно применять вслед за проведением спринцевания травяными настоями, которые также как и свечи можно приготовить у себя на кухне.

Для определения цены самого терапевтического процесса нужно знать стоимость препарата на аптечном рынке и помножить ее на количество, требуемого для излечения от заболевания полностью.
В ситуации когда лечебное учреждение на балансе бюджета, то на данном этапе подсчеты прекращаются, если же женщина обратилась в частное заведение то пациентке к оплате еще предъявят и услуги по медицинской консультации.
Стоимость гинекологических суппозиториев в среднем колеблется от 225 до 350 рублей за картонную коробку из 10 суппозиториев. За гораздо меньшие деньги провизоры отпустят свечи основанные на облепиховом масле, за картонную коробочку 22,5 – 35 рублей.
Отзывы женщин:
С целью недопущения появления данного заболевания, все без исключения гинекологи советуют придерживаться обычных правил:
-
Своевременное посещение врача, например при возникновении несвойственных признаков в форме жжения, болезненных проявлений и влагалищных нехарактерных выделений.
- Неукоснительное выполнение требований личной гигиены.
- Эксплуатация защитных средств при половом акте с непостоянным половым партнером.
- Систематическое проведение соответствующих анализов и ко времени проведенное лечение начальных стадий заболеваний.
Осуществлять меры по недопущению появление эрозии шейки матки весьма принципиально. В обстоятельствах возникновения начальных симптомов болезни, становится крайне необходимым посещение гинеколога.
Специалист в свою очередь, определяет причину болезни и назначает оптимальное терапевтическое воздействие, которое сможет вылечить эрозию и не допустить осложнений патологии.
источник
Многие годы пытаетесь вылечить ГРИБОК?
Глава Института: «Вы будете поражены, насколько просто можно вылечить грибок принимая каждый день средство за 147 рублей.
В период беременности на женщину ложится большая ответственность. Если будущая мать желает иметь полноценное потомство, она просто обязана следить за своим здоровьем и своевременно лечить любые, даже самые безобидные на первый взгляд болезни. Весьма важно при беременности обращать внимание на состояние половой системы.
Микробы, грибки и инфекции подрывают местный иммунитет и создают предпосылки для заражения новорожденного. Для профилактики и лечения вагинальных инфекций необходимо использовать эффективные препараты, которые разрешены при беременности, например, свечи Гексикон.
Во время гестации часто проявляются новые или обостряются старые недолеченные патологии инфекционного характера. Можно ли использовать свечи Гексикон при беременности, и в каких случаях это нужно делать, интересует многих женщин, которые столкнулись с воспалительными процессами именно в период вынашивания ребенка.
Если врач посчитал нужным назначить этот препарат, перечить ему не стоит, лучше как можно скорее начать лечение. При инфицировании половой системы важно предупредить распространение возбудителя по родовым путям и защитить малыша от болезней.
В гинекологии применять Hexicon вполне приемлемо, поскольку активные вещества работают только местно и не затрагивают общую кровеносную систему. Цель применения суппозиториев заключается в восстановлении микрофлоры влагалища таким образом, чтобы не пострадал ни материнский организм, ни эмбрион.
Гексикон подходит для использования на разных неделях беременности, в т. ч. в первом триместре. Это выгодно отличает лекарство от других интравагинальных свечей.
Основные преимущества препарата:
- Не влияет на общее состояние будущей матери.
- Сохраняет численность полезных лактобактерий.
- Не проникает через плаценту и не оказывает негативного воздействия на плод.
- Продолжает проявлять защитные свойства по мере завершения терапии.
Гексикон – это мощное противомикробное и противопротозойное средство, эффективное в отношении многих микробов. Оно обладает антисептическими свойствами, обеззараживает инфицированные участки и угнетает штаммы Gardnerella vaginalis.
Использованием свечей Hexicon беременные могут добиться нейтрализации влияния патогенных микроорганизмов, которые активизировались в половых путях.
Мощное воздействие антисептика на болезнетворные штаммы объясняется содержанием хлоргексидина. Это вещество находит широкое применение в разных сферах традиционной медицины ввиду пагубности для грамположительных и грамотрицательных бактерий, трихомонад, хламидий, вируса герпеса, бледной трепонемы и уреаплазмы. Однако в отношении возбудителей молочницы хлоргексидин практически бессилен.
Особенность активного вещества Гексикона состоит в том, что оно проявляет лечебные свойства даже при наличии гнойных и кровянистых выделений. Это позволяет гинекологам назначать свечи для лечения кольпитов и сходных состояний.
Все показания к применению суппозиториев для беременных:
- Восстановление влагалищной микрофлоры после санации.
- Профилактика гнойных осложнений у рожениц.
- Лечение эндоцервицита и эрозии шейки матки.
- Предродовая обработка внутренних половых органов, в т. ч. у пациенток с бактериальным вагинозом или венерическими болезнями в анамнезе.
- Лечение и профилактика трихомониаза, кольпитов, гонореи, уреаплазмоза, генитального герпеса, хламидиоза, грибкового вагинита.
- Инфекционно-воспалительные осложнения послеродового периода.
Противопоказанием к применению Гексикона при беременности, как и в других случаях, является индивидуальная непереносимость активных компонентов суппозиториев. Если женщина не знает, нормально ли воспринимает ее организм хлоргексидин или дополнительные компоненты лекарства и начнет лечиться с его помощью, это вызовет местное раздражение, зуд, сыпь, сухость тканей. Побочные эффекты требуют симптоматической терапии или отмены препарата.
При индивидуальной непереносимости свечей Hexicon заменяют аналогами:
Если лечение генитальных инфекций происходит на ранних сроках беременности, аналоги врач подобрать не сможет. Скорее всего, терапию придется отсрочить.
Основные моменты по применению свечей Гексикон при беременности освещает инструкция. Рекомендованная продолжительность лечения – не более 14 дней. В это время запрещено использовать другие интравагинальные препараты. Дозировку Гексикона врач подбирает для каждой пациентки. Стандартная схема – 2 суппозитория в сутки (утром и вечером).
В период лечения половых инфекций препаратом рекомендуется снизить частоту водных процедур, ограничить применение моющих и косметических средств. Интимная жизнь на время применения вагинального лекарства запрещается.
Для лечения грибка ногтей наши читатели успешно используют Tinedol. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
В 1 триместре беременности Гексикон в форме свечей назначают многим мамочкам. Препарат воздействует местно и не затрагивает процессы жизнедеятельности матери и ребенка. Назначают его для лечения и профилактики ЗППП, регуляции количества лейкоцитов и при наличии у пациенток аномальных выделений. Терапия длится 7 – 10 дней.
С 13 недели беременности свечи применяют в лечебно-профилактических целях при подозрении на ИППП. Свечи эффективно устраняют зуд вульвы, погашают воспалительные процессы, предупреждают инфекционные поражения.
В 3 триместре Гексикон находит применение, когда незадолго до родов беременной проводят обеззараживание и очистку родовых путей. Суппозитории устраняют риск инфицирования плода при появлении на свет.
Передозировку Hexicon вызывает редко. Проявляется она симптомами побочных эффектов. Это говорит о неправильном использовании антисептика или превышении срока терапии.
Сколько стоит Гексикон? Ответ на этот вопрос зависит от содержания активного вещества в суппозиториях – 8 или 16 мг, а также от того, сколько лекарственных единиц находится в контурной упаковке – 1 или 10. Например, одна свеча 16 мг может продаваться по цене 35 – 60 рублей.
В дозировке 16 мг (№10) антисептик можно купить за 230 – 350 руб.
На дозировку Гексикона 8 мг цена установлена в пределах 220 – 300 рублей (для 10 ед. в упаковке).
Что же касается отзывов, женщины высказывают разные мнения о применении Hexicon во время беременности – одним пациенткам лекарство помогло вылечить инфекционные болезни, а у других чуть не спровоцировало выкидыш.
Для лечения вагинального кандидоза имеется много синтетических лекарственных препаратов в виде таблеток и средств направленного воздействия – суппозитории и кремы. Их ассортимент до такой степени обширен, что выбрать оптимальный вариант, затруднительно. Часто в схему терапии входит Депантол, помогающий подавить размножение грибков, обладающий регенерирующим и антисептическим эффектом. Аналоги Депантол представлены следующими медикаментами: Бетадин, Гинофлор, Гексикон, Фуразолидон, Гинезол, Клион-Д, Ливарол, Нистатин и др.
Суппозитории для терапии вагинального кандидоза – это результативное средство, помогающее быстро избавиться от воспалительных процессов и активности грибков. В одной свече содержится 100 мг действующего вещества – декспантенол. В состав включен хлоргексидина биглюконат и макрогол.
Примечание: многие женщины путают лекарство Депантол с препаратом Депантенол – это совершенно разные медикаменты. Если первый используется для терапии кандидоза, то второе лекарство рекомендуется для лечения дерматологических заболеваний.
Хлоргексидин, входящий в состав лекарства, дает мощный антибактериальный эффект, негативно воздействует на различные грибки и простейшие, множество бактерий. Декспантенол является витамином, который относится к группе В, способствует быстрому восстановлению слизистых оболочек.
Депантол свечи рекомендуются при эрозии (целесообразно только в тех случаях, когда наблюдается специфический патогенез патологии), для терапии острого и хронического вагинита, вагинального кандидоза.
- Иногда суппозитории назначаются после прижигания эрозии, чтобы ускорить регенерацию влагалища и матки;
- Также прописывают после родов, акушерских и гинекологических хирургических вмешательств.
Крем для лечения молочницы не подходит, так как он применяется для терапии экземы, атопической формы дерматита, для обработки раневых поверхностей после оперативного вмешательства, лечения трещин молочных желез при лактации. Можно использовать, если имеются грибковые поражения кожного покрова.
Противопоказание к применению – органическая непереносимость препарата в целом либо его вспомогательных компонентов. Побочные действия наблюдаются крайне редко. Только некоторые пациентки жалуются на жжение и зуд после введения суппозитория.
Схема лечения расписывается лечащим врачом. Она обусловлена возрастом пациентки, имеющимися клиническими проявлениями, сопутствующими заболеваниями и другими аспектами. Дозировка определяется индивидуально.
Особенности применения свечей от молочницы:
- Свечи вводят во влагалище на среднюю глубину;
- В сутки дозировка составляет 1-2 свечи;
- Длительность терапевтического курса 10 дней;
- По необходимости курс лечения можно продлить до 20 дней.
Важно: суппозитории допустимо применять во время месячных, так как их действующие вещества сохраняют свою активность. Но в идеале лечение необходимо начинать сразу после критических дней.
При беременности свечи можно использовать, допускается применение на фоне грудного вскармливания. Препарат не содержит химические компоненты, которые бы могли нанести вред маме и ребенку. Отметим, чтобы забеременеть средство напрямую не помогает. Однако если причиной нарушения репродуктивной функции выступает грибок, то применение препарата в полной мере оправдано.
Для лечения грибка ногтей наши читатели успешно используют Tinedol. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Прежде чем вводить суппозитории от кандидоза, обязательно проводятся гигиенические мероприятия. При этом категорически запрещено использовать обычное мыло. Применяют то, которое куплено в аптеке. После подмывания половые органы вытираются насухо. Следует убедиться в отсутствии остатков мыла, так хлоргексидин с ним не совместим.
Депантол крем применяется для терапии грибковых поражений кожного покрова. Мазь используется исключительно наружным способом. Лекарственная субстанция наносится на пораженные области, после нужно аккуратно втереть. Под повязку препарат не наносится.
После использования геля рекомендуется хорошо вымыть руки. Если средство назначено для обработки груди, то перед кормлением ребенка нужно тщательно вымыть области, на которые наносилось средство.
Инструкция по применению гласит, что для лечения грибкового поражения курс определяется индивидуально. Все зависит от площади поражения, клинических проявлений и др. немаловажных нюансов. Суппозитории можно приобрести в аптеке, цена около 8$, крем стоит примерно 3-5$.
Если у пациентки вследствие применения свечей наблюдается зуд, жжение, то это может стать поводом для отмены лекарственного средства. Медикамент можно заменить другими препаратами аналогичного воздействия. Они не дешевые, но при этом эффективные.
Факт: самостоятельная покупка более дешевого аналога может не дать нужного результата, привести к прогрессированию грибковой инфекции со всеми сопутствующими осложнениями.
Рассмотрим результативные аналоги:
- Мазь Бепантен имеет много показаний к применению, одно из них – лечение грибка на коже. Наносится средство тонким слоем на больное место, оставляют до полного впитывания, не нужно втирать. Мазать два раза в сутки. Длительность лечения определяется индивидуально, может варьироваться от 1 до 4-5 месяцев. По отзывам эффект наблюдается спустя 1-2 недели ежедневного применения.
- Бетадин благодаря своему универсальному составу борется с дрожжеподобными грибками, вирусами, простейшими микроорганизмами, грамположительными и грамотрицательными бактериями. Обычно назначают одну свечу в сутки, продолжительность терапии 7 дней. По необходимости курс продлевают, а дозировку увеличивают до двух свечей.
- Повидон – лекарственное средство, уничтожающее грибков, дерматофитов. Помогает вылечить молочницу за один курс. Назначают введение одного суппозитория перед сном, курс терапии варьируется от 7 до 10 дней. Может спровоцировать побочные реакции – гиперемия слизистых оболочек влагалища, зуд, жжение, ощущение инородного тела (в первые несколько минут после введения препарата).
- Фуразолидон – лекарственное средство, терапевтический эффект которого обусловлен дозировкой. В небольшой дозе способствует подавлению активности патогенных микроорганизмов, в большей дозе уничтожает паразитирующие грибки. Средство выпускается в таблетках. Доза для взрослого человека 100-400 мг в сутки.
Мнение врачей о свечах Депантол положительное, так как результативность средства подтверждается не только словами в аннотации, но и «живыми» примерами в различных клинических картинах.
Отзывы на Депантол в виде свечей хорошие, лекарство помогает вылечить молочницу. Его стоимость вполне соответствует лечебному результату.
Депантол и аналоги препарата – высокоэффективные лекарства, имеющие широкий спектр применения, в том числе и от вагинального кандидоза. При самостоятельном использовании следует учитывать вероятность развития аллергической реакции. Медикамент, как показывают отзывы, подходит не всем.
- Что такое молочница
- Первые признаки молочницы у женщин
- Какого цвета бывают выделения при молочнице
- Выделения при молочнице в период беременности
- Как отличить молочницу от других заболеваний с похожими проявлениями
- Выделения у мужчин при кандидозе
Наверное, каждый человек хоть раз за свою жизнь сталкивался с таким заболеванием, как молочница. Белые выделения из половых путей могут появиться даже у совсем молодых девушек, которые еще не живут сексуальной жизнью. Причины этого состояния могут быть различными, но важно знать, что заболевание спровоцировано развитием грибковой инфекции, а именно активизацией грибков рода candida. Наиболее частой причиной этого состояния является ослабление иммунитета.
Молочница представляет собой воспалительное заболевание, вызванное развитием грибковой флоры, а также многими другими факторами, в частности, сильным ослаблением иммунной системы. При благоприятных условиях развитие заболевания происходит очень быстро, сопровождаясь многими признаками, например, выраженным ощущением дискомфорта, раздражением, интенсивным зудом в зоне влагалища и наличием выделений творожистой структуры.
В медицине такое заболевание называется кандидозом. В нормальном состоянии грибки candida являются частью нормальной женской влагалищной флоры. Их наличие в организме необходимо для поддержания правильного баланса микроорганизмов и обеспечения нормального зачатия и развития младенца. Но в силу разных причин грибки могут начать интенсивно размножаться и вызвать заболевание:
- Чаще всего к этому приводят состояния, подавляющие работу иммунной системы.
- Прием некоторых лекарственных средств. Например, антибиотиков, которые вместе с вредными микроорганизмами уничтожают и полезную флору, тем самым нанося организму ощутимый вред. В первую очередь это касается антибиотиков, обладающих широким спектром действия.
- К такому же результату приводит и применение средств, содержащих гормоны. В первую очередь, это противозачаточные препараты, которые нарушают общий гормональный фон в организме женщины, в результате чего естественные гормоны перестают контролировать количество имеющихся бактерий и грибков.
- Нередко к развитию грибков рода cand >Первые признаки молочницы у женщин
Кандидоз характеризуется наличием определенных симптомов, в частности, это:
- Ощущение боли в зоне паха, поскольку влагалищные слизистые отличаются особой нежностью и тонкостью. Воспаление этой поверхности приводит к появлению достаточно сильной боли, интенсивность которой повышается, как правило, в ночное время, не давая спать. При половом контакте также появляется боль и серьезный дискомфорт.
- Возникновение сильного жжения и резкой боли при мочеиспускании. Это происходит из-за того, что моча, попадая на воспаленные слизистые, значительно усиливает раздражение.
- Ощущение зуда в районе влагалища, а иногда и внутри него. Иногда такое состояние может быть нестерпимым.
- Наличие обильных выделений. В большинстве случаев они белого цвета, не имеют неприятного запаха и отличаются творожистой консистенцией.
Но женщины достаточно часто не замечают наличия обильных выделений, поскольку ощущение зуда, жжения и болей от воспаления влагалищной слизистой заставляют их очень часто подмываться, чтобы устранить дискомфортные симптомы.
Тип возбудителя играет существенную роль в развитии молочницы и определении способов его устранения. Но важно помнить и о том, что молочница, как и прочие заболевания, имеет стадии развития:
- На начальном этапе выделения практически не имеют запаха, а их цвет белый и они легко отделяются от поверхности слизистых.
- При развитии молочницы, наблюдается появление пленки, имеющей сероватый цвет. Отделение такой пленки от слизистых вызывает появление кровоточащих ранок.
- Появление выделений зеленого цвета обычно свидетельствует о том, что воспаление имеет бактериальную этиологию и перешло в полость маточных труб, матку, околоматочную часть влагалища или в яичники.
- Зелеными выделения при молочнице становятся обычно из-за повышенного содержания в них лейкоцитов. Такие выделения называют патологическими, и они свойственны некоторым заболеваниям сферы гинекологии.
Симптомами патологических выделений при кандидозе можно назвать:
- Очень обильные выделения, имеющие специфический цвет.
- Выделения, появляющиеся независимо от фазы цикла менструации, сопровождающиеся чувством жжения, зуда, серьезным дискомфортом, болями внизу живота, а также весьма неприятным запахом.
- Изменение выделений в период менструации. При наличии заболевания они могут стать очень скудными, либо, наоборот, слишком обильными и длительными.
- Появление розовых выделений. До начала менструации, как и после нее, появляются весьма продолжительные выделения розового цвета кровянистого характера.
- Зеленые выделения обычно наблюдаются при появлении вагиноза бактериального типа.
Причиной бактериального вагиноза обычно является какая-либо инфекция, переданная половым партнером при незащищенном соитии. Но, кроме этого, к заболеванию может привести и недостаточность гигиенических процедур, а также ослабленность иммунной системы, стрессовые ситуации, прием многих видов антибиотиков.
При вагинозе сильно изменяется влагалищная микрофлора, при этом резко снижается численность молочнокислых бактерий, а уровень вредоносных микроорганизмов быстро возрастает.
О чем свидетельствует изменение цвета выделений при молочнице:
- Серые, серо-зеленые выделения. При появлении гарднереллеза выделения приобретают зеленый, а иногда серый цвет с беловатым оттенком. Такие выделения имеют резкий очень неприятный рыбный запах и отслаиваются пленками. Состояние причиняет серьезный дискомфорт.
- Зеленые выделения могут появиться и при трихомонозе, выявить который можно только после сдачи необходимых анализов, поэтому при появлении таких симптомов, сопровождающихся жжением, следует сразу обращаться в клинику.
- Желтые или зеленые выделения. Наличию острого воспалительного процесса свойственно появление выделений не только зеленого, но и желтого цвета. В этом случае они отличаются обильностью и резкостью запаха. При переходе молочницы в хроническую форму обильность снижается.
- Ярко красные выделения. Если при молочнице перед началом менструального кровотечения появляются выделения кровянистой структуры, имеющие яркий красный цвет, это может указывать на наличие эрозии маточной шейки. При вынашивании младенца выделения такого типа могут указывать на начало отслойки плаценты или плодного яйца (зависит от срока), что может привести к выкидышу. Такие же выделения могут наблюдаться и после полового акта.
- Светло коричневые выделения. Появление выделений светло-коричневого цвета перед началом менструации являются нормальными лишь в том случае, если женщина принимает гормональные препараты, в том числе и противозачаточные. В остальных случаях такое явление считается патологическим, особенно при наличии молочницы. Это может указывать на наличие воспаления маточной полости, ЗППП, серьезную эрозию маточной шейки или раковые образования.
В период вынашивания младенца кандидоз является достаточно частым спутником женщин, но если одни ощущают острые проявления заболевания и отмечают выраженную симптоматику, то другие узнают о наличии недуга лишь при сдаче очередных плановых анализов. Объясняется такое явление индивидуальными особенностями организма и состоянием иммунной системы.
Выделения при молочнице во время беременности несколько отличаются от тех, что появляются при обычном состоянии организма. Цвет выделений может быть как белым, так и иметь желтоватый оттенок. Их запах меняется с легкого кисломолочного на резкий запах перекисшего молока, иногда с рыбным оттенком. Выделения сопровождаются жжением и чувством зуда различной интенсивности в зоне вульвы и внутри влагалища.
Проявиться молочница может практически на любом сроке вынашивания младенца, если женщина как следует не следит за своим питанием, одеждой, не соблюдает гигиену или слишком часто болеет простудными инфекциями, ослабляющими иммунитет, который в этот период и так сильно снижен. Именно благодаря естественному снижению работы иммунной системы организм женщины может полноценно выносить младенца.
Чтобы правильно распознать заболевание самостоятельно, важно знать его отличительные признаки. Конечно, установить причину появления заболевания, его тип и род возбудителя, как и назначить адекватное лечение, может только доктор, но заподозрить недуг можно и самостоятельно.
Первым отличительным признаком молочницы является появление сильного зуда в зоне половых органов, который может иметь постоянный уровень интенсивности или усиливаться при длительных прогулках, при постоянном использовании прокладок с ароматизаторами, в том числе и ежедневных, при ношении слишком тесного или синтетического белья.
Нельзя расчесывать раздраженные половые органы, пораженные грибками, поскольку это приводит к более глубокому проникновению вредоносных микроорганизмов и значительно усиливает воспаление. В результате появляется выраженная отечность тканей и их покраснение.
Влагалищные выделения наблюдаются у каждой женщины, и это является нормальным, поскольку на стенках влагалища, благодаря особым железам, всегда образуется небольшое количество слизи, необходимой для сохранения влажности и очищения поверхности. Такие выделения всегда прозрачны, характеризуются небольшим количеством и отсутствием запаха.
При наличии молочницы картина быстро меняется, и выделения становятся обильными, белыми, иногда с желтоватым оттенком и кисловатым запахом. Они могут быть творожистой структуры или слегка жидковатые на начальном этапе.
У мужчин молочница может протекать в форме сразу нескольких заболеваний, например:
- Баланит –поражение поверхности пениса грибками кандида. Возникает заболевание обычно после незащищенного соития с больной партнершей. Кожа головки в этом случае сильно краснеет, на ней могут появиться повреждения, эрозии, сыпь. Наблюдается и отечность тканей, а также значительные болевые ощущения. Головка покрывается обильным налетом, имеющим серый цвет с беловатым оттенком.
- Баланопостит. В этом случае поражение переходит с поверхности головки на крайнюю плоть, из-за чего может наблюдаться фимоз, а также выделения творожистой структуры, откладывающиеся в складках.
- Уретрит. В этом случае поражение переходит в мочеиспускательный канал, о чем свидетельствует появление беловатых выделений, иногда достаточно обильных. Эту форму кандидозного поражения иногда путают с различными инфекциями венерической категории или с гонореей.
- Цистит. При этом недуге грибки кандида поражают мочевой пузырь, но симптомы остаются общими: более частое мочеиспускание, жжение при этом процессе, помутнение мочи. Отмечается примесь крови в моче.
| Вам помогла статья? : |
источник
Многие годы безуспешно боретесь с МОЛОЧНИЦЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить молочницу принимая каждый день.
Молочница в научной среде имеет название «кандидоз», это связано с тем, что возбудителями этой деликатной проблемы являются грибки рода Кандида. Сегодня мы поговорим об одном из симптомов болезни, а именно какие выделения при молочнице бывают и их характерные черты.
Проблема появляется лишь тогда, когда грибковая инфекция начинает активно размножаться и образовывать колонии. Как правило, это происходит при ослаблении иммунитета, потому что именно он ответственен за рост дрожжеподобных грибков. Что приводит к развитию заболевания и как оно проявляется?
Для лечения молочницы наши читатели успешно используют Кандистон. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Какие выделения при молочнице?
- Выделения у женщин
- Выделения у девочек
- Выделения у мужчин
- Может ли быть молочница без выделений?
- Зеленые выделения
- Гнойные выделения
- Выделения с неприятным запахом
- Молочница с кровяными выделениями
- Желтые выделения при молочнице
Если говорить о характерных признаках молочницы, то в большинстве случаев выделения имеют свои особенности:
- белый цвет;
- творожистая консистенция;
- практически без запаха;
- при высыхании приобретают характерный желтоватый оттенок.
Но это лишь «классическое» течение кандидоза, на самом деле выделения могут быть самых разных цветов:
Почему так происходит? Многое зависит от сопутствующего инфекционного процесса, а именно:
- розовый, красный и коричневый цвет часто возникают при наличии эрозии шейки матки. Также они могут появляться при беременности, в частности, внематочной;
- желто-зеленый оттенок является признаком присоединения бактериальной инфекции.
Гнойный характер выделений может свидетельствовать о воспалительном процессе в яичниках или маточных трубах. При этом могут появляться боли внизу живота, а также нарушаться менструальный цикл.
Рассмотрим детальнее особенности выделений в разный период течения заболевания:
- первый признак. В самом начале помимо других симптомов на слизистой оболочке появляются крупинки белого цвета, которые легко снять ввиду того, что они не крепко прикреплены. Эти крупинки сливаются между собой, отличаются жидкой консистенцией;
- дальнейшее развитие. В отличие от первой стадии, на этом этапе на смену жидким белым крупинкам приходят пленки серого цвета, которые плотно прикрепляются к поверхности слизистой оболочки. При попытках убрать эти пленки появляется кровоточивость. На этом этапе женщин начинают тревожить болезненные ощущения при мочеиспусканиях и интимной близости;
- острый период. Длится он не больше двух месяцев, если же заболевание не вылечено, то оно переходит в хроническую форму. Часто обострения возникают перед менструацией, это связано с изменением гормонального фона.
Молочница может появляться у девочек даже в грудном возрасте. Заразиться можно уже при рождении, если родовые пути поражены грибковой инфекцией. Такое происходит в том случае, если перед родами женщина не пролечилась.
В отличие от женщин, у которых грибок в большей степени поражает влагалище, у девочек поражение застрагивает именно наружные половые органы. Часто молочница проявляет себя на слизистой оболочке ротовой полости. В этом случае появляется отечность, зуд и творожистый налет.
Выделения у мужчин также могут в каждом конкретном случае отличаться по запаху, обильности и консистенции. Чаще всего болезнь поражает головку полового члена и крайнюю плоть.
Кроме того, в процесс может вовлекаться мочеиспускательный канал, тогда мужчину начинают беспокоить следующие симптомы:
- появление выделений из мочеиспускательного канала;
- частые позывы к мочеиспусканию;
- болезненные ощущения при посещении уборной.
Какими бы ни были выделения, устанавливать их первопричину должны опытные специалисты после ознакомления с результатами анализов.
Стоит отметить, что молочница может протекать в скрытой форме и сопровождаться стертой клинической симптоматикой, которую кто-то может даже не принять во внимание или же посчитать признаком совершенно другого заболевания.
Бывают такие случаи, когда молочница протекает без выделений, но это очень редко. Есть и такой вариант развития событий, когда выделения появляются, но по цвету и консистенции они не отличаются от обычных, поэтому на них не обращают внимания.
Стоит учесть и тот факт, что если появился зуд, жжение и отек, то это не обязательно указывает на кандидоз. Практически любое нарушение может вызвать появление зуда, это связано с наличием нервных окончаний на половых органах.
Проблема многих женщин заключается в том, что они ориентируются на всем известное описание клинической симптоматики кандидоза, забывая о том, что организм каждого человека – это индивидуальность и неизвестно как в каждом конкретном случае недуг себя покажет.
Например, всем известно, что молочница сопровождается появлением белых творожистых выделений с неприятным запахом, но бывают случаи, когда у женщины появляются белые, желтые или даже кровянистые выделения при молочнице. Что женщина может делать дальше? Думая, что это какой-то воспалительный процесс, она идет в аптеку и покупает антибиотик.
Что же происходит далее? Антибактериальные средства ослабляют иммунную систему, которая и так уже не способна справиться со своими обязанностями. Это приводит к тому, что создаются благоприятные условия для развития грибковой инфекции и она еще больше увеличивается числом.
Стоит отметить и тот факт, что отсутствие творожистых выделений может наблюдаться еще и в тех случаях, когда женщина является носителем грибковой инфекции.
Зеленый цвет выделений при молочнице является признаком развития воспалительного процесса в матке, шейке матки или придатках. Зеленый цвет указывает на большое содержание лейкоцитов, то есть гнойного секрета. Как показывает практика, зеленый характер выделений чаще бывает при бактериальной природе воспалительного процесса.
Все же далеко не всегда данный симптом является признаком бактериального вагиноза, еще одной провоцирующей причиной является трихомониаз. В самом начале развития инфекционного процесса заболевание может никак себя не проявлять, что значительно затрудняет диагностическое обследование.
Что происходит в такой ситуации? Выделения при молочнице могут иметь скудный характер, зуд и раздражение мало выражены, поэтому большинство женщин в этом случае даже не считают нужным обращаться к гинекологу, а просто усиливают кратность гигиенических процедур. А ведь подтвердить диагноз можно лишь путем лабораторного анализа.
Гнойный характер выделений может свидетельствовать о воспалительном процессе в яичниках или маточных трубах. При этом могут появляться боли внизу живота, а также нарушаться менструальный цикл.
Существует большое множество бактериальной инфекции, которая может спровоцировать появление неспецифических выделений. Бактериальный вагинит часто является сопутствующим заболеванием молочницы и может появляться даже у девочек.
Многие уверены, что неприятный запах – это результат плохой гигиены, но стоит отметить, что это не единственная причина. Запах может быть явным признаком развития воспалительного процесса и присоединения бактериальной инфекции.
В этом случае не стоит полагаться на домашние рецепты, ведь они могут лишь замаскировать проблему, но не устраняют ее. К проблеме следует подходить комплексно, воздействуя непосредственно на причину появления неприятного симптома.
Обычно врачи комбинируют прием противогрибковых средств и применение местных препаратов: тампонов с лекарственным средством и спринцевания.
Когда появляются выделения при молочнице творожистого характера, вроде бы всем понятно, что это и почему возникло, но совершенно другое дело, когда в них есть примеси крови. Разберемся, откуда же берутся прожилки крови.
Как известно, влагалище покрыто слизистой оболочкой, которая имеет кровеносные сосуды. Влагалище связано с работой всех органов репродуктивной системы и если происходит сбой в каком-нибудь одном месте, то обязательно это затронет другие части половой сферы.
Рассмотрим основные причины, по которым могут появляться кровянистые выделения при молочнице:
- механические повреждения. Можно порассуждать логически: при молочнице появляется воспалительный процесс, жжение, зуд, которые делают кровеносные сосуды более хрупкими и уязвимыми к травматизации. Именно поэтому примеси крови — это обычное явление при кандидозе. На самом деле, к повреждениям слизистой оболочке могут приводить самые разные факторы: половой контакт, осмотр у гинеколога, подмывание, расчёсывание;
- наличие сопутствующих заболеваний. Кандидоз может протекать одновременно с венерическими заболеваниями, в этом случае в выделениях будут появляться продукты жизнедеятельности не только грибков, но и других болезнетворных бактерий. Например, если женщину мучает бактериальный кандидоз, то часто при этом состоянии кровеносные сосуды влагалища начинают лопаться и поэтому кровь попадает в творожистые выделения;
- применение некоторых медикаментозных средств. Некоторые вагинальные свечи имеют побочные эффекты в виде ослабления кровеносных сосудов.
Отдельно хотелось бы сказать о запущенных формах кандидоза. Не всегда кровянистые выделения являются следствием других заболеваний, бывает, что непосредственно молочница может вызывать данный симптом.
Особенностью хронического кандидоза является то, что патогенная грибковая инфекция проникает не только в эпителий влагалища, но и способна проникнуть дальше, достигая соединительную ткань и кровеносные сосуды. Когда болезнетворный микроорганизм располагается возле кровеносного сосуда, он приводит к его повреждению и вызывает кровоизлияние.
Желтые выделения могут быть как вариантом нормы, так и тревожным сигналом, с которым следует обратиться к специалисту. Особенно это касается тех людей, у которых данный симптом появляется на фоне развивающегося кандидоза и сопровождается зудом, болью и резким запахом.
Желтые выделения могут быть признаком следующих патологических процессов, а именно:
- острая половая инфекция, в частности, гонорея;
- эрозия шейки матки;
- вагинит;
- воспаление яичников или придатков матки.
Если выделения имеют пенистую консистенцию, желто-зеленый оттенок и сопровождаются зудом и раздражением наружных половых органов, то врач может заподозрить присутствие гонореи. В этом случае сдается гинекологический мазок на флору, с помощью которого можно выявить или исключить гонорею, трихомониаз, гарднереллез, а также грибковую инфекцию.
Сразу же стоит отметить, что при появлении данного симптома не стоит сразу же паниковать и делать поспешные выводы. Окончательный «вердикт» поставит врач на основании осмотра и данных лабораторной диагностики.
Стоит понимать, что ставить диагноз на основании цвета выделений было бы глупо. До того, как специалист сообщит вам о результатах анализов, следует придерживаться простых рекомендаций:
- соблюдать должным образом интимную гигиену;
- отказаться от половых контактов;
- носить натуральное нательное белье;
- регулярно сменять прокладки;
- полноценный сон;
- вести здоровый образ жизни, который включает в себя сбалансированное питание и т.п.
Несмотря на широкий выбор лекарственных средств, актуальность молочницы к сожалению, до сих пор не спадает. Зачастую заболевание сложно вылечить до конца, и оно приобретает хроническую форму. Лишь при комплексном подходе к делу, направленном на изменение всего образа жизни, можно добиться хороших результатов.
Для лечения молочницы наши читатели успешно используют Кандистон. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Только специалист сможет правильно подобрать лекарственное средство, а также определить схему и длительность лечения. Лечебные мероприятия при молочнице могут включать в себя следующее:
- систематическое лечение проявлений заболевания;
- применение препаратов местного воздействия непосредственно на очаг воспалительного процесса;
- восстановление иммунной системы, которое включает в себя прием препаратов с высоким содержанием витаминов и минералов.
Все медикаментозные средства от молочницы делятся на несколько типов:
- противомикробные;
- противогрибковые;
- антибактериальные.
Итак, в каждом случае кандидоз может протекать по-разному: выделения при молочнице могут быть обильными, белыми, красными, коричневыми или желтыми, а в некоторых случаях они и вовсе не появляются.
Самолечение только украдет у вас ценное время, которое можно было бы потратить на проведение диагностического обследования. Помните, лечением вашего здоровья должны заниматься опытные профессионалы, только в этом случае вы сможете избавиться от молочницы раз и навсегда!
—>
Молочница относится к распространенным заболеваниям половой сферы и сопровождается неприятными симптомами, вызывающими сильнейший дискомфорт. От кандидоза не застрахована ни одна женщина, особенно при наличии предрасположенности. К ним относится сниженный иммунитет, заболевания крови и эндокринной системы, беременность. И чтобы предотвратить развитие грибковой инфекции, соблюдайте правила профилактики.
Профилактика молочницы у женщин проводится двумя способами: медикаментозным и немедикаментозным. Внимание заостряется на лекарственном воздействии на организм, которое без особой необходимости и рекомендации врача допускать не желательно. Таблетки и свечи назначаются лицам, входящих в группу риска развития кандидоза:
- больные сахарным диабетом;
- женщины с гормональным дисбалансом в организме;
- беременные;
- люди, длительное время принимающие антибиотики для лечения заболеваний бактериальной этиологии;
- пациенты со сниженным иммунитетом;
- женщины после аборта, выкидыша, при планировании беременности.
С целью профилактики молочницы у женщин, входящих в группу риска, препараты назначаются наблюдающим гинекологом.
В некоторых случаях медикаментозное воздействие на организм не требуется, достаточно соблюдения правил гигиены и защиты половых органов.
Для проведения профилактики кандидоза женщинам назначаются препараты широкого действия. Они восстанавливают микрофлору влагалища, останавливают развитие грибков и других патогенных микроорганизмов. Рассмотрим наиболее популярные среди гинекологов и женщин препараты.
Свечи и таблетки Пимафуцин относятся к безопасным противогрибковым средствам, подходящим беременным и кормящим женщинам. Действует быстро и эффективно, не разрушая нормальную микрофлору влагалища. Применяется для лечения и профилактики кандидоза.
Натуральный препарат на основе растений, выпускается в форме свечей. Используется для лечения кандидоза в незапущенной форме и для профилактики после перенесенных гинекологических манипуляций. Гексикон подходит для экстренной защиты после незащищенного полового акта, предотвращая развитие молочницы и других инфекционных заболеваний.
Свечи вагинальные, подходящие для профилактики молочницы и лечения инфекционных заболеваний женской половой сферы. Препарат актуален при первых признаках кандидоза, облегчение наступает после одного приема, но для повышения эффективности проводится курс лечения.
Дешевые таблетки желтого цвета, использующиеся местно и перорально. Не подходят беременным и кормящим женщинам. Для профилактики назначается небольшая доза (по 1-2 таблетке в сутки). Лекарство способствует уменьшению зуда при местном применении. Для этого таблетки измельчаются, разбавляются водой и полученной кашицей обрабатываются наружные половые органы.
Вагинальный спрей, обладающий противогрибковым, противовоспалительным и иммуностимулирующим эффектом. Быстро снимает зуд, нормализует микрофлору влагалища. Используется для обработки внешних половых органов и шейки матки.
Дорогой, но эффективный препарат для лечения молочницы и профилактики грибковой инфекции. Вагинальные таблетки подходят для беременных женщин и в период лактации, но назначить их может только гинеколог.
Свечи, неэффективные при лечении кандидоза. Необходимы для восстановления микрофлоры, насыщения ее полезными микроорганизмами. Назначаются совместно с пероральными таблетками при дисбактериозе кишечника и влагалища и после антибактериальной терапии.
Сравнительно новый препарат, выпускаемый в виде свечей и таблеток. В профилактических целях используются редко, только при индивидуальной непереносимости других лекарственных средств. Не подходят при беременности.
Свечи и вагинальные таблетки желательно применять перед сном, в положении лежа. Важно дождаться их растворения во влагалище и предотвратить преждевременное вытекание.
В комплексе с назначенными свечами для повышения эффективности профилактических мер против молочницы женщинам рекомендуется придерживаться нескольких правил. Условно они подразделяются на группы.
- Половой акт с новыми партнерами должен проходить с использованием презервативов.
- Если у полового партнера молочница, на время лечения воздержаться от сексуальных контактов даже с использованием латекса.
- Регулярно проводить гигиену половых органов без использования обычного мыла. Иметь личное полотенце, менять его не менее 2 раз в неделю. Каждый день надевать чистое белье.
- Не носить обтягивающие трусики и брюки.
- После купания в водоемах менять белье на сухое и чистое.
- Летом надевать белье из легких, тонких и натуральных материалов, не допускающих прения половых органов.
- Для интимной гигиены не использовать ароматизированные средства, либо сократить регулярность их применения.
- Отказаться от алкоголя.
- Поддерживать иммунитет, включая в рацион больше овощей и фруктов, зимой и во время беременности по рекомендации врача принимать поливитаминные комплексы.
- Заниматься легким спортом, не перегружать организм.
- Избегать стрессовых ситуаций, недосыпа, переутомления.
- Следить за состоянием кишечника.
- Включать в рацион продукты, богатые пробиотиками: кисломолочные изделия, соевые продукты, маринованные огурцы, квашеная капуста.
- В еженедельное меню должны входить продукты, содержащие омега-3-жирные кислоты: грецкие орехи, льняное и ореховое масло, рыба.
- Исключить из рациона мучные продукты, магазинные сладости.
Свечи, таблетки и другие препараты при беременности должны приниматься с осторожностью. Несмотря на их безопасность, будущей маме рекомендуется минимизировать воздействие лекарственных средств на организм, особенно при существующей угрозе выкидыша, привычном невынашивании, подозрении на патологию плода.
Поэтому профилактические меры против молочницы женщинам нужно соблюдать еще на стадии планировании. Для этого оба партнера сдают мазки на изучение микрофлоры половых органов.
Если кандидоз отсутствует, то остается соблюдать немедикаментозные правила, описанные выше. В случае диагностирования грибковой инфекции назначается курс лечения обоим партнерам.
При обнаружении симптомов молочницы будущая мать должна уведомить об этом своего наблюдающего акушера, который принимает решение о целесообразности назначения таблеток и свечей.
Кандидоз легко диагностируется визуально, но ставить диагноз без исследования мазка врачи не станут, поскольку инфекция могла возникнуть на фоне другой, скрытой инфекции.
Главное, что следует помнить беременной женщине:
- важность поддержания чистоты половых органов;
- использования белья из натурального хлопка;
- правильного питания;
- предотвращения воздействия неблагоприятных факторов на организм;
- Прогулки на свежем воздухе;
- приятное времяпрепровождение;
- наблюдение у гинеколога.
Это залог здоровья будущей мамочки и ее малыша.
Кандидоз не представляет угрозу для жизни и редко вызывает серьезные осложнения. Но неприятные симптомы, усиливающиеся с каждым днем, ухудшают качество жизни, мешают вести привычный образ жизни.
Нарушение микрофлоры влагалища снижает либидо, препятствует получению удовольствия при половом акте и становится барьером на пути к успешному зачатию. Профилактика поможет избежать неприятной инфекции и ее рецидивов при систематических повторах молочницы.
Эрозия – язва на эпителии шейки матки. Однако часто можно встретиться с тем, что этим термином называют практически любое покраснение в этом месте: и эктопию, и послеродовый выворот, и цервицит. Тактика лечения «эрозий» различная: все зависит от ее размера, не изменена ли структурно шейка матки, какие анализы из влагалища и цервикального канала и прочее. Одной из популярных и относительно безопасных процедур, об эффективности и необходимости которой можно долго спорить, является прижигание. Его можно проводить лазером, электрическим током, жидким азотом и другими способами. После процедуры идет непосредственно сам процесс заживления, для его ускорения используются различные свечи после прижигания эрозии. Какие суппозитории и когда следует применять, так ли это необходимо?
С течением времени меняются представления и положения в медицине. То, что раньше считалось «золотым стандартом», сегодня в большей части пересмотрено и в корне изменено. Это касается и эрозий.
Многие женщины, сталкивалась с подобным диагнозом на приеме у врача, удивляются, как и когда она успела образоваться. На самом же деле многие специалисты даже физиологическое образование на шейке матки, эктопию, вписывают в категорию эрозий и предлагают для них лечение.
В последние годы количество случаев малосимптомных форм рака шейки матки неуклонно растет. Онкологи во многом связывают это с популярной в советские годы практикой прижигания практически всем после родов. В итоге измененные и подверженные злокачественному росту клетки уходят вглубь цервикального канала. При осмотре такая шейка матки выглядит здоровой, а опухоль растет, проявляя себя симптомами только на третьей-четвертой стадии. Именно поэтому онкологи рекомендуют в большинстве случаев воздерживаться от какого-либо прижигания, оставляя снаружи все подверженные изменениям клетки. Они считают, что так выявить патологию будет намного проще.
Однако делать прижигание или нет, должен решить врач, которому женщина всецело доверяет. Действительно, некоторые формы эрозированных эктропионов приносят женщине значительный дискомфорт – большое выделение слизи и белей, постоянная травматизация при половых контактах, частое воспаление и т.п. В таких ситуациях следует задуматься о прижигании.
Процедуру эту можно проводить химическими веществами и физическими методами. Классическое представление и прижигании дает ДЭК – диатермоэлектрокоагуляция шейки матки. Препарат для данной процедуры есть практически в каждой поликлинике. Однако метод давно устарел, изжил себя по количеству осложнений и продолжительности заживления. Но до сих пор иногда применяется.
Использование в комплексном лечении свечей позволяет ускорить репаративные процессы, растворить «корку» после обработки и не дать развиться на этом месте инфекции. Некоторые виды прижигания вообще не требуют дополнительного назначения свечей, в том время как, например, ДЭК намного лучше протекает при такой постоянной поддержке.
Для оценки состояния здоровья женщины необходимо предварительное обследование. После него врач может выбрать наиболее подходящий способ лечения, в том числе определить, необходима ли дополнительная терапия лекарственными средствами.
Выбор свечи после прижигания эрозии шейки матки зависит от следующих условий:
- Какой вид обработки использовался. Некоторые методы, например, химическая коагуляция, во многих случаях не требуют дополнительного назначения суппозиториев.
- Насколько изменена была шейка матки и размер эрозии.
- Состояние иммунитета женщины.
- Качественный и количественный состав микрофлоры влагалища накануне лечения.
- Индивидуальные свойства по заживлению ран.
- Возникли ли осложнения в ходе процедуры.
С целью ускорения репаративных процессов назначаются антибактериальные, противовоспалительные, заживляющие, усиливающие регенерацию тканей, на основе лекарственных трав, иммуностимулирующие и некоторые другие виды свечей.
Другое название данной процедуры – диатермокоагуляция. Это самый старый способ. Он эффективно справляется с эрозиями разных размеров, но имеет ряд недостатков. Во-первых, заживление шейки матки после такого лечения проходит длительно, около двух месяцев. Во-вторых, в течение всего времени наблюдаются выделения различного характера: от слизистых до гнойно-кровянистых. Все это входит в норму процесса заживления.
Суть процедуры заключается в воздействии на ткани электрическим током, в результате формируется снаружи шейки матки струп. Он начинает отторгаться через 10 — 14 дней. При этом могут наблюдаться гнойно-кровянистые выделения и корочки. Под ним находятся мелкие кровеносные сосуды, которые могут давать мажущие кровянистые выделения в течение всего периода восстановления.
На каждом этапе заживления рекомендуется дополнительно пользоваться свечами и тампонами с лекарственными препаратами. Так эрозия заживет лучше. Но все равно после диатермоуоагуляции, какое бы ни было назначено дополнительное лечение, происходит формирование грубого соединительнотканного рубца на шейке матки. В связи с этим могут возникнуть вопросы с зачатием, ведь происходит сужение цервикального канала.
Эффективными являются суппозитории «Олазоль» в процессе отторжения струпа, когда женщина отмечает выделения с неприятным запахом желтоватого цвета и примесью крови. Свечи содержат левомицетин, хлорамфинекол, борную кислоту, анестезин и облепиховое масло. Они обезболивают, оказывают противомикробное и противовоспалительное действие, способствуя заживлению эрозии. Левомицетин и хлорамфеникол воздействуют на грамположительную и –отрицательную флору, что приводит к уменьшению неприятных выделений. Борная кислота способствует размягчению и отхождению струпа, а облепиха повышает репарационные способности тканей шейки матки.
Также можно использовать суппозитории «Левовинизоль». Они содержат только левомицетин и хлорамфинекол. Оказывают бактериостатическое действие. Левомицетин и хлорамфинекол – антибиотики широкого спектра действия, к которым устойчивость формируется медленно. Их можно применять уже через несколько дней после прижигания.
После того, как выделения приближаются к норме, уменьшается их количество, можно приступать к заживлению новой раны на шейке матки. Для этого используются следующие вагинальные свечи после прижигания эрозии:
- с облепиховым маслом,
- метилурациловые,
- солкосериловая и левомеколевая мазь в виде тампонов,
- депантол и другие подобного действия.
Выбор осуществляет врач, исходя из клинической картины и темпов восстановления. Наибольшей популярностью не только в гинекологии, но и онкологии, проктологии и других областях медицины получили метилурациловые свечи. Они одни из самых доступных по цене, но это не делает их менее эффективными.
Метилурациловые свечи, согласно инструкции, следует закладывать в прямую кишку. Однако в гинекологии широко используется их интравагинальное введение. Так концентрация препарата вблизи эрозии будет максимальная. Метилурацил не только способствует заживлению тканей, но и стимулирует местный иммунитет, борется с инфекцией. Курсы лечения с ним длительные, не менее 14 дней.
Также действенным эффектом обладают свечи на основе сочетания метилурацила и мирамистина, аналогом является левомеколевая мазь. Используя их, наряду с усилением репарации, возрастает противомикробный эффект. В случае применения мази, ее следует нанести на марлевый тампон и поместить во влагалище на 2 — 3 часа.
«Депантол» – более новый препарат, выпускается в виде аэрозоля, геля, мази и свечей. Основу его составляет декспантенол, который активно участвует в процессах заживления. Быстро всасывается через слизистую влагалища и шейки матки, не приводит к увеличению выделений.
Все заживляющие свечи после прижигания эрозии шейки матки рекомендуется закладывать после спринцевания раствором фурацилина или 3% перекиси водорода. Так очищение и заживление будет происходить быстрее.
Метод похож на диатермокоагуляцию, но здесь обработка происходит с помощью радиоволн. Это один из прогрессивных и эффективных вариантов воздействия на эрозию шейки матки. В результате обработки радиоволной (непосредственного контакта с манипулятором не происходит) формируется не струп, а тоненькая пленочка, которая начинает отторгаться через 10 — 12 дней. Кровотечения нет в 90% случаев, как и гнойных выделений. Могут беспокоить непродолжительное время мажущие бурые выделения. Весь процесс репарации занимает около 20 — 30 дней.
Так как данный метод менее травматичен, то и необходимость в дополнительном использовании различных свечей меньшая. Как правило, назначаются суппозитории через 10 — 12 дней для усиления регенерации тканей. Нужды в использовании таких свечей, как «Олазоль» или «Левовинизоль», как правило, нет. Достаточно курса с метилурациловыми препаратами, депантолом.
Основано на замораживании тканей шейки матки. Но такому лечению могут подвергаться только эрозии правильной формы и небольших (до 3 см) размеров. При этом формируется своеобразный струп нетипичной структуры. На 10 — 12 сутки он отторгается. До этого возможны необильные водянистые выделения из половых путей.
До момента отхождения струпа, если была проведена достаточная санация до проведения процедуры, дополнительного лечения не нужно. После 10 — 12 дней можно использовать свечи для заживления. Предпочтение в такой ситуации отдается метилурацилу, декспантенолу.
Это одна из прогрессивных методик. Под действием лазерного излучения происходит удаление поврежденных тканей, а здоровые остаются сохранными. Метод не оставляет после себя рубцовых изменений. После лазерного прижигания формируется тонкая пленка, которая отходит на 12 — 15 сутки. Могут наблюдаться мажущие бурые выделения или незначительное усиление белей. После отторжения можно также воспользоваться любыми заживляющими свечами.
Проводится при незначительных, неглубоких эрозиях и отсутствии других патологий со стороны шейки матки. Как правил, это концентрированные растворы кислот. Например, щавелевая, уксусная и другие. Принцип действия заключается в том, что вещества воздействует только на цилиндрический эпителий шейки матки, оставляя практически интактным плоский. Поверхностный слой клеток, пропитанный кислотами, является одновременно защитой и стимулятором роста подлежащих слоев. В итоге на месте патологически расположенного цилиндрического эпителия образуется плоский.
Подобное лечение проводится в определенных случаях, как правило, при небольшой эктопии (она также в большинстве случаев подходит под градацию «эрозия»). Это безболезненный и эффективный способ терапии.
Дополнительно применять свечи для заживления после прижигания эрозии таким способом при правильной методике и отсутствии воспаления во влагалище изначально, не нужно.
Рекомендуем прочитать статью о лечении эрозии шейки матки без прижигания. Из нее вы узнаете о безоперационном лечении заболевания, эффективности медикаментозного лечения, применении «Депантола», «Гексикона» и других препаратов.
Время начала лечения, вид свечей и продолжительность терапии может определить только лечащий врач. Причем в каждом случае эти параметры могут варьировать, так как способность к восстановлению тканей у всех различная. Также это зависит от того, насколько эффективна была проведена подготовка влагалища и шейки матки до проведения процедуры.
Тактика лечения эрозии шейки матки в каждом конкретном случае должна быть определена индивидуально. Часто для ускорения процессов заживления назначаются в восстановительный период различные виды суппозиториев. Но какие свечи после прижигания эрозии шейки матки подойдут в конкретном клиническом случае, сказать сложно без осмотра и детальной беседы с женщиной. Самостоятельное назначение может привести, наоборот, к замедлению регенерации и развитию воспаления.
источник
 эрозия, возникшая по причине инфекционного поражения, либо общим неоптимальным микробиологическим фоном организма. Предположительно спровоцированным продолжительным воспалительным явлением, сбоям в работе защитных функций организма, и заболеваниями эндокринной сферы;
эрозия, возникшая по причине инфекционного поражения, либо общим неоптимальным микробиологическим фоном организма. Предположительно спровоцированным продолжительным воспалительным явлением, сбоям в работе защитных функций организма, и заболеваниями эндокринной сферы; свечи транспортируют активные компоненты прямо к локализации воспалительного проявления;
свечи транспортируют активные компоненты прямо к локализации воспалительного проявления;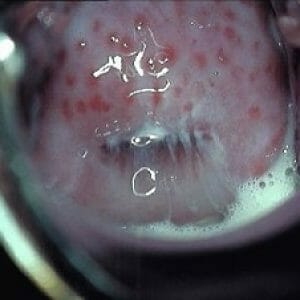 Воспалительные локации небольших объемов;
Воспалительные локации небольших объемов; Ненормальные структурные изменения влагалищного участка эпителия шейки матки. II и III стадии;
Ненормальные структурные изменения влагалищного участка эпителия шейки матки. II и III стадии;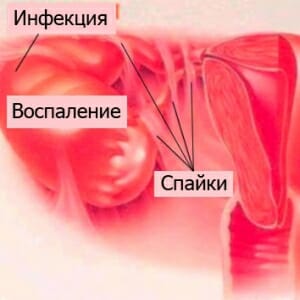 Формирование спаек и шрамов, осложняющих период вынашивания плода и родоразрешение;
Формирование спаек и шрамов, осложняющих период вынашивания плода и родоразрешение; Рецепт с содержанием меда № 1. Перемешать 5 ст. л. меда, 2,5 г прополиса (также подойдет мумие), 150 г сливочного или топленого масла (можно обойтись и жиром из сала). Растворить посредством водяной бани и перемешать все составляющие будущих свечек, далее остудить. Из получившейся массы вылепить свечи. Сохранять в холодильнике. Лечебный период— 7-10 суток, используя по 1 свече на каждую ночь;
Рецепт с содержанием меда № 1. Перемешать 5 ст. л. меда, 2,5 г прополиса (также подойдет мумие), 150 г сливочного или топленого масла (можно обойтись и жиром из сала). Растворить посредством водяной бани и перемешать все составляющие будущих свечек, далее остудить. Из получившейся массы вылепить свечи. Сохранять в холодильнике. Лечебный период— 7-10 суток, используя по 1 свече на каждую ночь; Своевременное посещение врача, например при возникновении несвойственных признаков в форме жжения, болезненных проявлений и влагалищных нехарактерных выделений.
Своевременное посещение врача, например при возникновении несвойственных признаков в форме жжения, болезненных проявлений и влагалищных нехарактерных выделений.