НИИ антимикробной химиотерапии, Смоленск
О стрый цистит (ОЦ) остается одной из самых распространенных бактериальных инфекций у женщин. Точных статистических данных о распространенности ОЦ в России не существует. По расчетным данным, распространенность достаточно высока и может составлять до 36 млн случаев заболеваний в год (О.Б.Лоран, 1999). Распространенность ОЦ существенно различается у разных категорий пациентов. Факторами, определяющими повышенный риск развития ОЦ, являются женский пол, высокая сексуальная активность, использование спермицидных контрацептивов, наличие патологии мочевыводящих путей, беременность, пониженный уровень эстрогенов (менопауза). Рецидивирование цистита может быть обусловлено многими факторам, в том числе и наследственными. В целом встречаемость данного заболевания у женщин составляет 0,5–0,7 эпизода заболевания на 1 женщину в год, заболеваемость ОЦ у взрослых мужчин крайне низкая и составляет 6–8 случаев на 10 000 мужчин в год.
Из-за отсутствия достаточного объема исходных данных провести всестороннюю оценку экономических потерь в России, обусловленных ОЦ, не представляется возможным. Установлено, что ежегодные затраты на лечение ОЦ у молодых женщин в США достаточно высоки и достигают 1 млрд долларов. При этом прямые затраты на один эпизод ОЦ достигают 40–80 долларов на пациента. Тем не менее при оценке значения ОЦ на первый план выходят не экономические, а медицинские и социальные факторы. Это обусловлено тем, что заболевание возникает, как правило, у здоровых трудоспособных женщин и всегда сопровождается клиническими симптомами, часто носящими выраженный характер, что приводит к резкому снижению качества жизни пациентов.
Пациенты с ОЦ могут наблюдаться у разных специалистов – урологов, терапевтов, акушеров-гинекологов. Терапия этого заболевания осуществляется в большинстве случаев амбулаторно. Своевременное рациональное назначение антимикробных препаратов является в настоящее время основой терапии ОЦ. Основными целями применения антибиотиков при ОЦ являются: предотвращение распространения инфекции восходящим путем, предупреждение рецидивов инфекции в будущем, быстрое купирование симптомов заболевания. При ОЦ выбор антимикробного препарата в подавляющем большинстве случаев осуществляется эмпирически, т.е. без выполнения бактериологического исследования мочи, поэтому необходимо особенно тщательно подходить к выбору антибиотика.
Подходы к выбору антимикробных препаратов для терапии ОЦ
Основными требованиями, предъявляемыми к современным антибактериальным препаратам для терапии ОЦ в амбулаторной практике, являются:
1. Доказанная в клинических испытаниях клиническая и микробиологическая эффективность.
2. Высокая активность антибиотика в отношении основных уропатогенов, низкий уровень резистентности в регионе.
3. Способность создавать высокие концентрации в моче при приеме внутрь.
4. Высокий профиль безопасности.
5. Удобство приема, высокая комплаентность.
Микробиологической особенностью ОЦ, существенно облегчающей выбор антибиотика, является хорошо предсказуемый спектр потенциальных возбудителей. В 96% случаев ОЦ вызывается одним возбудителем. Наиболее частым уропатогеном в России является Escherichia coli, которая выделяется у 85% пациенток (рис. 1). Другие микроорганизмы вызывают ОЦ значительно реже. В частности, Klebsiella pneumoniae была выделена у 6% пациенток с ОЦ, Proteus spp. – у 2%, Staphylococcus spp. – у 2%, Pseudomonas aeruginosa – у 1%, Enterococcus spp. – у 1%. Другие возбудители выделялись у 3% пациентов.
В течение предшествующих десятилетий для терапии ОЦ с успехом применялись такие антимикробные препараты, как аминопенициллины (ампициллин, амоксициллин) и сульфаниламиды (ко-тримоксазол), которые исходно были активны против возбудителей ОЦ. Основной причиной, резко ограничившей применение этих препаратов, явился рост резистентности у возбудителей инфекций мочевыводящих путей (ИМП), в том числе и возбудителей ОЦ.
Наиболее авторитетные руководства по терапии ИМП не рекомендуют использовать ко-тримоксазол как препарат выбора при ОЦ, если уровень резистентности E. coli к этому антибиотику превышает 10–20%. В регионах, где уровень резистентности к ко-тримоксазолу превышает пороговый, в качестве препаратов выбора должны рассматриваться другие антимикробные препараты, такие как фторхинолоны.
В России наиболее обширные данные по структуре возбудителей ОЦ и их антибиотикорезистентности были накоплены в ходе многоцентровых проспективных эпидемиологических исследований UTIAP-1 и UTIAP-2, организованных НИИ антимикробной химиотерапии (Смоленск) и Научно-методическим центром Минздрава России по мониторингу антибиотикорезистентности. Отличительной чертой этих исследований явилось использование стандартизованной методики бактериологического исследования мочи и изучение чувствительности микроорганизмов. Собранные в исследовательских центрах штаммы передавались для реидентификации и определения чувствительности к антибактериальным препаратам в центральную лабораторию НИИ антимикробной химиотерапии. Была проведена оценка чувствительности микроорганизмов к основным антибиотикам, применяемым для терапии ИМП. Частота выделения резистентных штаммов приведена в табл. 1.
Бета-лактамы
Аминопенициллины (ампициллин, амоксициллин) достаточно давно утратили свое значение для терапии ОЦ в связи с высоким уровнем резистентности уропатогенов. Около 25% уропатогенных штаммов E. coli еще в начале 1990-х годов были резистентны к ампициллину и цефалоспоринам I поколения. В настоящее время этот уровень превышает 40% как в США, так и в европейских странах. Устойчивость E. coli, выделенной от пациентов с ИМП в России, к аминопенициллинам составляет 37,1% (см. табл. 1), что не позволяет использовать их для терапии ОЦ.
Чувствительность уропатогенов к амоксициллину/клавуланату значительно выше, чем к ампициллину или амоксициллину. Однако несмотря на относительно невысокий уровень резистентности (2,6%), в России выделяется достаточно много штаммов, умереннорезистентных к этому антибиотику, – 12,5–13%. В связи с этим клиническая и микробиологическая эффективность этого антибиотика для терапии ИМП может быть недостаточно высокой.
Клинические исследования, сравнивающие b -лактамные антибиотики и фторхинолоны, установили, что b -лактамы уступают по клинической и микробиологической эффективности фторхинолонам, особенно при назначении их короткими курсами – 3–5 дней. Кроме того, b -лактамы создают более низкие концентрации в моче по сравнению с фторхинолонами, поэтому для поддержания оптимальных концентраций в моче b -лактамы необходимо принимать 3–4 раза в сутки. Пероральные цефалоспорины II–III поколения остаются достаточно дорогостоящим вариантом терапии ОЦ, который в 2–3 раза превышает стоимость терапии фторхинолонами.
Поэтому b -лактамы должны рассматриваться как альтернативные препараты при терапии ОЦ, которые целесообразно назначать в случаях аллергии на фторхинолоны или при терапии определенных популяций пациентов (дети, беременные), у которых применение фторхинолонов противопоказано.
Сульфаметоксазол/триметоприм (ко-тримоксазол)
До 90-х годов прошлого века резистентность к ко-тримоксазолу среди возбудителей внебольничных ИМП была низкой и не превышала 5%. Однако в последние 10–15 лет отмечается четкая тенденция роста устойчивости уропатогенной E. coli к ко-тримоксазолу. В США резистентность к этому антибиотику возросла за последние 20 лет с 7 до 18–20%. Аналогичная закономерность выявлена в Великобритании и Канаде. В России резистентность E. coli, выделенной у взрослых пациентов с ОЦ, составляет 21%. Очевидно, что уровень резистентности к этому антибиотику превысил критический порог в 10–20%, что не позволяет рассматривать этот препарат в качестве терапии выбора при ОЦ.
Нитрофурантоин
Нитрофурантоин – один из самых старых антимикробных препаратов, уровень резистентности к которому остается невысоким в течение нескольких десятилетий. В странах Европы и США устойчивость уропатогенной E. coli к нитрофурантоину не превышает 1–2%. По нашим данным, в России резистентность E. coli, выделенной у пациентов с ОЦ, к нитрофурантоину составляет 1,2% (см. табл. 1).
Широкое применение нитрофурантоина для терапии ОЦ ограничивается рядом недостатков, присущих этому препарату. Нитрофурантоин достаточно часто вызывает развитие нежелательных реакций, выраженность которых варьирует от легкой степени до летальных исходов. Частота последних может достигать 1%. Особого внимания заслуживают нежелательные реакции со стороны респираторного тракта, так как их возникновение может привести к развитию критических состояний. Частота их развития достаточно высокая – 1 случай на 5000 пациентов при проведении одного курса терапии и 1 случай на 716 пациентов при длительной (10 курсов и более) терапии. Нитрофурантоин является одной из самых частых причин лекарственно-индуцированного гепатита (чаще активного хронического, реже острого). Описаны летальные исходы нитрофурантоин-индуцированных гепатитов.
Нитрофурантоин (кроме макрокристаллического нитрофурантоина) необходимо принимать не реже 4 раз в сутки для поддержания терапевтических концентраций в моче. Нитрофурантоин в отличие от фторхинолонов или ко-тримоксазола нельзя применять для терапии ОЦ короткими курсами. Минимальная длительность его назначения должна составлять 7 дней.
Нитроксолин
Нитроксолин – устаревший уроантисептик, который более 20 лет не производится в большинстве стран мира. Учитывая, что этот препарат все еще применяется в России и странах СНГ, мы провели изучение чувствительности уропатогенов к нитроксолину в ходе проектов UTIAP-1 и UTIAP-2. Полученные данные позволяют утверждать, что 92,9% уропатогенных штаммов E. coli нечувствительны к данному антибиотику. Как видно из рис. 2, демонстрирующего распределение минимальной подавляющей концентрации (МПК), практически вся популяция E. coli умереннорезистентна к нитроксолину, что свидетельствует, с одной стороны, о низкой микробиологической активности препарата, а с другой – о несовершенстве критериев интерпретации чувствительности.
Рис. 1. Структура возбудителей острого неосложненного цистита у амбулаторных пациентов, по данным исследования UTIAP-1 и UTIAP-2 (Россия, 1999–2001 гг.).
Таблица 1. Резистентность к пероральным антибиотикам E. coli, выделенной у пациентов с амбулаторными ИМП, по данным исследования UTIAP-1 и UTIAP-2 (Россия, 1999–2001 гг.), %
источник
Фторхинолоны антибиотики с исключительно высоким соотношением эффективность/безопасность. Частота возникновения НР составляет 2-8%.
Реакции со стороны ЖКТ являются наиболее частыми НР: тошнота (5,2%), диарея (2,3%), рвота (2,0%), диспепсия (1,7%), головная боль (1,2%), кожные высыпания (1,1%) [18]. Однако они, как правило, не носят выраженный характер и редко бывают причиной отмены препарата. По частоте развития НР со стороны ЖКТ фторхинолоны распределяются следующим образом: флерофлоксацин > спарфлоксацин > пефлоксацин > ципрофлоксацин = левофлоксацин > норфлоксацин > офлоксацин [19]. Повышение уровня печеночных трансаминаз встречается у 2-3% пациентов, но после отмены препарата как правило содержание ферментов быстро нормализуется. Имеются сообщения о единичных случаях холестатической желтухи при применении ципрофлоксацина, норфлоксацина, офлоксацина. В 1999 г. резко ограничены показания к применению в США и запрещено использование в Европе нового фторхинолона тровафлоксацина в связи с высокой частотой тяжелых поражений печени.
НР со стороны ЦНС занимают второе место по частоте развития (1-2%) и проявляются головной болью, головокружением, оглушенностью, нарушениями сна, очень редко судорогами. Описанные проявления возникают обычно в первые дни применения антибиотика и проходят после отмены препарата. Случаи возникновения судорог описаны практически для всех препаратов группы фторхинолонов. По риску поражения ЦНС фторхинолоны распределяются: флероксацин > норфлоксацин > спарфлоксацин > ципрофлоксацин > офлоксацин > пефлоксацин > левофлоксацин [19]. При приеме офлоксацина и ципрофлоксацина описаны случаи острого психоза.
К проявлениям кардиотоксичности при применении фторхинолонов относятся удлинение интервала QT на электрокардиограмме, различные нарушения ритма. Данные НР наиболее характерны для фторхинолонов III-IV поколения спарфлоксацин, грепафлоксацин. Последний, в связи зарегистрированными случаями летальных нарушений ритма в 1999 г. отозван с рынка фирмой-производителем.
Учитывая, что фторхинолоны широко используются при лечении ИМП, крайне важно учитывать их влияние на функцию почек. В целом частота нефротоксических реакций составляет 0,2-0,8%, причем для офлоксацина она несколько выше 1,3%. Для ципрофлоксацина более характерно развитие интестициального нефрита, для норфлоксацина прямое токсическое действие. Необходимо отметить, почечная недостаточность как проявление НР, при применении фторхинолонов возникает достаточно редко 1 случай на 80000 пациентов, применявших ципрофлоксацин. При назначении норфлоксацина этот показатель в 4 раза ниже [19].
Аллергические реакции проявляются в виде крапивницы, отека Квинке, кожного зуда, редко — аллергического интерстициального нефрита. В целом кожные высыпания встречаются у 0,5-3% пациентов. Анафилаксия крайне редкое явление при применении фторхинолонов 1 случай на 5,6·10 6 -4,4·10 5 дней терапии. Летальные случаи аллергических васкулитов описаны при применении ципрофлоксацина и офлоксацина, сывороточноподобный синдром — при внутривенном введении ципрофлоксацина [19].
Одной из специфических НР фторхинолонов являются реакции фотосенсибилизации, развивающиеся после назначения антибиотика и воздействия на кожу ультрафиолетовых лучей. Клинические проявления, подобные симптомам солнечного дерматита (эритема, чувство жжения), могут прогрессировать до образования полостных элементов (везикулы, буллы). В типичных случаях поражаются открытые участки кожи, подвергающиеся воздействию солнечных лучей (лицо, шея, кисти рук). Наиболее часто фототоксические реакции вызывают спарфлоксацин (в 11 раз чаще чем ципрофлоксацин) и ломефлоксацин [20]. В порядке снижения риска фототоксических реакций фторхинолоны можно расположить: ломефлоксацин >> спарфлоксацин > пефлоксацин > ципрофлоксацин > норфлоксацин, офлоксацин [19].
Тендиниты отмечаются редко (15-20 случаев на 100000 пациентов, получавших фторхинолоны). Их возникновение отмечается в течение 1-40 (в среднем 13) дней после начала приема препарата. При этом чаще всего поражается ахиллово сухожилие, реже сухожилия плечевого и запястного суставов [21]. Клинические проявления могут сохраняться после отмены препарата. К факторам риска относятся: мужской пол, возраст старше 60 лет, прием глюкокортикоидов. Эпидемиологические данные по частоте развития фторхинолон-индуцированных тендинитов позволяют разместить препараты в порядке снижения риска развития этого синдрома: пефлоксацин >> офлоксацин = ципрофлоксацин > норфлоксацин [18]. Деструктивные артропатии, обусловленные торможением развития хрящевой ткани, были выявлены в экспериментальных исследованиях и клиническая значимость этого явления однозначно не определена. Однако, на основании этих данных фторхинолоны противопоказаны беременным и кормящим женщинам, а применение их у детей строго ограничено.
Основные лекарственные взаимодействия
Одновременное назначение фторхинолонов (кроме норфлоксацина и офлоксацина) с теофиллином, кофеином, непрямыми антикоагулянтами сопровождается повышением концентрации перечисленых препаратов в крови. Антациды, содержащие ионы алюминия и магния (маалокс, гидроокись алюминия), сукральфат, препараты, содержащие ионы кальция, железа цинка, висмута снижают биодоступность фторхинолонов. При применении фенитоина повышается риск развития судорог, особенно у пациентов, страдающих эпилепсией. Отмечается антагонизм с нитрофурантоином, тетрациклином, хлорамфениколом.
Практически только два препарата этой группы используются для лечения ИМП нитрофурантоин (Фурадонин) и фуразидин (Фурагин).
Нитрофурантоин достаточно часто вызывает развитие НР, выраженность проявлений варьирует от легкой степени до летальных случаев. Частота последних может достигать 1% [23]. В связи с этим предлагается пересмотреть целесообразность использования препарата в лечении инфекций мочевыводящих путей. Факторами, предрасполагающими к развитию НР являются пожилой возраст и длительный прием препарата, например, при профилактике рецидивирующих ИМП. Важно отметить, что частота НР заметно повышается при нарушениях функции почек, что необходимо учитывать при выборе препарата для лечения инфекций мочевыводящих путей.
Представляют интерес результаты широкомасштабных исследований по анализу НР, приводящих к госпитализации. Как оказалось, наиболее часто к госпитализации приводят НР, развивающиеся на фоне приема нитрофурантоина (617 на 1000000 пациентов), в то время как антибиотики в целом находятся на 5 месте и вызывает лишь 7% таких реакций [24]. Наиболее часто, при применении нитрофурантоина наблюдаются желудочно-кишечные расстройства (тошнота, рвота). Также описаны поражения печени, периферической нервной системы, лекарственная лихорадка, аллергические реакции (кожные сыпи, анафилаксия, аллергические пневмониты), гематологические расстройства.
Особого внимания заслуживают НР со стороны легких, так как их возникновение может привести к развитию критических состояний, а частота их развития достаточно высока — 1 случай на 5000 пациентов при проведении одного курса терапии и 1 случай на 716 пациентов, при длительной (10 и более курсов) терапии [25]. Наиболее часто встречаются острые формы, проявляющиеся одышкой, кашлем с мокротой или без нее, лихорадкой, миалгиями, эозинофилией, бронхоспазмом. В легких может наблюдаться лобарная инфильтрация, альвеолярная и плевральная экссудация, интерстициальное воспаление, васкулиты. Одновременно могут отмечаться сыпь, зуд, дискомфорт в груди. В основе острых реакций лежат аллергические проявления, развивающиеся в течение нескольких часов, реже минут. Поражения носят обратимый характер и разрешаются быстро после отмены препарата.
Хронические легочные реакции встречаются в 4-5 раз реже, время возникновения симптомов варьирует от нескольких месяцев до нескольких лет. Реакции характеризуются медленно прогрессирующим непродуктивным кашлем и постепенно нарастающей одышкой, непостоянными лихорадкой и эозинофилией, отмечаются повышение печеночных трансаминаз. Механизм хронических реакций до конца не изучен. Предполагается, что патогенетическим механизмом развития хронических легочных реакций, возможно, является токсическое действие метаболитов нитрофурантоина на ткань легких. Эти поражения часто носят необратимый характер, вызывая развитие фиброза легких.
Нитрофурантоин является одной из самых частых причин лекарственно-индуцированного гепатита (чаще активного хронического, реже острого). Описаны летальные исходы. Как правило, гепатит обусловлен некрозом гепатоцитов, реже развиваются холестатические и смешанные поражения печени. Гепатотоксическое действие нитрофурантоина более характерно для пожилых пациентов.
Нейротоксическое действие проявляется головной болью, головокружением, нистагмом, внутричерепной гипертензией. Нередко развиваются периферические полинейропатии, в основе которых лежит демиелинизация и дегенерация чувствительных и двигательных волокон, и проявляющиеся парестезиями, дизестезиями опорных поверхностей, мышечной слабостью. Поражение нервной системы значительно чаще возникает при почечной недостаточности и длительных курсах терапии [26].
Из гематотоксических реакций чаще всего развивается острая гемолитическая анемия (при дефиците глюкозо-6-фосфат-дегидрогеназы в эритроцитах) 1 случай на 100000 назначений препарата [27]. В редких случаях мегалобластная анемия, агранулоцитоз, тромбоцитопения, лейкопения.
Фуразидин является производным нитрофурантоина, чем обусловлена схожесть спектра НР. Самой серьезной реакцией для фуразидина, как и для нитрофурантоина, является поражение легких [29].
Основные лекарственные взаимодействия
Антагонизм при сочетании с налидиксовой кислотой. Магния трисиликат снижает всасывание нитрофурантоина в кишечнике, алюминия гидроокись не влияет этот процесс, взаимодействие и с другими антацидами неизвестно. Всасывание нитрофурантоина снижается также при одновременном применении метоклопрамида. Антихолинергические препараты усиливают всасывание нитрофурантоина в кишечнике.
Однократный прием фосфомицина трометамола в целом хорошо переносится, частота НР составляет около 3%. В то же время, назначение фосфомицина трометамола в течение нескольких дней, значительно повышает риск развития НР до 9%. НР, как правило, носят преходящий характер и разрешаются самостоятельно в течение 1-2 дней. Наиболее часто имеют место нарушения со стороны ЖКТ (диарея) 9%, реже отмечаются головокружение 1,5%, головная боль 4% пациентов [30]. Серьезные НР при применении фосфомицина трометамола (отек Квинке, апластическая анемия, удушье, холестатическая желтуха, лекарственный гепатит) встречаются относительно нечасто. Описаны случаи одностороннего неврита зрительного нерва [31].
Наиболее важные лекарственные взаимодействия
Метоклопрамид снижает биодоступность фосфомицина трометамола.
Единственный препарат данной группы, применяемый для лечения ИМП, нитроксолин, относится к производным 8-оксихинолина. В связи со случаями тяжелых нежелательных реакций, применение препаратов этой группы в большинстве стран запрещено [32]. В связи с отсутствием контролируемых клинических испытаний эффективности и безопасности нитроксолина, достоверных сведений о частоте и спектре НР этого препарата нет. Наиболее частые НР головная боль, головокружение, диспептические и диспепсические расстройства, аллергические реакции. Частота последних достигает 5,1% [33].
С определенной долей условности можно предположить, что для нитроксолина характерны реакции других препаратов группы 8-оксихинолина. В этом случае, наибольшее клиническое значение имеет подострая миелооптическая нейропатия, начинающаяся болями в животе и диареей. В последствии развиваются тяжелые периферические полиневриты, проявляющиеся парестезиями и прогрессирующей параплегией, и атрофия зрительного нерва, которая может приводить к полной потере зрения. Описанные НР могут сочетаться с церебральными расстройствами: заторможенностью, ретроградной амнезией [34].
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
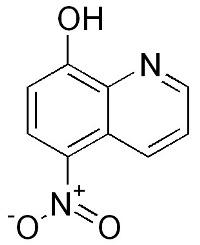
Международное непатентованное название (МНН) – это наименование действующего вещества лекарственного препарата. Одно и то же действующее вещество может содержаться в нескольких лекарственных препаратах, продающихся под различными коммерческими названиями. В обзорах и другой научной или медицинской литературе часто употребляют именно МНН лекарственных препаратов, чтобы не перечислять коммерческих названий многочисленных дженериков и фирменных средств.
МНН Нитроксолина совпадает с его коммерческим названием – нитроксолин. Однако во избежание путаницы МНН обычно пишут с маленькой буквы (строчной), а коммерческое название – с большой (прописной).
В качестве активного вещества каждая таблетка Нитроксолина содержит по 50 мг нитроксолина . То есть, дозировка препарата составляет 50 мг активного вещества на одну таблетку. В качестве вспомогательных веществ в таблетках Нитроксолина содержатся следующие соединения:
- Лактоза;
- Картофельный крахмал;
- Кукурузный крахмал;
- Тальк;
- Стеарат магния;
- Диоксид кремния коллоидный;
- Сахарный песок;
- Повидон-25;
- Диоксид титана;
- Пищевой желатин;
- Карбонат магния;
- Макрогол 6000;
- Тропеолин О;
- Красный кислотный краситель 2С.
Некоторые производители к названию «Нитроксолин» добавляют еще какие-либо слова, желая подчеркнуть, что данный конкретный препарат произведен именно на их мощностях. Примером таких препаратов является Нитроксолин-УБФ, Нитроксолин-АКОС и др. Несмотря на буквы «УБФ» и «АКОС» в названиях, это точно такой же Нитроксолин, произведенный определенным фармацевтическим заводом.
Все противомикробные средства делятся на следующие большие группы:
- Антибиотики;
- Сульфаниламиды;
- Противосифилитические средства;
- Противотуберкулезные средства;
- Синтетические антибактериальные средства (хинолоны, нитрофураны, имидазолы и др.).
Нитроксолин относится к группе нефторированных хинолонов, которые были синтезированы в 1960-ые годы прошлого века. Все хинолоны подразделяются на две большие группы – фторированные и нефторированные. Нефторированные были созданы раньше, но, несмотря на это, они до сих пор активно используются в медицинской практике, поскольку обладают прекрасной антимикробной эффективностью и к ним не вырабатывается устойчивость.
Следовательно, Нитроксолин относится к фармакологической группе противомикробных средств, поскольку губительно действует на различные микроорганизмы. В данной группе препарат входит в подгруппу других синтетических антибактериальных средств, производных 8-оксихинолина.
Нитроксолин представляет собой противомикробный препарат, способный губительно воздействовать на различные патогенные микроорганизмы, провоцирующие инфекционно-воспалительные заболевания мочеполовых органов. Препарат блокирует синтез нуклеиновых кислот (ДНК) микробных клеток за счет образования комплексов с ферментами, обеспечивающими данный процесс. Вследствие блокировки репликации ДНК микробы теряют способность к размножению. Не размножающаяся микробная клетка проживает свой короткий срок и умирает.
Благодаря определенным отличиям в структуре ферментов, обеспечивающих репликацию ДНК в микробных и человеческих клетках, Нитроксолин обладает избирательностью действия, уничтожая только патогенные микроорганизмы и не оказывая негативного влияния на органы и ткани организма.
- Стафилококки (Staphylococcus spp., в том числе S.aureus);
- Стрептококки (Streptococcus spp., в том числе бета-гемолитические стрептококки и Streptococcus pneumoniae);
- Enterococcus faecalis;
- Corynebacterium diphtheriae (дифтерийная палочка);
- Bacillus subtilis;
- Neisseria gonorrhoaea (гонококк);
- Escherichia coli (патогенные разновидности кишечной палочки);
- Протей (Proteus spp.);
- Клебсиелла (Klebsiella spp.);
- Сальмонелла (Salmonella spp.);
- Шигелла (Shigella spp.);
- Ентеробактерии (Enterobacter spp.);
- Микобактерии туберкулеза (Mycobacterium tuberculosis);
- Трихомонады (Trichomonas vaginalis);
- Грибки рода Cand >
Как видно из приведенного списка, спектр противомикробной активности Нитроксолина широк и включает в себя подавляющее большинство микробов, вызывающих инфекционно-воспалительные заболевания мочеполовых органов. Именно поэтом Нитроксолин применяется для лечения различных инфекционных заболеваний мочеполовой сферы. Однако препарат можно использовать для лечения любой инфекции (например, бронхита, пневмонии и др.), вызванной каким-либо перечисленным микробом.
Нитроксолин при приеме внутрь очень быстро всасывается в кровь, после чего выводится в неизменном виде почками с мочой. Причем накопление высоких концентраций препарата происходит именно в моче, благодаря чему Нитроксолин является весьма эффективным средством для лечения инфекционно-воспалительных заболеваний мочевыводящих и половых путей.
Показаниями к применению Нитроксолина являются следующие инфекции мочеполовых органов:
- Пиелонефрит (воспаление почечных лоханок);
- Цистит (воспаление мочевого пузыря);
- Уретрит (воспаление мочевыводящего канала);
- Эпидидимит (воспаление придатка яичка у мужчин);
- Инфицирование аденомы или карциномы предстательной железы (воспаление опухоли простаты).
Нитроксолин эффективен в лечении перечисленных воспалительных процессов при условии, что они спровоцированы чувствительными к нему микроорганизмами.
Кроме того, препарат можно использовать для профилактики инфекционных осложнений после хирургических или диагностических манипуляций на почках и мочевыводящих путях (например, катетеризация мочевого пузыря, цистоскопия, резектоскопия и т.д.).
Нитроксолин необходимо принимать внутрь по четыре раза в сутки. Приемы распределяют в течение суток равномерно, чтобы интервал между очередными таблетками составлял 6 часов. Разовая доза Нитроксолина составляет 100 мг, то есть две таблетки. Таким образом, необходимо принимать по две таблетки четыре раза в сутки, итого – восемь штук. При необходимости допускается увеличение суточной дозировки до 20 таблеток (1000 мг активного вещества), которые также равномерно разделяются на четыре приема в сутки.
Длительность курса лечения Нитроксолином при острых заболеваниях мочеполовых органов составляет от 10 до 21 дня, и зависит от скорости наступления клинического и лабораторного выздоровления. Это означает, что препарат придется принимать вплоть до того момента, пока все анализы мочи или мазки из влагалища не будут соответствовать норме.
Если необходима терапия какого-либо хронического, рецидивирующего инфекционно-воспалительного заболевания мочеполовых органов, то общая длительность курса лечения может продолжаться несколько месяцев (до полугода). Однако обычно в такой ситуации непрерывно принимают Нитроксолин в стандартных дозировках (по две таблетки по 4 раза в сутки) в течение трех недель, после чего делают перерыв на две недели. Затем после перерыва вновь пропивают трехнедельный курс, делают перерыв и т.д. Таким образом, чередуя трехнедельные курсы приема Нитроксолина с двух недельными перерывами между ними, необходимо пить препарат вплоть до полного исчезновения клинических симптомов и нормализации анализов мочи.
Для профилактики инфекционных осложнений диагностических манипуляций и хирургических вмешательств на органах мочевыводящих путей Нитроксолин принимают по две таблетки (100 мг) по 4 раза в сутки, в течение 2 – 3 недель.
Если цистит хронический и лечится его обострение, то Нитроксолин следует принимать также по две таблетки по четыре раза в сутки, через равные промежутки времени. Если две таблетки не приводят к исчезновению неприятных ощущений, то можно увеличить дозировку до 3 – 6 таблеток на один прием. Максимальная суточная дозировка составляет 20 таблеток (по 6 таблеток на прием). При этом курс лечения следует продлить до трех недель, по прошествии которых сдать контрольный анализ мочи. Если анализ соответствует норме, то лечение можно считать оконченным. Если же анализ не соответствует норме, то необходимо сделать двухнедельный перерыв, после чего вновь повторить трехнедельный курс терапии Нитроксолином.
Подробнее о цистите
Дозировка Нитроксолина у детей рассчитывается индивидуально, исходя из соотношения 10 – 30 мг на 1 кг массы тела в сутки. Затем полученную дозировку равномерно делят на 3 – 4 приема в сутки. Например, ребенок весит 10 кг, значит, суточная дозировка Нитроксолина для него равна 10 * 10 = 100 мг и 30 * 10 = 300 мг – от 100 до 300 мг, что соответствует от 2 до 6 таблеток. Данное количество делим на четыре приема в сутки – 2/4 = 0,5 и 6/4 = 1,5. То есть, ребенок должен принимать от половины до полутора таблеток Нитроксолина по три раза в сутки. Однако следует помнить, что для ребенка младше 5-летнего возраста максимальная суточная дозировка составляет 400 мг (8 таблеток), а от 5 до 15 лет 600 – 800 мг (12 – 16 таблеток).
Если у ребенка нет серьезных заболеваний пищеварительного тракта и нервной системы, то можно не высчитывать дозировку индивидуально, а воспользоваться следующими правилами:
- Дети до 5 лет – принимать по одной таблетке (50 мг) по 4 раза в сутки;
- Дети 5 – 15 лет – принимать по 1- 2 таблетки (50 – 100 мг) по 4 раза в сутки;
- Дети старше 15 лет – принимать по 2 таблетки по 4 раза в сутки (дозировки соответствуют взрослым).
Между максимальной и минимальной суточной дозировкой выбирается такая, при которой у ребенка исчезают неприятные симптомы, мешающие ему играть, спать, кушать и т.д. То есть, если на 0,5 таблетки Нитроксолина ребенок жалуется на неприятные и дискомфортные ощущения, то можно увеличить дозировку до целой таблетки. Если после этого неприятные ощущения пройдут, то необходимо остановиться на этой дозе. Если же дискомфорт будет по-прежнему беспокоить ребенка, то дозировку увеличивают еще на 0,5 таблетки и т.д.
Длительность курса применения Нитроксолина у детей определяется скоростью выздоровления и составляет от 10 до 21 дня. Таблетки необходимо пить не до полного исчезновения клинических симптомов, а до трех нормальных анализов мочи, сданных в течение трех дней подряд. То есть, если анализ мочи не соответствует норме, а клинические проявления инфекции мочеполовых органов исчезли, то Нитроксолин необходимо все равно продолжать пить.
При одновременном использовании с любыми тетрациклиновыми антибиотиками (Биомицин, Доксициклин, Тетрациклин и др.), Нистатином или Леворином, происходит усиление терапевтических эффектов обоих препаратов. Поэтому при необходимости одновременного применения тетрациклиновых антибиотиков, Нистатина, Леворина и Нитроксолина следует наполовину уменьшать их дозировку.
Нитроксолин в сочетании с производными нитрофурана (Фурацилин, Фурагин, Фурадонин, Фуразолидон и др.) приводит к усилению побочного действия на нервную систему. Поэтому, во избежание отрицательного нейротропного эффекта, данные средства нельзя использовать совместно.
Антацидные средства, содержащие магний (Маалокс, Алмагель), при одновременном приеме с Нитроксолином уменьшают его всасываемость и эффективность.
Нитроксолин уменьшает всасывание налидиксовой кислоты, поэтому при их совместном использовании необходимо увеличение дозировки последней.
Проблему применения Нитроксолина при беременности нельзя расценивать однозначно, как может показаться при первом и «непосвященном» прочтении инструкции. Итак, в инструкции по применению к препарату указано, что он противопоказан при беременности и кормлении грудью, однако это вовсе не означает, что Нитроксолин может повредить плоду.
Так, в инструкции указано, что Нитроксолин противопоказан при беременности. Это утверждение основано на отсутствии точных и научно достоверных результатов клинических исследований препарата на женщинах «в положении», которые по понятным этическим причинам не проводились. Ввиду отсутствия таких исследований, производитель ОБЯЗАН указывать в инструкции по применению, что препарат противопоказан при беременности.
Однако Нитроксолин используется в клинической практике примерно с 60-х годов прошлого столетия, и за прошедшие 50 лет накоплен богатый опыт его применения, в том числе и у беременных женщин. Гинекологи и акушеры за 50 лет смогли отследить, что Нитроксолин не оказывает негативного воздействия на плод и не увеличивает риск выкидыша или преждевременных родов, и поэтому при необходимости может применяться при беременности.
В первом триместре (до 12-ой недели включительно) и в течение последних 10 недель беременности (с 30-ой по 40-ую) Нитроксолин применять нельзя, поскольку в этот период плод особенно чувствителен к любым препаратам. А во время всей остальной беременности Нитроксолин можно принимать при наличии показаний.
Таким образом, в принципе, Нитроксолин, применяемый во втором и начале третьего триместра беременности (с 13-ой по 30-ую неделю гестации), не наносит какого-либо вреда плоду, не нарушает его рост и развитие, не вызывает внутриутробных пороков развития, а также не повышает риск выкидышей или преждевременных родов, поэтому многие практикующие гинекологи применяют данный лекарственный препарат. В силу этого, если препарат назначен врачом-гинекологом, то его можно принимать, не опасаясь за состояние своего ребенка.
Для недоношенных детей и младенцев младше 3 месяцев нельзя применять Нитроксолин, поскольку у них еще недостаточно развиты почки, вследствие чего препарат может накапливаться в организме, вызывая передозировку и отравление.
В принципе, любое лечение предполагает полный отказ от алкогольных напитков, и это правило в полной мере касается и Нитроксолина. Однако на практике в жизни каждого человека бывают различные ситуации, в которых приходится совмещать алкоголь и лекарственные препараты, в том числе Нитроксолин.
Вообще, Нитроксолин в сочетании с алкоголем не дает какой-либо резкой, выраженной негативной реакции, поэтому вряд ли на фоне такого сочетания могут развиться опасные для жизни состояния. Однако заранее невозможно предсказать, какой будет реакция каждого конкретного человека на сочетание алкоголя и Нитроксолина, поэтому все же не рекомендуется их совместное применение.
Потенциальной опасностью Нитроксолина в сочетании с алкоголем является сильное отрицательное влияние и повышенная нагрузка на печень. Об отрицательном влиянии алкоголя на печень известно всем, а Нитроксолин в очень редких случаях способен вызывать поражения данного органа, что относится к его побочным эффектам. Если у данного конкретного человека разовьется данный побочный эффект Нитроксолина на фоне приема алкоголя, то нельзя исключать и летального исхода.
Поэтому в целом, рекомендуется не совмещать алкогольные напитки и прием Нитроксолина. Более того, врачи советуют воздерживаться от алкоголя в течение 6 – 7 дней после завершения курса приема Нитроксолина.
К синонимам Нитроксолина относят следующие лекарственные препараты:
- 5-Нитрокс;
- 5-НОК;
- Нитроксолин-АКОС;
- Нитроксолин-УБФ.
К препаратам-аналогам Нитроксолина относят следующие:
- Амизолид – таблетки для приема внутрь;
- Галенофиллипт – настойка для приема внутрь;
- Гексаметилентетрамин – таблетки и раствор для введения внутривенно;
- Диксин – раствор для введения в полости и наружного применения;
- Диоксидин – растворы для внутривенного введения, а также полостного и наружного применения;
- Зеникс – таблетки для приема внутрь;
- Зивокс – таблетки, гранулы для приготовления суспензии для приема внутрь, раствор для внутривенного введения;
- Кирин – порошок для приготовления суспензии для введения внутримышечно;
- Кубицин – лиофилизат для приготовления раствора для введения внутривенно;
- Монурал – гранулы для приготовления раствора для приема внутрь;
- Ристомицина сульфат – лиофилизат для приготовления растворов для инъекционного введения;
- Сангвиритрин – таблетки для приема внутрь;
- Урофосфабол – порошок для приготовления раствора для инъекционного введения;
- Фосфомицин – порошок для приготовления раствора для введения внутривенно;
- Эвкалипта настойка;
- Линезолид-Тева – раствор для внутривенного введения.
Большинство отзывов о Нитроксолине являются положительными, что обусловлено свойствами лекарственного препарата. Так, в положительных отзывах о Нитроксолине мужчины и женщины, применявшие препарат, отмечают следующие, присущие ему плюсы – эффективность, низкая стоимость, возможность вылечить и цистит, и аднексит за один курс, а также безопасность. Кроме того, практически все люди в положительных отзывах отмечают, что Нитроксолин эффективен при широком спектре как почечных заболеваний, так и воспалений мочевыводящих путей и половых органов. А поскольку воспалительные процессы мочевыводящих и половых органов часто встречаются совместно, то Нитроксолин является очень удобным препаратом, позволяющим лечить их также одновременно. Именно благодаря данным терапевтическим эффектам Нитроксолин получает положительные отзывы в большинстве случаев.
В положительных отзывах иногда люди указывают имеющиеся, по их мнению, недостатки препарата. Наиболее часто недостатками Нитроксолина называют необходимость длительного курса лечения, окрашивание мочи в неприятный красно-желтый цвет, а также побочные эффекты, которые могут быть весьма мучительными и дискомфортными. Однако по мнению данной категории людей на фоне эффективности, возможности лечения одновременно воспалений и половых и мочевыделительных органов, а также низкой стоимости данные недостатки не снижают общего качества Нитроксолина.
Отрицательные отзывы о Нитроксолине весьма немногочисленны. Причиной отрицательного отзыва о препарате чаще всего является его неэффективность в данной конкретной ситуации, когда человек не получил желаемого эффекта. Кроме того, люди, оставившие отрицательные отзывы, отмечают, что эффект Нитроксолина развивается слишком долго, вследствие чего приходится терпеть неприятные симптомы длительный промежуток времени. Также не нравится необходимость длительного приема Нитроксолина. Именно перечисленные свойства Нитроксолина не нравятся некоторым людям, и они оставляют отрицательный отзыв о препарате.
Положительных отзывов о применении Нитроксолина при цистите примерно 85 – 90%, что указывает на высокую эффективность лекарственного препарата. Женщины, оставившие положительные отзывы о Нитроксолине при цистите, отмечают, что препарат позволяет очень быстро снять тягостные симптомы, которые уходят буквально после 1 – 2 приемов. Кроме того, многие женщины, страдающие хроническим циститом, попробовав Нитроксолин, поняли, что нашли тот самый, идеальный для себя препарат, который быстро устраняет все симптомы и позволяет чувствовать себя нормально. Определенным неудобством люди считают необходимость принимать препарат по 2 таблетки 4 раза в день в течение 2 – 3 недель, однако эту особенность можно считать недостатком хорошего средства. Женщины готовы мириться с этим недостатком, поскольку ничего лучшего, более эффективного и недорогого в их распоряжении нет.
Отрицательных отзывов о Нитроксолине при цистите примерно 10 – 15%. Обычно негативные отзывы оставлены женщинами, которым Нитроксолин не помог вылечить цистит или симптомы не прошли мгновенно, после принятия буквально одной дозы лекарственного средства. В результате, приняв 2 таблетки Нитроксолина, женщины не получили мгновенного эффекта, на который рассчитывали, тягостные симптомы частично остались, что вызвало эмоциональное разочарование в препарате, на основании которого они и оставили отрицательный отзыв. Примечательно, что среди всех отрицательных отзывов о Нитроксолине нет ни одного, в котором женщина указала бы, что пропила препарат полный двухнедельный курс, и он оказался неэффективным. Во всех отрицательных отзывах указывается, что эффекта нет после 1 – 2 дней использования препарата, на основании чего женщина принимала решение сменить препарат. Можно предположить, что отрицательные отзывы о Нитроксолине обусловлены несоответствием ожиданий и реальным эффектом препарата.
Стоимость Нитроксолина невысока, что объясняется местным производством, а также относительно дешевыми, отечественными компонентами препарата. Разница в стоимости обычно незначительная и зависит в большинстве случаев от ценовой политики конкретной сети аптек.
В России в различных аптеках упаковка Нитроксолина в 50 таблеток стоит от 43 до 67 рублей, а в Украине – от 6,95 до 10,55 гривен. В России Нитроксолин в пачках по 10 таблеток не реализуется, а в Украине такая упаковка стоит от 1,88 до 2,45 гривен.

Хранить препарат следует в сухом и темном месте при температуре воздуха, не превышающей 15 – 25 o С. Нарушение условий хранения приводит к потере препаратом своих свойств, а следовательно, снижается и его терапевтическая эффективность.
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник
- Классификация препаратов, принимаемых при заболевании
- Препараты группы тетрациклинов при лечении эпидидимита
- Препарат группы фторхинолонов: Левофлоксацин
- Препарат группы фторхинолонов: Ципролет
- Препараты-анальгетики при эпидидимите
- Препарат группы пенициллинов: Амоксициллин
- Средство группы оксхинолинов: Нитроксолин
- Рассасывающие средства при эпидидимите
- Общие рекомендации о медикаментозном лечении при эпидидимите
Эпидидимит является одним из видов инфекционных заболеваний, при котором поражается придаток яичка. Заболевание характеризуется сильным воспалительным процессом. Чаще всего эпидидимит проявляется на фоне уже имеющегося у мужчины заболевания. Это могут быть простатит, пневмония, уретрит, туберкулез. Болезнь возникает и по причине переохлаждения организма или из-за травм половых органов. В группе риска находятся те молодые люди и взрослые мужчины, кто пренебрегает средствами контрацепции и ведет беспорядочную половую жизнь. Заболевание может протекать как в острой, так и в хронической форме. Обычно принимаются рассасывающие препараты и антибиотики при эпидидимите.
Многие годы безуспешно боретесь с ПРОСТАТИТОМ и ПОТЕНЦИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить простатит принимая каждый день.
Для лечения эпидидимита используются следующие группы антибиотиков:
- полусинтетические антибактериальные средства группы тетрациклинов;
- препараты группы фторхинолонов (Левофлоксацин, Ципрофлоксацин);
- препараты-анальгетики;
- средства группы пенициллинов;
- средства группы оксихинолинов;
- рассасывающие средства.
Назначение того или иного средства при лечении болезни зависит от бактерий, его вызвавших. Терапия зависит от переносимости пациентом тех или иных групп антибиотиков.
Для улучшения потенции наши читатели успешно используют M-16. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Чаще всего врачом назначаются антибиотики широкого действия. Для повышения эффективности лечения и быстрого выздоровления рекомендуется назначать одновременно сразу несколько антибактериальных препаратов.
Это связано с тем, что часто заболевание может провоцировать бактерия клебсиелла, вызывающая также пневмонию и другие урологические инфекции. Данный вид патогенных бактерий представляет особую опасность из-за своей устойчивости к действию на них целого ряда антибиотиков. Бактерии этого типа содержат капсулу, которая повышает их устойчивость к действию окружающей среды.
К числу антибиотиков тетрациклиновой группы относится Доксициклин. Данный антибиотик обладает обширным действием и применяется при ряде заболеваний: инфекциях желудка, кишечника, органов дыхания, уретрите, сифилисе, хламидиозе. Для препарата характерен средний период полувыведения: от 12 до 21 часа. Выводится из организма вместе с калом (60% препарата) и мочой (40% препарата). Средство имеет типичные побочные явления, среди которых могут быть: тошнота со рвотой, диарея, зуд на коже, дисбактериоз, перепады давления, боли в животе.
Лекарство оказывает сильное влияние на печень, поэтому не рекомендуется для приема при печеночной недостаточности. Средство в меньшей степени влияет на состояние почек.
Данный антибиотик не разрешен для маленьких детей, кому не исполнилось 8 лет. Препарат способствует изменению цвета зубов у ребенка. Уменьшает всасывание лекарства еда, содержащая кальций (кисломолочные продукты, творог и молоко). При одновременном приеме средства и ретинола у пациента может заметно подняться внутричерепное давление.
Антибиотик Левофлоксацин относится к числу препаратов, обладающих широким спектром действия. Это препарат, относящийся к 3 поколению фторхинолонов. Применяется для лечения целого ряда болезней начиная от пневмонии, пиелонефрита и заканчивая туберкулезом. Лекарство эффективно при лечении эпидидимита, возникшего на фоне простатита. Препарат хорошо взаимодействует с антибиотиками других групп.
Средство имеет довольно много противопоказаний. Левофлоксацин противопоказан детям до 18 лет. Препарат довольно сильно воздействует на состояние почек. Он противопоказан для приема людям, страдающим эпилепсией.
Список побочных явлений от приема средства довольно обширен и включает следующее:
- головные боли;
- появление нефрита и острой почечной недостаточности;
- тошнота со рвотой;
- желудочные боли;
- снижение давления;
- нарушения в работе органов чувств, отвечающих за обоняние, вкус, зрение, слух;
- лихорадка;
- миалгия.
Наличие аллергии у больного на препарат может привести к анафилактическому шоку. Передозировка может приводить к появлению судорог. Важно правильно назначать лечение данным лекарством и корректировать его дозы. Курс лечения может достигать 28 дней в зависимости от протекания основного заболевания. Противопоказан Левофлоксацин для одновременного приема вместе с Гепарином. При соединении двух веществ возникает сильная щелочная реакция.
Этот антибиотик, как и Левофлоксацин, обладает широким действием и относится к группе антибиотиков фторхинолоновой группы. Обладает высокой эффективностью и имеет много аналогов, в числе которых Ципрофлоксацин. Используется при лечении как инфекций ротовой полости, зубов, дыхательных путей, почек, так и при инфекциях половой системы. Активен в отношении возбудителей простатита и гонореи. Активно применяется при заражении крови. Антибиотик Ципролет неплохо взаимодействует с Ванкомицином и Метронидазолом, которые показаны для приема пациентам с диагнозом эпидидимит.
Для препарата характерен довольно обширный список противопоказаний, среди которых могут отмечаться: тахикардия, снижение давления, гематурия, крапивница, артрит, желтуха, анемия, мигрень, боли в животе, головокружения.
Лекарство запрещено для приема больным эпилепсией. Не рекомендован данный антибиотик для больных, имеющих печеночную недостаточность, а также атеросклероз сосудов мозга.
Одновременный прием Ципролета и противовоспалительных средств, назначаемых при эпидидимите, может спровоцировать появление судорог у больного.
При лечении антибиотиками разумно сочетать их прием с обезболивающими препаратами. Наиболее распространенным анальгетиком, показанным при эпидидимите, является Димексид. Наряду с Димексидом существуют другие средства, обладающие обезболивающим действием. К ним относятся: Анальгин, Аспирин, Парацетамол, Промедол, Ибупрофен.
Для лечения эпидидимита может использоваться компресс из анальгетических средств. Для этого применяется Димексид. Раствором Димексида смачивают бинт или другую ткань и прикладывают на болезненный участок мошонки. Затем мошонку накрывают пленкой из полиэтилена, а сверху накладывают легкую ткань. Повязка должна держаться порядка 25 минут. Процедуру необходимо делать один раз в день. Период лечения составляет две недели.
Димексид противопоказан больным атеросклерозом, глаукомой, сердечной недостаточностью. Не рекомендуется использовать компрессионную повязку с данным анальгетиком при наличии аллергических реакций на его составные компоненты.
Хороший обезболивающий эффект имеют такие препараты, как Ибупрофен, Аспирин, Парацетамол и Анальгин. Они являются нестероидными противовоспалительными средствами и входят в число важнейших препаратов.
Основным представителем антибиотиков пенициллиновой группы является Амоксициллин. Наряду с этим препаратом, может использоваться при лечении эпидидимита другой препарат из этой группы — Ампициллин. Но по сравнению с Амоксициллином Ампициллин обладает меньшей биодоступностью. Для Амоксициллина характерна хорошая всасываемость. Препарат также быстро выводится из организма. Уже через 2 часа происходит полувыведение данного средства.
Как и другие антибиотики он обладает обширным действием и применяется при многих заболеваниях. Среди противопоказаний к препарату выделяют особую чувствительность больного к пенициллину. Не рекомендовано лекарство и для людей, страдающих печеночной недостаточностью и бронхиальной астмой. Значение имеет дозировка препарата.
Данный антибиотик применяется конкретно для лечения болезней, связанных с мочеполовой системой. Лекарство используется при цистите, эпидидимите, пиелонефрите, уретритах.
Во многих странах терапия Нитроксолином запрещена из-за развития у ряда больных серьезных осложнений. Необходимо с осторожностью назначать данный антибиотик.
К числу рассасывающих препаратов при эпидидимите относится Лидаза. Данное средство может приниматься как в виде инъекций, так и в форме свечей. С помощью Лидазы можно делать компресс, который прикладывается к воспаленному яичку при эпидидимите. У мужчин при воспалении придатка Лидаза используется в качестве свечей или в виде уколов.
Раствором из этого препарата можно обрабатывать болезненные места мошонки. Для этого смешивают его с кипяченой водой и раствором хлорида натрия (9%). В получившийся раствор помещают тканевую повязку и пропитывают ее. Затем пропитавшуюся повязку прикладывают к болевому участку, обвязывают вощеной бумагой, а сверху фиксируют сухой тканью.
Из-за содержания в этом препарате гиалуроновой кислоты не рекомендуется использовать его при наличии у больного кровотечений. Средство хорошо всасывается в кровь и способствует ее разжижению. Данный рассасывающий препарат усиливает и дополняет действие анальгетиков при эпидидимите. Необходимо осторожно совмещать прием антибиотика и Лидазы, поскольку она позволяет лучше всасываться ему в ткани и кровь, что может вызвать непрогнозируемые реакции у организма больного.
При протекании болезни в легкой форме госпитализация больного не требуется. В этом случае ему назначается амбулаторное лечение. В первую очередь ему должен быть обеспечен постельный режим. Если воспаление проходит в острой форме, то больному на мошонку необходимо прикладывать компресс изо льда.
В случае если нагноение возникает в придатке, то проводится его дренаж. В этом случае важно избежать заражения. Поэтому больному назначается антибиотик широкого действия (например, Ципрофлоксацин). Одновременное назначение нескольких антибактериальных препаратов связано с тем, что само заболевание может вызываться сразу несколькими видами бактерий.
Молодым больным, возраст которых составляет менее 40 лет, назначаются лекарства фторхинолоновой (Ципрофлоксацин, Офлоксацин), макролидной (Азитромицин) и тетрациклиновой групп. В случаях, когда гонококки поражают придаток, то назначается лечение Цефтриаксоном, относящимся к антибиотикам цефалоспоринового ряда. Протяженность лечения в таком случае составляет не менее 3 недель. При развитии эпидидимита у мальчиков им назначается Бактрим, обладающий сильным противомикробным эффектом.
Пациентам за 40 лет назначают Ко-Тримоксазол, относящийся к классу сульфаниламидов. Лекарство принимается в виде таблеток. В качестве альтернативы Цефалоспорину, на который у многих больных имеется аллергия и непереносимость, может быть назначен Офлоксацин. Он принимается строго по схеме, указанной в инструкции.
В процессе приема антибиотиков у пациента необходимо брать анализ мочи. На основании его результатов лечение может быть скорректировано. Оттого, какие результаты даст анализ мочи, зависит дальнейший набор антибактериальных препаратов, которые будет принимать больной.
Любая антибактериальная терапия при эпидидимите подразумевает совместный прием средств, уменьшающих воспаление в придатках. Важно, чтобы подобные средства не содержали гормоны, противопоказанные для многих пациентов. К негормональным средствам относятся: Диклофенак, Целебрекс. Эти лекарства устраняют отек и понижают температуру.
При остром и тяжелом протекании эпидидимита в качестве лекарственного средства применяют анестетики (Лидокаин, Новокаин), используемые вместе с антибиотиком. Новокаин и Лидокаин используют при блокаде семенного канатика с целью уменьшения болевого синдрома. Блокада проводится несколько раз в течение всего курса лечения пациента.
Своевременное лечение эпидидимита с помощью рассасывающих препаратов и антибиотиков позволит уберечь больного от негативных последствий и сохранить свое мужское здоровье. В связи с этим после того как появились непонятные боли в паховой области, следует в обязательном порядке обратиться к специалисту, который, в свою очередь, назначит необходимые средства для лечения.
Автор записи, эксперт:
Лушин Вадим Иванович
Является заведующим урологическим отделением. Специализируется на диагностике и лечении заболеваний почек и мочевого пузыря, в том числе цистита, мочекаменной болезни, простатита, уретрита и пиелонефрита.
Профиль в G+
источник