Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
В терапевтических дозах препарат действует на болезнетворные микроорганизмы бактериостатически (угнетает их жизнедеятельность), а больших концентрациях действие его становится бактерицидным (губительным для бактерий).
Лекарственное средство эффективно в отношении многих микроорганизмов – грамотрицательных (менингококков, гонококков, гемофильной палочки, Хеликобактер пилори и др.) и грамположительных (стафилококков, стрептококков, пневмококков, коринебактерий дифтерии и др.). Его назначают также для борьбы с внутриклеточными микроорганизмами (хламидиями, микоплазмой, уреаплазмой и др.), а также с некоторыми анаэробными бактериями (пептококками, пептострептококками, бактероидами и клостридиями).
Вильпрафен быстро всасывается из пищеварительного тракта. Уже через час достигается его максимальная концентрация в крови. При этом Вильпрафен обладает длительным терапевтическим эффектом.
Препарат преодолевает плацентарный барьер и может выделяться с грудным молоком.
Лекарство неактивно в отношении энтеробактерий, поэтому практически не влияет на микрофлору кишечника.
80% Вильпрафена выводится с желчью, 20% — с мочой.
Препарат производится двумя фирмами: Yamanouchi Pharma S.p.A. (Italy) и Yamanouchi Pharma (Japan).
Вильпрафен выпускается в таблетках и в суспензии:
- Таблетки белого цвета, продолговатые, покрытые оболочкой, содержащие 500 мг активного вещества джозамицина. В картонной упаковке находится блистер из 10 таблеток.
- Диспергируемые (быстродействующие растворимые) таблетки Вильпрафен Солютаб имеют сладкий вкус и запах клубники. Они содержат 1000 мг действующего вещества джозамицина. В упаковке – два блистера с 5 или 6 таблетками.
- Суспензия Вильпрафена содержит 300 мг джозамицина в 10 мл. Расфасована в темные стеклянные флаконы по 100 мл.
- Повышенная чувствительность к активному веществу — джозамицину, или вспомогательным компонентам препарата;
- аллергия на прием других антибиотиков из группы макролидов;
- заболевания печени, приводящие к тяжелому нарушению ее функций или к нарушению работы желчевыводящих протоков;
- недоношенность детей.
Таблетки Вильпрафен Солютаб можно проглатывать целиком или развести таблетку в 20 мл воды, перемешать и выпить полученную суспензию.
Если пациент забыл принять очередную дозу, то нужно немедленно это сделать, но ни в коем случае не принимать двойную дозу (вместе с «забытой»).
Не рекомендуется делать перерыв в лечении или преждевременно прекращать терапию. В этом случае достижение излечения маловероятно.
Дозировка Вильпрафена
Дозировка и курс лечения зависят от диагноза. Вильпрафен может назначить только врач.
Обычно терапевтическая суточная доза препарата для детей старше 14 лет и взрослых составляет 1-2 г и обязательно должна быть распределена на 2-3 приема (по 500 мг). В тяжелых случаях дозу Вильпрафена можно увеличить до 3 г в сутки.
Начальная доза препарата – 1 г.
Курс лечения может составлять 5 — 21 день; длительность его зависит от тяжести воспалительного процесса.
Микоплазмоз – по 500 мг (1 таблетка) 2-3 раза в сутки, курс лечения – 12-14 дней.
Обыкновенные и шаровидные угри – 500 мг (1 таблетка) 2 раза в день в течение первых 2-4 недель лечения, а потом по 500 мг 1 раз в день еще в течение 8 недель, чтобы закрепить результат лечения.
При лечении стрептококковых инфекций терапия должна продолжаться не менее 10 дней.
Антихеликобактерная терапия – 1 — 2 г в сутки 7-14 дней в комплексном лечении с другими препаратами.
Розацеа – по 500 мг (1 таблетка) 2раза в сутки, курс лечения – 10-15 дней.
Пиодермия – по 500 мг (1 таблетка) 2 раза в сутки, курс лечения – 10 дней.
Хронический пародонтит – по 500 мг (1 таблетка) 2 раза в сутки, лечебный курс – 12-14 дней.
Детям препарат назначают в виде суспензии или в виде разведенных в воде таблеток Вильпрафена Солютаб. Показания и противопоказания к назначению – те же, что и у взрослых.
Недоношенным детям Вильпрафен противопоказан.
Новорожденным и детям до 3 месяцев, а также детям с массой тела менее 10 кг Вильпрафен назначают в редких случаях, только после точного взвешивания.
Суточная доза для детей с массой тела менее 10 кг – 40-50 мг/кг веса ребенка; делится на 2-3 приема.
При весе ребенка 10-20 кг Вильпрафен назначают по 250-500 мг (1/4 или 1/2 таблетки) 2 раза в сутки. Желательно таблетку растворить в воде.
При детской массе тела 20-40 кг препарат назначают по 500-1000 мг (1/2 или целая таблетка) 2 раза в сутки.
Детям с массой тела более 40 кг назначают по 1000 мг (1 таблетка) 2 раза в сутки.
Вильпрафен гинекологи часто назначают беременным для лечения хламидийной инфекции, но при этом тщательно оценивают состояние беременной и взвешивают все риски.
- Не рекомендуется назначать Вильпрафен одновременно с бактерицидными антибиотиками, например, пенициллинами и цефалоспоринами, так как возможно снижение их эффективности.
- Нельзя назначать совместно Линкомицин и Вильпрафен, потому что обоюдно снижается их терапевтический эффект.
- Вильпрафен замедляет выведение из организма Теофиллина, что может привести к интоксикации организма.
- При совместном назначении Вильпрафена и противоаллергических препаратов, содержащих астемизол или терфенадин, может замедлиться их выведение из организма, что приводит к развитию аритмии.
- При одновременном приеме Вильпрафена и алкалоидов спорыньи усиливается вазоконстрикция (сужение просвета кровеносных сосудов).
- При приеме Вильпрафена и циклоспоринов возможно повышение уровня последних в крови, что может обернуться токсическим действием на почки. Поэтому необходим постоянный контроль за количеством циклоспоринов в крови.
- Во время лечения Вильпрафеном возможно снижение эффективности противозачаточных таблеток. В таких случаях рекомендуется на период лечения прибегнуть к дополнительным негормональным методам контрацепции.
- Если принимать Вильпрафен с Дигоксином, возможно повышение концентрации последнего в крови.
При уреаплазмозе Вильпрафен назначают трижды в день по 1 таб. 500 мг, или дважды в день по 1000 мг (Вильпрафен Солютаб).
При упорном течении уреаплазмоза существует схема, по которой прием Вильпрафена назначают каждые 2 часа. Дозировку при этом определяет только врач, индивидуально.
Одновременно с Вильпрафеном назначают метронидазол, а при необходимости – противогрибковые препараты (например, женщинам – свечи Полижинакс).
Длительность лечебного курса – не менее 10 дней.
Во время лечения нужно воздержаться от половой жизни. Отказаться от алкоголя, курения, соленых, острых и пряных блюд.
При сниженном иммунитете рекомендуется назначать одновременно иммуностимуляторы, такие как «Циклоферон» или «Неовир».
Через две недели после окончания приема антибиотика можно сдавать первый контрольный анализ.
Подробнее об уреаплазмозе
Препарат Вильпрафен предоставляет новые возможности при лечении хламидиоза. Это основное лекарственное средство, которое чаще всего назначают врачи. При этом он отлично переносится больными.
Сам Вильпрафен не убивает хламидии, а только угнетает их жизнедеятельность. Поэтому лечение хламидиоза должно быть комплексным: Вильпрафен назначают по 2 г в сутки, т.е. по 500 мг 4 раза или по 1000 мг 2 раза. Одновременно пациент получает один из следующих антибиотиков: Ровамицин, Тетрациклин, Клиндамицин.
Лечение назначается курсами, каждый из которых длится 7 – 10 дней. В каждом последующем курсе прием Вильпрафена продолжается, а второй антибиотик меняют.
Общую продолжительность лечения определяет врач на основании результатов контрольных анализов.
Подробнее о хламидиозе

При совместном приеме алкоголя и Вильпрафена возможны нарушения работы пищеварительного тракта, которые проявляются в виде тошноты, рвоты, поноса и болей в животе.
Также реакция может быть замедленной и проявиться со временем в виде цирроза печени из-за токсического воздействия Вильпрафена и алкоголя на печень.
В интернете можно найти много положительных отзывов о Вильпрафене, где пациенты отмечают быстрый лечебный эффект препарата (уже при приеме первых доз), особенно при ангине, отите, гайморите, цистите. При этом побочные явления наблюдаются редко.
Авторы некоторых отзывов описывают расстройство стула и тошноту при лечении Вильпрафеном. Отмечается, однако, что эти неприятные эффекты исчезали самопроизвольно через несколько дней.
В отзывах врачей одобрительно отмечается возможность терапии Вильпрафеном при беременности.
В России Вильпрафен 500 мг стоит от 524 до 613 руб. за упаковку.
В Украине Вильпрафен 500 мг стоит от 270 до 410 грн. за упаковку.
источник
Многие годы безуспешно боретесь с ПАРАЗИТАМИ?
Глава Института: «Вы будете поражены, насколько просто можно избавиться от паразитов просто принимая каждый день.
Уреаплазмоз – инфекционное заболевание, вокруг которого существует много спорных вопросов. Раньше считали, что уреаплазмоз необходимо относить к группе венерических заболеваний, теперь же большинство специалистов придерживается противоположного мнения. Дело в том, что уреаплазма в малых количествах присутствует в организме совершенно здоровых людей, при этом никаких беспокойств она не доставляет. О заболевании можно говорить в том случае, если наблюдается воспаление уретры, матки или влагалища. Из следующей статьи вы узнаете, какова норма уреаплазмы в мазке у женщин.
Уреаплазмоз – инфекционное заболевание, возбудителем которой является бактерия уреаплазма. Долгое время это заболевание относилось к классу передающихся половым путем. Однако в 1998 году в России ввели Международную классификацию болезней. Согласно этой классификации уреаплазмоз считается воспалительным процессом мочеполовых путей.
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Причина его в том, что уриаплазма присутствует в микрофлоре влагалища практически 70% женщин, однако в нормальных условиях не развивается в болезнь и не вызывает неприятных ощущений. Уриаплазма относится к разряду так называемых условнопатагенных бактерий.
Если в организме женщины обнаруживаются уреаплазмы, однако их количество ниже определенного уровня, и не развивается в болезнь, то говорят о том, что женщина является носителем инфекции. В каком-то смысле, это даже хуже, чем конкретно болезнь. Ведь в этом случае женщина будет являться распространителем инфекции.
Уреаплазмы по размерам приближаются к крупным вирусам и не имеют ни ДНК, ни клеточной оболочки. Это небольшая дефективная бактерия, ее неполноценность заключается в том, что в ходе эволюции она утратила свою клеточную стенку. Их иногда рассматривают как своеобразную переходную ступень от вирусов к бактериям.
Передача инфекции происходит в основном половым путем, но возможно и внутриутробное заражение от больной матери во время родов. Также часто дети заражаются от родителей в раннем детстве бытовым путем.
Считается, что инкубационный период уреаплазмоза около одного месяца. Однако, все зависит от исходного состояния здоровья заразившегося человека. Оказавшись в половых путях или в мочеиспускательном канале, уреаплазма может вести себя тихо, и никак себя не проявлять в течение многих лет.
Устойчивость половых органов к воздействию микроорганизмов обеспечивают физиологические барьеры. Основным фактором защиты является нормальная микрофлора. Когда нарушается соотношение различных микроорганизмов, уреаплазма начинает быстро размножаться и повреждать все, что попадается на пути. Возникает уреаплазмоз.
Следует отметить, уреаплазмоз проявляется незначительными симптомами, которые мало беспокоят больных, а часто вообще не проявляется (особенно у женщин). Больные женщины жалуются на появляющиеся время от времени прозрачные выделения из влагалища, мало отличающиеся от нормальных.
У некоторых может возникать чувство жжения при мочеиспускании. Если иммунитет больной совсем слаб, то уреаплазма может продвигаться выше по половым путям, вызывая воспаление матки (эндометрит) или придатков (аднексит).
Характерными признаками эндометрита являются нарушения менструального цикла, кровотечения, обильные и длительные менструации, тянущие боли внизу живота. При аднексите поражаются маточные трубы, развивается спаечный процесс, который может приводить к бесплодию и внематочной беременности. Повторные обострения могут быть связаны с употреблением алкоголя, простудой, эмоциональными перегрузками.
Не следует рассматривать наличие в организме уреаплазмы и в качестве основной причины бесплодия. На возможность забеременеть влияет не сам факт присутствия возбудителя, а наличие воспалительного процесса. Если таковой имеется, то следует незамедлительно провести лечение, причем обязательно совместно со своим постоянным половым партнером, ведь уреаплазмоз нарушает и репродуктивную функцию мужчин.
Заразиться микоплазмой или уреаплазмой можно во время полового контакта (в том числе, во время орального секса). Также передача этой инфекции возможна во время беременности: от матери будущему ребенку.
Возможность передачи микоплазмы или уреаплазмы во время гинекологических манипуляций (на приеме у врача) не доказана.
Человек не может заразиться уреаплазмой или микоплазмой от животных.
Не все специалисты считают, что микоплазменную и уреаплазменную инфекции можно отнести к венерическим заболеваниям.
Дело в том, что эти бактерии могут обнаружиться у совершенно здоровых женщин и мужчин. Так например, уреаплазма была обнаружена во влагалище и в шейке матки у 40-80% сексуально активных, но при этом здоровых женщин. Микоплазма была выделена у 21-53% здоровых женщин, живущих половой жизнью.
Таким образом, если у вас была обнаружена микоплазменная или уреаплазменная инфекция, это еще не говорит о том, что вы больны.
О заболевании (микоплазмозе или уреаплазмозе) речь идет в том случае, если инфекция вызвала воспаление уретры, влагалища, шейки матки или придатков матки, и при этом другие возможные причины воспаления исключены.
Первые симптомы инфекции могут появиться уже через 2-3 недели после заражения. Но у некоторых женщин заболевание может длительное время протекать бессимптомно, переходя в хроническую форму.
Микоплазма и уреаплазма могут вызывать следующие симптомы:
- боли и жжение во время мочеиспускания
- учащенное мочеиспускание, иногда непроизвольное мочеиспускание
- зуд, дискомфорт в области половых органов
- выделения желтого, зеленого или другого цвета
- боли во время секса
- кровянистые выделения из влагалища во время или после секса
- боли внизу живота
- симптомы бактериального вагиноза: серо-зеленые выделения из влагалища с неприятным рыбным запахом, дискомфорт и сухость во влагалище
- при тяжелом течении могут наблюдаться повышение температуры тела, тошнота, рвота, головные боли, ухудшение общего самочувствия.
Диагностика уреаплазмоза не представляет слишком большой сложности для современной медицины. Для достоверной лабораторной диагностики уреаплазмоза сегодня применяют комбинацию из нескольких методов, подбираемых врачом.
Обычно используется несколько методик для получения более точных результатов.
Материал из влагалища, шейки матки, мочеиспускательного канала помещается на питательную среду, где в течение нескольких суток (обычно 48 часов) выращиваются уреаплазмы. Это единственный метод, позволяющий определить количество уреаплазм, что очень важно для выбора дальнейшей тактики.
Этот же метод используется для определения чувствительности уреаплазм к тем или иным антибиотикам перед их назначением, что необходимо для правильного подбора антибиотиков (препараты, помогающие одному больному, для другого могут быть бесполезны). Обычно такое исследование занимает около 1 недели.
ПЦР (полимеразная цепная реакция, позволяющая выявить ДНК возбудителя). Очень быстрый метод, на его проведение необходимо 5 часов. Если ПЦР показывает наличие уреаплазмы в организме больного, это значит, что имеет смысл продолжать проведение диагностики. Отрицательный результат ПЦР почти на 100% означает отсутствие уреаплазмы в организме человека.
Однако ПЦР не позволяет определить количественные характеристики возбудителя, поэтому положительный результат при ПЦР не является показанием к назначению лечения, а сам метод не может использоваться для контроля сразу после лечения.
Выявление антител к антигенам (характерным структурам) уреаплазм применяется при определении причин бесплодия, выкидыша, воспалительных заболеваний в послеродовом периоде. Для этого исследования берется кровь из вены.
Кроме перечисленных методов, в диагностике уреаплазмоза иногда используют метод прямой иммунофлюоресценции (ПИФ) и иммунофлюоресцентный анализ (ИФА). Они довольно широко распространены из-за относительно невысокой стоимости и простоты исполнения, но точность их невелика (около 50-70%).
Какая норма ureaplazma у женщин? Анализ на выявление возбудителя проводят методом посева. Показатель считается нормальным до 104КОЕ в 1 мл исследуемой среды (для более полного понимания отметим, что этот показатель говорит об обнаружении 10 000 микробных клеток в 1 мл).
Расшифровка анализа уреаплазмы у женщин подразумевает, что увеличение результата более 104 КОЕ/мл свидетельствует о развитии процесса и рассмотрении необходимости медикаментозной терапии.
У разных специалистов есть разные мнения на этот счет и врачи еще не пришли к единому мнению. Тем не менее, в большинстве случаев лечение назначается если:
- мазок на флору или другие методы обследования выявили воспалительный процесс в мочеполовых органах
- если посевы на М. hominis или Ureaplasma spр. показали титр 10*4 КОЕ/мл и выше
- перед операциями или другими манипуляциями в гинекологии и урологии (гистероскопия, введение внутриматочной спирали, лечение дисплазии шейки матки и т.д.)
- если есть бесплодие, и все остальные анализы в норме
- при обнаружении М. genitalium
Микоплазма и уреаплазма могут быть не единственной находкой при обследованиях.
Часто помимо этих бактерий также обнаруживаются хламидии, трихомонады, ВПЧ, вирус герпеса или другие венерические инфекции. В этом случае схема лечения составляется с учетом всех обнаруженных инфекций.
Несмотря на то, что бактериальный вагиноз не является заболеванием, передающимся половым путем, микоплазмы часто обнаруживаются при бактериальном вагинозе. Ученые считают, что причиной является снижение местного иммунитета, вызванное нарушением состава микрофлоры влагалища.
То есть, микоплазмы и уреаплазмы могут длительное время находиться в организме, не вызывая никаких проблем, и активироваться только при появлении благоприятных для себя условий (снижение иммунитета, нарушение состава микрофлоры влагалища, присоединение других инфекций).
Лечение бактериального вагиноза в этой ситуации может само по себе привести к нормализации общего состояния, и к уменьшению количества микоплазм и уреаплазм до «нормальных», допустимых величин.
В лечении микоплазмы и уреаплазмы применяются антибиотики. Существует несколько антибиотиков, эффективных в лечении микоплазмоза и уреаплазмоза:
- Тетрациклин
- Доксициклин (Юнидокс Солютаб)
- Кларитромицин (Клацид)
- Эритромицин
- Азитромицин (Сафоцид, Сумамед)
- Рокситромицин (Роксид)
- Джозамицин (Вильпрафен)
Выбор препарата, дозировка и длительность лечения определяется лечащим врачом.
Наиболее часто применяемые препараты:
- Сумамед – антибиотик – макролид. Рекомендуемая доза – 500 мг – 1000 мг в сутки. Принимать 1 раз в день (таблетки, или капсулы). Длительность лечения определяется лечащим врачом;
- Клацид – антибиотик группы макролидов. Лечиться следует по 500 мг (2 таблетки по 250 мг) два раза в сутки. Продолжительность лечения устанавливает специалист;
- Доксициклин – тетрациклиновый антибиотик. Обладает широким диапазоном активности. Его следует принимать в капсулах по 100-200 мг в сутки, в зависимости от назначенной схемы лечения заболевания;
- Лациум – пробиотик. Принимать раствор-суспензию, по 1-2 саше в сутки. Препятствует развитию дисбактериоза кишечника и других осложнений на фоне приёма антибиотиков;
- Аскорбиновая кислота – принимать по 100 мг 2-3 раза в сутки. Лекарство способствует поддержанию защитных сил и уменьшению воспалительного процесса при заболевании.
Лечение проводится вагинальными свечами, в состав которых включаются антибиотики (для более прицельного их действия), противогрибковые ингредиенты и противовоспалительные составляющие.
Хорошо зарекомендовали себя:
- Тержинан – вагинальные свечи, обладающие одновременно антибиотическим и противогрибковым эффектом. Также в их состав входят вещества, снимающие воспаление, боль, и обладающие антисептическими свойствами.
- Генферон – свечи, способные подавлять жизнедеятельность, рост бактерий и вирусов, снимающие боль и дающие иммуностимулирующий эффект;
- Гексикон – свечи с основным антисептическим свойством. Дополняют лечение антибиотиками.
Чтобы проверить, было ли эффективным лечение, после его окончания нужно сдать повторные анализы.
Если после лечения M. hominis или уреаплазмы больше не выявляются, либо если их количество (титр) составляет менее 10*3КОЕ/мл, значит, лечение было эффективным. Если у вас была обнаружена М. genitalium, то критерием выздоровления считается отрицательный результат ПЦР после лечения.
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Некоторые специалисты считают, что после окончания лечения женщине необходимо сдавать анализы на микоплазму или уреаплазму каждый месяц перед менструацией или через 1-2 дня после менструации еще в течение 3 месяцев.
Некоторые типы (штаммы) микоплазм имеют устойчивость к определенным антибиотикам. И если лечение не помогло, это не значит, что врач некомпетентен и назначил вам неправильные лекарства – это значит, что «ваши» микоплазмы или уреаплазмы нечувствительны к этим лекарствам.
Затем лечение корректируется и назначается повторный курс лечения другими антибактериальными препаратами. После окончания курса лечения нужно снова сдать анализы, чтобы узнать, было ли это лечение эффективным.
Это зависит от нескольких факторов. Если у вас была обнаружена М. genitalium, то ваш половой партнер должен обратиться к урологу и сдать анализы на эту инфекцию. Если у него также будет выявлена М. genitalium, то ему будет назначено лечение.
Если у вас были выявлены M. hominis или уреаплазма, то ваш партнер должен посетить уролога только если у него есть симптомы воспаления мочеполовых органов (жжение и боли во время мочеиспускания и эякуляции, выделения из уретры с неприятным запахом, покраснение наружного отверстия уретры и т.д.)
Также обследование половому партнеру может понадобиться, если у него нет никаких жалоб, но у вас есть проблемы с зачатием и вынашиванием ребенка (бесплодие неизвестной причины, 2 и более выкидыша подряд).
Мы собрали для вас наиболее часто задаваемые вопросы пациентов и ответы экспертов на них:
- Вопрос: Может ли уреаплазма привести к бесплодию?
Ответ: Да, болезнь нередко является причиной невозможности наступления беременности. - Вопрос: Есть ли запах выделений при уреаплазме у женщин?
Ответ: При тщательной гигиене половых органов запахи от уреаплазмоза не возникают. - Вопрос: Уреаплазма у женщин влияет ли на зачатие?
Ответ: Да, уреаплазмоз может стать причиной проблем зачатия ребёнка. - Вопрос: Уреаплазма у одного партнёра есть у другого нет: причины такого явления?
Ответ: Наличие возбудителя у одного партнёра не означает обязательное заражение им другого. Особенно при сильном иммунитете второго. - Вопрос: Уреаплазма у женщин: заразна или нет?
Ответ: Условно-заразна. Инфекция может передаться, а может и нет, у второго партнёра может просто быть бессимптомное носительство. - Вопрос: Даёт ли уреаплазма у женщин зуд?
Ответ: Да, зуд и боль являются признаками болезни. - Вопрос: Лечится ли у женщин запущенная форма уреаплазмы?
Ответ: Да, лечить эту форму необходимо, можно и нужно, чтобы избежать осложнений. - Вопрос: Какой инкубационный период уреаплазмы у женщин?
Ответ: Уреаплазмоз не имеет чёткого временного критерия от момента проникновения микроба до развития клиники болезни, поэтому инкубационный период может быть и 2 недели и несколько недель, месяцев.
- https://www.mygynecologist.ru/content/mikoplazma-i-ureaplazma-chto-eto-i-chto-delat
- http://www.gynecologia.info/statya.php?st=25
- http://www.academ-clinic.ru/bolezny/ureaplazma-u-genschin
- http://mama66.ru/pregn/750
Уреаплазмоз — воспалительное заболевание в органах мочеполовой системы. Инфицирование женщины происходит во время полового акта, заболевание передается при прохождении новорожденного по родовым путям.
Уреаплазмоз самостоятельно не пройдет.
Лечение у женщин проводится по схеме, соответствующей нормам Международной классификации болезней:
- антибиотики;
- противомикробные средства;
- суппозитории;
- восстановление микрофлоры;
- средства для коррекции иммунитета.
Лечение уреаплазмоза назначают не только инфицированной женщине, но и ее партнеру.
Без антибактериальных препаратов в лечении воспалительной патологии не обойтись. Перед назначением пациенту медикамента этой группы проводят тест на чувствительность к лекарству.
Лечение уреаплазмоза у женщин проводится с применением трех групп антибиотиков:
Данные средства подбирают исходя из течения болезни. При вялом течении воспалительного процесса прописывают один антибактериальный препарат. При тяжелом течении заболевания назначают 2 вида медикамента.
Таблица. Лечение уреаплазмы у женщин: препараты и схема:
Кратность (количество раз в день)
Накапливаются внутри клеток, оптимальная концентрация медикаментов поддерживается в течение 3 дней.
1 раз за 1,5 часа до завтрака
применяется аналогично Вильпрафену
Медикаменты данной группы прописывают совместно с препаратами другой группы.
Не накапливаются и не сохраняются в клетках. Принимают препараты не меньше 21 дня, сначала основное лекарство, затем его аналог.
Антибактериальные препараты негативно сказываются на функционировании пищеварительной системы и печени. Поэтому на 5 день после применения медикаментов начинают употреблять пробиотики и гепатопротекторы.
К пробиотикам относятся следующие средства:
- Бифидумбактерин, Лактобактерин сухой, Колибактерин сухой, Биобактон сухой, Наринэ и Примадофилус капсулы.
- Флонивин БС, Бактисубтил, Споробактерин, Бактиспорин, Энтерол.
- Линекс.
- Бифилиз, Линекс, Бифиформ, Аципол, Ацилакт.
Гепатопротекторы восстанавливают функционирование печени. Обычно назначают Фосфонциале, Эссливер Форте, Гепагард, Фосфоглив, Резалют, Сирепар, Гепатамин, Гепатосан, Гептор.
Антибактериальной терапии не всегда достаточно для излечения воспалительной патологии. Лечить уреаплазмоз у женщин следует с применением вагинальных и ректальных суппозиториев.
Свечи включают в схему терапии при сильных воспалительных процессах, а также если к основной патологии присоединились другие вредоносные микроорганизмы.
При уреаплазмозе назначают два вида суппозиториев:
- антисептические и антибактериальные;
- иммуномодуляторные.
Антисептический и антибактериальные суппозитории при уреаплазме у женщин используют на протяжении 10 суток. Вводят препараты 2 раза в сутки, после проведения гигиенических процедур и клизмы.
Свечи не заменяют антибактериальные медикаменты, их следует использовать в комплексе с этими препаратами.
К антисептическим и антибактериальным суппозиториям относят следующие лекарства:
- Хлоргексидин — это антисептическое средство. При регулярном применении снижается количество опасных бактерий.
- Гексикон-Д восстанавливает нарушенную микрофлору влагалища, убивает хламидий, уреаплазм и вирус герпеса.
- Бетадин избавляет от множества вредоносных микроорганизмов. Лекарство нельзя использовать до 12 лет и беременным женщинам. Средство запрещается применять больше 12 дней, поскольку Бетадин провоцирует нарушение работы почек, гипертиреоз, анафилактический шок.
- Клион-Д обладает противогрибковым воздействием. Вагинальные таблетки назначают при проникновении других инфекций. Их необходимо смочить водой, поместив во влагалище на ночь.
- Полижанкс используют для профилактики рецидива после окончания лечения уреаплазмы. Можно использовать в 1 триместре беременности, дальнейшее применение обсуждают с лечащим врачом. При грудном вскармливании суппозитории Полижанск покупать не рекомендуется.
| Антибиотики от уреаплазмы: виды и применение, стоимость |
| Уреаплазма у детей: причины, лечение уреаплазмоза, диагностика, осложнения |
| Уреаплазмоз, чем опасен — последствия для мужчин и женщин |
| Уреаплазма: как передается, пути заражения и осложнения |
При наличии уреаплазмы парвум обязательно использование иммуномодулирующих свечей. Антибиотики наносят сильный ущерб иммунитету и микрофлоре, данные суппозитории восстанавливают микрофлору влагалища, предотвращают повторное инфицирование и уменьшают негативное воздействие других препаратов.
Самыми эффективными являются:
Длительность лечения средствами составляет 5 дней.
Иммуномодуляторы запрещено использовать в период лактации, при аутоиммунных заболеваниях.
Уреаплазму парвум у женщин в положении лечат другими препаратами. Принимать терапевтические меры следует сразу после того, как пациент узнал диагноз.
Уреаплазмоз беременных лечат с помощью антибиотиков, средств для восстановления микрофлоры кишечника, свечей, витаминного комплекса.
Отсутствие своевременной терапии приводит к прерыванию беременности, преждевременным родам, заражению околоплодных оболочек и будущего ребенка.
Таблица. Схема терапии заболевания у женщин в положении:
Дозировка, кратность применения
1–2 г препарата делится на три приема, длительность — 10 дней.
Отсутствие аппетита, изжога, рвота, метеоризм, спазмы, отек стоп, кандидоз, сыпь, лихорадка.
Разрешен в использовании с 14 недели беременности. Схема применения: 500 000 МЕ по 1 свече 2 раза в сутки на протяжении 10 дней.
Линекс принимают 2 капсулы 3 раза в сутки. Лактовит употребляют по 2–4 драже в день. Длительность лечения составляет 4–6 недель.
Антиоксидантный комплекс (витамины Е и С).
Витамин Е назначают по 100 мг 1–2 раза в сутки. Витамин С принимают по 70 мг.
Также назначают минеральные комплексы. Витамины и минералы восстанавливают иммунитет беременной и укрепляют организм.
Некоторым беременным женщинам требуется проведение санации половых путей. Данная процедура необходима, чтобы обезопасить ребенка от инфицирования в процессе прохождения малышом половых путей матери.
Иммуномодуляторы следует принимать с осторожностью и только по назначению лечащего врача. Несмотря на то, что лекарства повышают защитные силы женского организма, нельзя ими злоупотреблять.
Фармацевтические фабрики выпускают множество иммуномодуляторов. Часто врачи назначают применение препарата Уреаплазма Иммун. Медикамент разработан именно против уреаплазмы парвум.
Способ применения препарата:
- вводят внутримышечно по 3 мл 1 раз в 3 дня;
- длительность терапии — 7 инъекций.
Лекарственное средство противопоказано вводит внутривенно. Уреаплазма Иммун запрещается пациентам с тяжелыми аллергическими реакциями на белковые медикаменты в крови человека.
Побочных эффектов после применения препарата обнаружено не было. Возможно гипертермия в месте проведения инъекции и повышение температуры тела до 37,5 градусов в течение первых суток после использования.
Также назначают применение препарата Иммуномакс или Циклоферон. Лекарства вводят внутримышечно по такой схеме: 1, 2, 3, 8, 9, и 10 сутки основной терапии уреаплазмоза.
Чтобы избежать рецидива заболевания необходимо соблюдать предосторожность. В этом помогут знания о профилактике.
Предотвратить развитие уреаплазмоза у женщин поможет соблюдение следующих рекомендаций:
- исключите случайные контакты;
- всегда используйте презерватив, если партнер не постоянный;
- принимайте препараты для профилактики, предварительно посоветовавшись с врачом;
- после орально-генитального полового акта следует обрабатывать слизистую рта антисептическим средством;
- ведение здорового образа жизни;
- прохождение ежегодного осмотра у гинеколога.
Уреаплазма — заболевание, которое начинает развиваться после лечения другой патологии антибактериальными средствами. Используя данные медикаменты, обязательно принимайте иммуностимуляторы, чтобы иммунитет не пострадал.
Пациентам с таким диагнозом придется научиться справляться со стрессом, правильно питаться, не допускать переохлаждения, вовремя лечить другие заболевания.
Перед наступлением беременности женщине следует провериться на предмет уреаплазмоза. Если бактерии будут обнаружены в слишком большом количестве, значит, сначала потребуется пройти лечение, а затем можно подумать о зачатии малыша.
источник
Микоплазма – одноклеточная бактерия без жесткой клеточной стенки.
Микроорганизм самостоятельно воспроизводится.
Вместо клеточной стенки окружен цитоплазматической мембраной, обладает полиморфизмом (многообразием форм).
Бактерия с малым размером генома, имеет РНК и ДНК, чувствительна к ряду антибиотиков.
Способны паразитировать на мембране клетки хозяина.
Воздействует на статус иммунитета, стимулирует образование аутоантител, с появлением иммунопатологических процессов.
Уреаплазма также представляет семейство Микоплазмы. Из множества видов 17 паразитируют у человека.
Выделяются патогенные микроорганизмы:
- Mycoplasma pneumoniae – возбудитель респираторных заболеваний, внутрибольничных пневмоний.
- genitalium – облигатный патоген, источник инфекций мочеполовой системы.
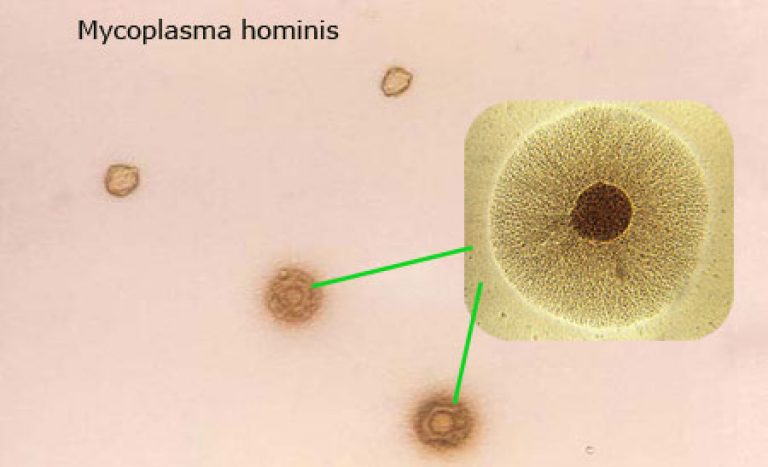
- Hominis (микоплазма хоминис) – условно-патогенная бактерия, вызывает урогенитальные патологии, болезни новорожденных, под ударом репродуктивная система.
- Ureaplasma urealiticum – условно-патогенный, мочеполовых болезней, неонатальных патологий, поражения репродуктивной функции.
В последнее время доказана патогенность микоплазм:
- Fermentans – ферментативная микоплазма, открыта в ротоглотке.
- Penetrans – проникающая микоплазма, найдена в мочеполовой системе.
Роль других видов, как патологических микроорганизмов, не определена.
Легочная форма передается воздушно-капельным путем и через близкий контакт.
Первоначально симптомы схожи с ОРВИ, утяжеляясь, заболевание переходит в атипичную пневмонию, вызванную микоплазмами.
Урогенитальная микоплазменная инфекция – это собственно микоплазмоз и уреаплазмоз.
Передается половым путем, в ходе родов от матери ребенку, внутриутробно, при трансплантации органов.
По эпидемиологической статистике, 40% хронической урогенитальной патологии причинено микоплазмой.
Кроме мочеполовой системы бактерия поражает иммунную, нервную, эндокринную системы, опорно-двигательный аппарат.
Микст-инфекция – это сочетание микоплазмоза с другими половыми инфекциями, гонококковой, хламидийной и др.
Патогенные человеку микоплазмы отличаются от других бактерий на биологическом уровне, чем объясняется их высокая резистентность к антибиотикам.
Подбор правильной антибактериальной терапии при лечении имеет значение.
Половой путь попадания инфекции в организм обуславливает ошибочное причисление микоплазмоза к ИППП.
При планировании зачатия и назначенной терапии лечатся оба партнера.
- Проявление микоплазмы у женщин
- Микоплазма у мужчин
- Микоплазма у детей
- Антибиотики при микоплазмозе у беременных
- Микоплазма у ВИЧ-позитивных
- Диагностика микоплазмы
- Лечение микоплазмы
- Профилактика микоплазмоза
Женский мочеполовой микоплазмоз вызывает:
- острый уретральный синдром;
- цистит;
- вагинит;
- цервицит;
- бактериальный вагиноз;
- сальпингоофорит;
- аднексит;
- послеродовую и послеабортную лихорадку;
- пиелонефрит.
Течение заболевания либо бессимптомное, либо с проявлениями:
- влагалищное отделяемое слизистое, слизисто-гнойное, желтоватое;
- при опорожнении мочевого пузыря жжение, боль;
- зудящие ощущения в уретре;
- болезненность в паху, малом тазу, пояснице;
- боль и дискомфорт в процессе половой близости.
При отсутствии проявлений и высокой концентрации микоплазм необходимость терапии обусловлена нарушением детородной функции и гинекологическими воспалительными патологиями в анамнезе.
Восходящая урогенитальная женская инфекция тесно связана с микоплазмозом, а также ее сочетанием с другими возбудителями половых инфекций.
Урогенитальная микоплазменная инфекция вызывает:
- уретрит;
- эпидидимит;
- простатит;
- снижение качества спермы, при паразитировании уреаплазмы на сперматозоидах и клетках, участвующих в сперматогенезе.
Клинические проявления не гонококкового уретрита:
- зуд, боль, жжение в мочевыводящих путях при опорожнении мочевого пузыря;
- прозрачные и желтоватые слизистые уретральные выделения;
- боль в мошонке, промежности.
Микоплазмы часто идут в комплексе с ИППП.
Уреаплазма определяется в 10% гонококковых и 30-40% негонококковых мужских уретритов.
- внутриутробный (трансплацентарный);
- восходящий (заглатывание инфицированной амниотической жидкости);
- инфицирование в родах;
- половой путь у подростков.
Приблизительно 5% детей после 3 месяцев жизни инфицировано генитальными микоплазмами.
- Hominis обнаруживают на половых органах 25% новорожденных девочек, у мальчиков намного реже.
Дети, инфицированные в родах, иногда самоизлечиваются, особенно мальчики.
Формы заболевания при врожденном микоплазмозе:
- Генерализованная – поражение органов и систем.
- Локализованная – пневмония новорожденных, остеомиелит, геморрагический синдром, гепатоспленомегалия.
- Необратимые хромосомные изменения, тератогенное воздействие микроорганизмов.
Новорожденные из группы риска обследуются в первый час жизни.
- Инфекция дыхательных путей, пневмония.
- Урогенитальная патология.
Терапия зависит от микроорганизма и устойчивости к препарату.
Назначается новорожденным азитромицин в 1-й день 10мг/кг, дальше 5мг/кг 4 дня.
Клиндамицин по весу в 2-3 приема в день на 10 -21 день.
Микоплазмоз у беременных может быть причиной патологий:
- угроза прерывания;
- задержка внутриутробного развития;
- маловодье, многоводье;
- аномальное крепление плаценты, раннее отслоение при нормальном прикреплениии;
- поздний токсикоз;
- преждевременное отхождение вод;
- преждевременные роды;
- внутриутробное инфицирование новорожденного, заражение в родах.
Запущенная инфекция ведет к привычному невынашиванию, бесплодию.
Лечение антибиотиками в период гестации частью зарубежных авторов трактуется как необоснованное.
Но, при высоких титрах микоплазмы, симптомах и отягченном акушерском анамнезе, лечение показано, во избежание осложнений и внутриутробного заражения.
Антибактериальный препарат выбирается, учитывая срок беременности и чувствительность микроорганизмов.
Необходимо рассчитывать при сочетании инфекций, одномоментное воздействие лекарственного средства широкого спектра действия.
Согласно европейским показателям, приоритетный препарат в этот период Джозамицин по 500 мг 2 раза в сутки на протяжении 3-5 дней.
Во 2 и 3-ем триместре допустимо применение эритромицина по 500 мг 2 раза в сутки, 4-7 дней, амоксициллина 500 мг 2 раза в день 5 дней.
Назначаются иммуномодуляторы и медикаменты для восстановления влагалищной флоры.
Некоторые исследователи утверждают о связи микоплазмы M. Fermentans с ВИЧ на клеточном уровне.
Микоплазма M. Penetrans обнаружена у 40% больных СПИДом, у 20% ВИЧ-позитивных людей.
Изучение данной бактерии показывает влияние микроорганизма на возможную связь с развитием СПИДа.
Микоплазма проникает в цитоплазму Т-лимфоцитов CD4+, моноцитов и вызывает цитотоксические реакции.
Наличие урогенитального микоплазмоза у ВИЧ-инфицированных обусловлено низким иммунитетом, как и присутствие других половых инфекций.
У ВИЧ – инфицированных пациентов людей с иммунодефицитом по другой причине, микоплазма хоминис и уреаплазма могут вызвать такие осложнения:
- артриты с длительным течением;
- остеомиелит;
- эндокардит;
- сепсис;
- менингит;
- абсцесс головного мозга;
- перикардит.
Диагностикой и назначением терапии занимаются специалисты: гинекологи, урологи, венерологи.
При наличии клиники, основные показательные методики:
- Полимеразная цепная реакция (ПЦР) – определяет ДНК в материале. Биоматериал для аналитики: урогенитальный мазок (у мужчин с секретом простаты), первая часть утренней мочи, сперма, синовиальная жидкость, мазок из прямой кишки.
- Микроскопия мазка – определяет концентрацию и вид бактерий;
- Культуральный метод – посев на флору и антибактериальную чувствительность.
- ИФА и ПИФ имеют невысокую точность.
Микоплазма причисляется к условно-патогенным микроорганизмам.
Лечение антибиотиками патологии, вызванной конкретными видами бактерий, как правило, M. Genitalium, должно быть обосновано, аргументировано, эффективно.
Положительные анализы еще не повод назначения антибиотиков.
Для лечения необходимо видеть клиническую картину, высокую концентрацию патогенных микроорганизмов.
Микоплазма хоминис становится патогенной при титре 10×4 КОЕ/мл.
Показания к антибактериальной терапии – подготовка к гинекологическим, урологическим операциям и манипуляциям, родам при высоких титрах микроорганизмов.
Лечение комплексное, с учетом клиники, формы заболевания, резистентности к антибиотикам.
Продолжительность терапии и количество курсов индивидуально.
- Этиотропная терапия (направлена на устранение причины), воздействие на бактерию антибиотиком.
- Коррекция иммунитета иммуномодуляторами.
- Витаминотерапия.
- Протеолитические ферменты (энзимы), для иммуномодулирующего, противовоспалительного эффекта, рассасывания спаек и доступности микроорганизмов для антибиотика (Альфа-химотрипсин, Вобензим).
- Адаптогены – натуральные экстракты: элеутерококка, лимонника, имбиря, женьшеня, и др. Синтетический (Трекрезан) для стимуляции самостоятельного производства интерферонов.
- Воссоздание нормальной микрофлоры влагалища – лактобактериальные вагинальные свечи (Лактонорм, Ацилакт, Гинофлор).
- ЗОЖ, исключение из диеты пряностей, употребление алкоголя.
- Физиотерапия, ультразвук, инстилляция.
Устойчивость микроорганизмов к антибиотикам многих групп обусловлена отсутствием клеточной оболочки.
Медикаменты направленного действия на клеточную оболочку бактерий не эффективны (пенициллины, сульфаниламиды, цефалоспорины).
Из-за устойчивости микоплазмы хоминис к спирамицину, некоторым макролидам, недавнего применения (эритромицин, кларитромицин, рокситромицин), медикаменты меняются, с выбором оптимального антибиотика.
Успешно ранее применяемый тетрациклин на сегодня показывает, что 45-50% микоплазм устойчивы к нему.
Антибактериальная терапия из-за резистентности микоплазмы назначается из данных групп:
- Макролиды (Сумамед, Вильпрафен, Хемомицин, Зитролид).
- Тетрациклины (Юнидокс Солютаб).
- Фторхинолоны новых поколений (Офлоксацин, Левофлоксацин).
Тетрациклины – чаще используется моногидрат доксициклина (Юнидокс Солютаб), меньше подавляет микрофлору кишечника, чем гидрохлорид.
Применяют 100 мг 1 раз в день 4-7 дней.
Макролиды – самые результативные лекарственные средства, воздействующие на синтез рибосомальных белков в бактерии.
Антибиотики первой линии на сегодня 1-го поколения джозамицин, эритромицин, мидекамицин, назначаются беременным.
Хорошо переносятся, минимум побочных реакций.
Применяется последние годы без снижения чувствительности микроорганизмов, препарат иммуномодулирующего свойства.
Дозировка: джозамицин (Вильпрафен) по 500 мг 2 раза в сутки 5 дней.
Макролиды 2 поколения в период гестации не назначаются (азитромицин, кларитромицин, рокситромицин).
Фторхинолоны – предпочтение выбора офлоксацин, не используются у беременных из-за высокой токсичности.
На сегодня это резервный антибиотик.
Успешно применяется при микст-инфекции, сочетании микоплазмоза с хламидиозом, гонореей.
Применяют по 200 мг 2 раза в сутки 5 дней.
Курс антибиотиков не дает 100% гарантию выздоровления.
Необходима оценка эффективности после завершения, через 1 месяц контроль лабораторных исследований.
Контрольная аналитика ПЦР, материал – вагинальные и уретральные мазки.
Биоматериал берется перед менструацией или через 2-3 дня после окончания.
Отрицательный результат после 3 месячных циклов и 1 месяца у мужчин свидетельствует об излечении.
Мужчинам для достоверности анализа не мочиться 3 часа до забора биоматериала.
Профилактические меры как при любой другой половой инфекции:
- Барьерная контрацепция.
- Здоровый образ жизни, безопасный секс с постоянным партнером.
- Обследование пары до вступления в серьезные отношения для отказа от барьерного способа защиты.
- Выявление половых инфекций перед зачатием.
- Санитарное просвещение, забота о здоровье, ответственность перед партнером.
Для назначения антибиотиков при микоплазме обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
- ВИЧ
- Гарднереллез
- Кондиломатоз
- Молочница
- Сифилис
- Трихомониаз
- Баланопостит
- Герпес
- Гонорея
- Микоплазмоз
- Уреаплазмоз
- Уретрит
- Хламидиоз
- ЗППП
источник
Вильпрафен представляет собой лекарство, подавляющее рост и развитие бактерий. Подобный эффект достигается благодаря наличию в составе джозамицина, который обладает широким спектром действия, активен по отношению к грамположительным, грамотрицательным бактериям, а также внутриклеточным микроорганизмам. Лекарственное средство было открыто около полувека назад, но до сих пор не потеряло своей актуальности из-за природного происхождения.
Препарат Вильпрафен отлично распределяется в тканях и органах человека, исключением является головной мозг. Концентрация, необходимая для терапевтического эффекта достигается достаточно быстро благодаря хорошей всасываемости лекарственного средства в желудочно-кишечном тракте. При этом приём пищи никак не влияет на доступность препарата, а необходимое количество действующего вещества в плазме крови обнаруживается уже через час после приёма.
Вильпрафен в организме человека на терапевтическом уровне сохраняется длительное время. Действующее вещество джозамицин обнаруживается в грудном молоке кормящих, легко преодолевает плацентарный барьер у беременных и проникает к плоду. Поэтому применение во время беременности целесообразно только после тщательного взвешивания возможных рисков.
Разложение до менее активных метаболитов происходит в печени. Лекарственное средство выводится из организма преимущественно с жёлчью, по этой причине нарушенная функция печени удлиняет период полувыведения. Десятая часть препарата выводится почками.
Принимать Вильпрафен не следует маленьким детям (с массой тела меньше 10 кг), пациентам с нарушением функций печени, при повышенной чувствительности к джозамицину или другим составляющим средства, а также, если имеется индивидуальная непереносимость антибиотиков группы макролидов.
Препарат рекомендовано принимать при недугах инфекционно-воспалительной природы, которые он способен вылечить:
- Тонзиллит, синусит, фарингит, отит, ларингит, бронхит, пневмония
- Дифтерит (в сочетании с другими препаратами)
- Пситтакоз
- Скарлатина (если терапия пенициллином невозможна)
- Периодонтит, гингивит и другие заболевания ротовой полости
- Коклюш
- Глазные болезни (блефарит)
- Абсцессы на коже, фолликулит, фурункулы, акне, сибирская язва, лимфаденит, рожа, панариций и другие воспаления кожи и мягких тканей
- Ожоги
- Послеоперационная терапия
- Недуги мочеполовой системы (хламидиоз, простатит, уретрит, сифилис, гонорея)
- Болезни желудочно-кишечного тракта, вызванные Helicobacter pylori.
Период, на который назначается лечение лекарством, а также дозы устанавливаются врачом на основании результатов обследования и выводов о тяжести и природе инфекции. Рекомендованный курс обычно продолжается от 5 дней до 3 недель.
Среди побочных эффектов очень редко наблюдаются нарушения слуха, которые зависят от величины дозы и проходят после отмены терапии Вильпрафеном. Чаще регистрируются неполадки в работе желудочно-кишечного тракта (запор, тошнота, рвота, диарея), нарушения функций печени, желтуха, аллергии.
Вильпрафен можно отнести к лекарствам, которые оказывают двойное действие:
- Повреждает клетки микробов, что обуславливает их гибель. Этот эффект достигается при повышении дозы лекарства и его большой концентрированности в районе инфицирования
- Обычная терапевтическая дозировка замедляет метаболизм в клетке микроорганизма, тормозит выработку необходимых для жизнедеятельности патогенного микроба белков.
Уреаплазма является условно-патогенной микрофлорой, постоянное присутствие которой нетипично для здорового человека. Это бактерии без клеточной оболочки и ДНК, по размеру немного превышающие вирусы. Обитают на слизистых мочеполовой сферы человека. При определённых обстоятельствах они вызывают воспаления. Передаются при половых контактах. Иногда происходит заражение новорождённого во время родов.
У мужчин уреаплазма чаще всего находится на уретре и крайней плоти полового члена. Если лечение не проводится – инфекция распространяется на семенные пузырьки, простату, ткань яичек (орхоэпидимит). Длительно текущее заболевание приводит к срастанию стенок уретры – мочеиспускание становится затруднительным, к снижению подвижности сперматозоидов (что делает их путь к яйцеклетке практически непреодолимым). В очень редких случаях наблюдается воспаление суставов.
У представительниц слабого пола патогенными бактериями заселяется влагалище, шейка матки, уретра, что чревато появлением цервицита, эндометрита, сальпингита, уретрита, оофорита, камней в мочевом пузыре.
Практически у всех женщин болезнь протекает без каких-либо проявлений, только у 5% можно наблюдать болезненное мочеиспускание, боли внизу живота, обильные выделения из влагалища.
У мужчин по истечении скрытого периода, который может длиться от нескольких дней до месяца, ощущаются зуд и жжение в мочеиспускательном канале, резь при мочеиспускании. Появляются гнойные выделения, моча становится мутной. В редких случаях инкубационный период продолжается месяцами. При этом возбудитель никак себя не проявляет, а человек – носитель инфекции становится источником заражения других людей.
Признаки болезни чаще всего стёрты, поэтому переход в хроническую форму, если отсутствует своевременное лечение, происходит очень быстро. Рецидивы заболевания наблюдаются при снижении иммунитета, переохлаждении, после перенесённых стрессов.
Обнаружить возбудителя можно посредством проведения специальных посевов, полимеразной цепной реакции. Достоверность иммуноферментного анализа и прямой иммунофлюоресценции составляют лишь до 70%.
В настоящее время примерно у половины женского населения наблюдаются уреаплазмы. Иногда представительницы слабого пола являются носителем инфекции. У мужчин подобные микроорганизмы встречаются реже.
В настоящее время взаимодействие уреаплазмы с клетками человеческого тела изучено недостаточно. Ясно одно: патогенные микроорганизмы живут в том месте, где их быть не должно, а продукты их жизнедеятельности токсичны, оказывают пагубное влияние на межклеточное пространство и цитоплазму клеток организма человека.
При обнаружении возбудителя у жены целесообразно пройти лечение мужу, так как велика вероятность повторного заражения. Лечение проводится антибиотиками ряда макролидов, так как в последнее время уреаплазмы приобрели устойчивость к тетрациклинам. Более того, макролиды являются лучшим медикаментом в борьбе с микробом Ureaplasma urealyticum.
подобранный препарат и дозировка будут способствовать развитию устойчивости бактерий к антибиотикам.
Лечение у мужчин и женщин практически идентично. Разница лишь в том, что женщинам дополнительно назначаются лекарства, восстанавливающие микрофлору влагалища. Курс чаще всего продолжается 10 дней и выглядит примерно так:
- Вильпрафен 500 мг 3 раза в день или 1000 мг 2 раза в день. Приём таблетки необходим каждые 8 – 12 часов, что позволит поддержать нужную терапевтическую концентрацию препарата в крови. В случае пропуска таблетки удваивать дозу не следует.
- В дополнение к антибиотикотерапии женщинам рекомендуют влагалищные свечи Гексикон вечером перед сном, у мужчин – промывание уретры раствором Гексикона. Микрофлору влагалища восстанавливают посредством Вагинорма С или Гинолакта.
- В первый и на пятый день женщинам рекомендуются противогрибковые свечи во избежание появления кандидоза (молочницы). Эффективным средством являются свечи Полижинакс.
- Из-за пагубного воздействия лекарства на печень назначается Карсил, являющийся гепатопротектором. Принимать его нужно 3 раза в день по одной таблетке.
Вильпрафен имеет ещё одно неоспоримое преимущество перед остальными видами антибиотиков – он оказывает сравнительно небольшое воздействие на микрофлору желудочно-кишечного тракта. Но, как и после любой другой антибиотикотерапии, можно провести двухнедельный курс Линекса или Бифилакса. Он пойдёт только на пользу.
Использование витаминных комплексов и иммуномодуляторов в дополнение к антибиотикам, противогрибковым свечам, пробиотикам и гепатопротекторам ускорит выздоровление, укрепит организм.
Оптимальным будет употребление таблетки между приёмами пищи, не разжёвывая, запивая лекарство небольшим количеством воды. Можно разводить таблетку в 20 мл воды и принимать получившуюся суспензию.
Взаимодействия с другими лекарственными средствами:
- Одновременный приём антибиотиков пенициллинового и цефалоспоринового ряда уменьшает эффективность терапии.
- При совместном приёме с Линкомицином терапия не будет результативной
- Выведение Теофиллина тормозится, что может привести к отравлению организма
- Антигистаминные (противоаллергические) средства также выводятся медленнее при одновременном употреблении с Вильпрафеном, что вызывает аритмию
- Циклоспорины могут стать токсичными для почек
- Употреблять одновременно с оральными контрацептивами не стоит, так как это заметно снизит противозачаточный эффект.
Лечение подразумевает обязательный отказ от курения, алкогольных напитков, пряной, солёной, острой пищи. От половой жизни также следует воздержаться.
По прошествии двух недель после окончания курса, сдаётся контрольное исследование на наличие возбудителя. Причём анализ необходимо сдать обоим партнерам.
Окончательно вылечить появившуюся инфекцию очень важно. Это избавит от развития более грозных и опасных недугов мочеполовой сферы.
источник